骨折分型.docx
《骨折分型.docx》由会员分享,可在线阅读,更多相关《骨折分型.docx(21页珍藏版)》请在冰豆网上搜索。
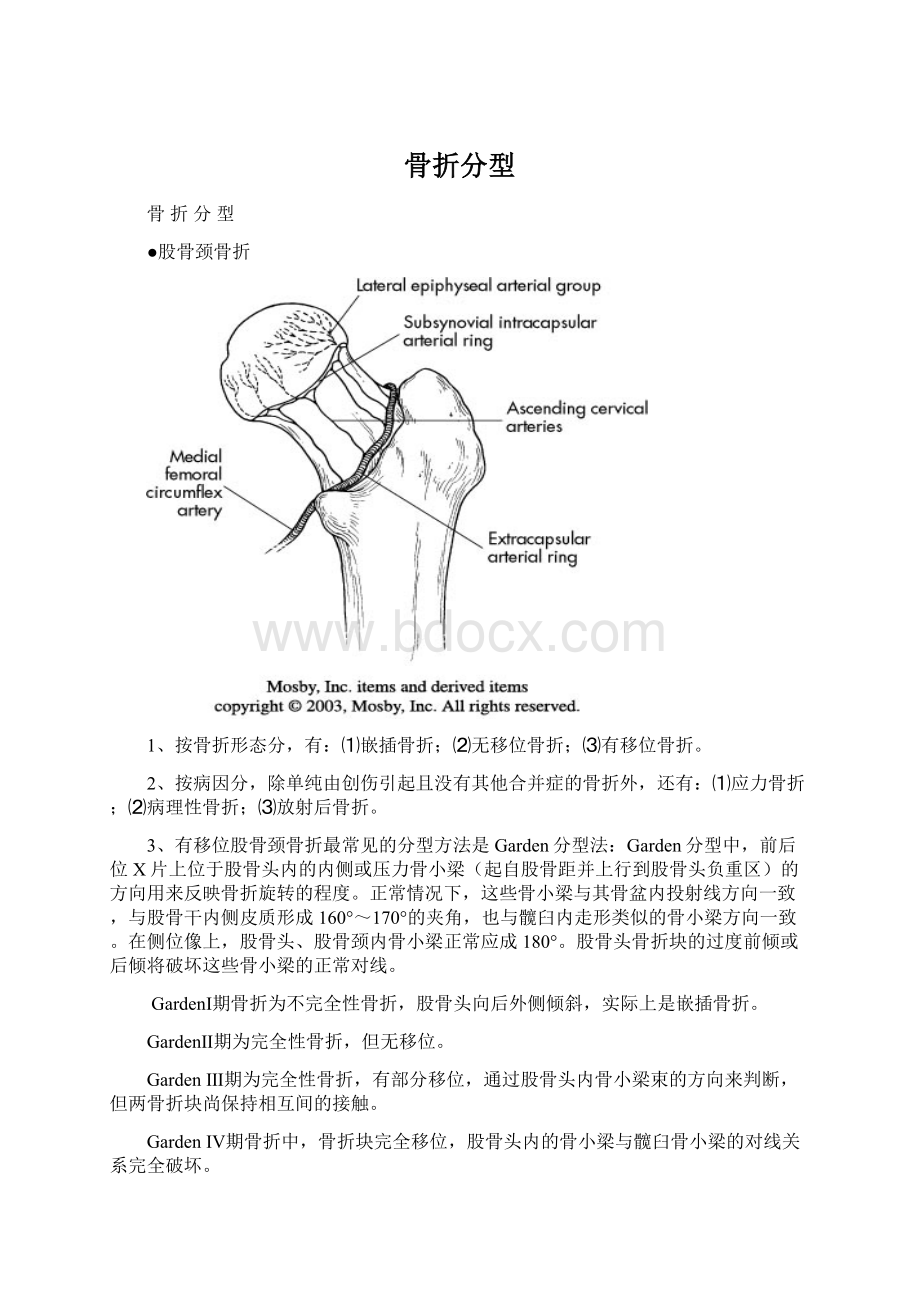
骨折分型
骨折分型
●股骨颈骨折
1、按骨折形态分,有:
⑴嵌插骨折;⑵无移位骨折;⑶有移位骨折。
2、按病因分,除单纯由创伤引起且没有其他合并症的骨折外,还有:
⑴应力骨折;⑵病理性骨折;⑶放射后骨折。
3、有移位股骨颈骨折最常见的分型方法是Garden分型法:
Garden分型中,前后位X片上位于股骨头内的内侧或压力骨小梁(起自股骨距并上行到股骨头负重区)的方向用来反映骨折旋转的程度。
正常情况下,这些骨小梁与其骨盆内投射线方向一致,与股骨干内侧皮质形成160°~170°的夹角,也与髋臼内走形类似的骨小梁方向一致。
在侧位像上,股骨头、股骨颈内骨小梁正常应成180°。
股骨头骨折块的过度前倾或后倾将破坏这些骨小梁的正常对线。
GardenⅠ期骨折为不完全性骨折,股骨头向后外侧倾斜,实际上是嵌插骨折。
GardenⅡ期为完全性骨折,但无移位。
GardenⅢ期为完全性骨折,有部分移位,通过股骨头内骨小梁束的方向来判断,但两骨折块尚保持相互间的接触。
GardenⅣ期骨折中,骨折块完全移位,股骨头内的骨小梁与髋臼骨小梁的对线关系完全破坏。
注解:
关于GardenIII型和GardenIV型,其主要区别是看髋臼骨小梁与股骨头骨小梁有无移位。
临床上还有一个鉴别方法:
GardenIII型股骨头往往低头,即内翻畸形;GardenIV型股骨头完全移位,骨小梁力线与髋臼骨小梁重排,侧位x片上可见IV型往往伴有较明显的前后移位。
4、在AO分型系统中,股骨颈骨折被分为:
无移位或略有移位的头下型骨折(B1型)、经颈型骨折(B2型),或移位的头下型骨折(B3型)。
每型进一步细分。
B1型骨折可嵌插在外翻≥15°(B1.1型);嵌插在外翻<15°(B1.2型);无嵌插(B1.3型)。
B2型骨折可在颈基底部(B2.1型);颈中部伴内收(B2.2型);颈中部伴剪切(B2.3型)。
B3型骨折又分为:
中度的内翻和外旋移位(B3.1型);中度的垂直、外旋移位(B3.2型);明显的移位(B3.3型)。
B3型骨折的预后最差。
5.按骨折部位分为:
头下型、经颈型和基底型
6.按骨折线的方向分型
外展型:
Pauwels角<30度,股骨头向外翻,外侧鼓皮质有嵌插,为稳定型
中间型:
30度<Pauwels角<50度,为不稳定型
内收型:
Pauwels角>50度,为极不稳定型
●股骨转子间骨折的分型
1、BoydHB,GriffinLL转子骨折的分型。
(源自:
BoydHB,GriffinLLArchSurg58:
853,1949.)
Ⅰ型:
由大转子至小转子、沿转子间线所发生的骨折,复位简单且易于维持,结果通常满意。
Ⅱ型:
粉碎性骨折,骨折主要沿转子间线走行,皮质骨上有多处骨折。
由于骨折粉碎程度有轻有重,因此,复位较为困难。
一种容易误诊的骨折形式是正位片上类似Ⅰ型骨折,表现为线性转子间骨折,但侧位X线片可发现冠状面上另有骨折。
Ⅲ型:
骨折基本上位于转子下,至少有一骨折线位于骨干近端、经过小转子或其稍远部位。
可有不同程度的粉碎性骨折。
此类骨折通常更难复位,不论是在手术期还是在恢复期都引发更多的并发症。
Ⅳ型:
骨折包括转子区和骨干近端,至少有两个平面出现骨折,其中一个常位于矢状面,常规前后位X片不易发现。
由于股骨干呈螺旋形、斜形或蝶形骨折,切开复位和内固定时,应行两个平面的固定。
2.Evans提出了一种被广泛采用的分型系统,将骨折分为稳定和不稳定两类(图52-3)。
他又进一步区分不稳定型骨折,一种通过解剖复位或近似解剖复位可以恢复稳定性,另一种即使解剖复位也不能获得稳定性。
EvansⅠ型骨折的骨折线由小转子向上外方延伸,Ⅱ型为逆向斜行骨折,主要骨折线由小转子向外下方延伸,由于内收肌的牵拉,该型骨折的股骨干有向内侧移位的倾向。
3.AO/OTA分型
A1转子间简单骨折A1.1沿转子间线
A1.2经大转子部
A1.3经小转子下方
A2经转子部多块骨折A2.1有一内侧骨折块
A2.2有数块内侧骨折块
A2.3延伸至小转子下超过1cm
A3转子间骨折A3.1反向简单骨折
A3.2横行简单骨折
A3.3粉碎骨折
4.Jensen-Evans分型(由Jensen于1975年通过改良Evans分型而来)
基于大、小粗隆是否受累及骨折是否稳定首先分为顺粗隆间骨折和逆粗隆间骨折两类,前者分为五型
I型:
两骨折块,骨折无移位
II型:
两骨折块,骨折有移位,大小粗隆完整
III型:
三骨折块,有大粗隆骨折
Iv型:
三骨折块,有小粗隆骨折
V型:
大、小粗隆同时骨折,为III型和Iv型的合并
R型:
逆转子间骨折,骨折线自大转子下外方斜向小转子内上方
●股骨粗隆下骨折
Boyd和Griffin在其转子周围骨折的分型中,3、4型包括转子下骨折。
在转子下骨折Fielding分型中,1型骨折位于小转子水平,2型骨折位于小转子下2.5~5cm范围内,3型骨折位于小转子下5~7.5cm。
根据这一系统,横行骨折能较好分型,但斜形、粉碎性骨折可能涉及到上述一个以上水平,应根据骨折的主要部位来分型。
通常,较高平面的骨折愈合率要高于较低平面的骨折。
1、转子下骨折的Russell-Taylor分型,以梨状窝是否累及为依据。
A.Ⅰ型:
骨折未延伸至梨状窝;
ⅠA型:
骨折碎块及骨折线从小转子下方到股骨峡部;
ⅠB型:
骨折碎块和骨折线累及小转子、到股骨峡部。
B.Ⅱ型:
骨折线向近端延伸至大转子和梨状窝;
ⅡA型:
小转子无明显的碎块或骨折;
ⅡB型:
股骨内侧皮质有明显的碎裂,小转子失去连续性。
基于转子下骨折的Russell-Taylor分型选择治疗方法
ⅠA
梨状窝和小转子均完整
标准的交锁髓内钉
ⅠB
梨状窝完整,小转子骨折
重建髓内钉
ⅡA
梨状窝骨折,小转子完整
髋滑动加压螺钉或重建髓内钉
ⅡB
梨状窝和小转子均骨折
髋滑动加压螺钉并植骨或重建髓内钉
2、Seinsheimer根据骨折块的数量和骨折线的位置与形状提出了下面的分型系统
Ⅰ型:
骨折无移位的或移位小于2mm
Ⅱ型:
二分骨折Ⅱa型:
横行骨折
Ⅱb型:
螺旋形骨折,小转子位于近端骨折块
Ⅱc型:
螺旋形骨折,小转子位于远端骨折块
Ⅲ型:
三分骨折Ⅲa型:
三分螺旋形骨折,小转子是第三个骨折块的一部分
Ⅲb型:
三分螺旋形骨折,第三个骨折块为蝶形骨折块
Ⅳ型:
具有四个或四个以上骨折块的粉碎性骨折
Ⅴ型:
转子下-转子间骨折
在Ⅰ型骨折,闭合植入髓内钉有减少对骨折部血管损伤的优点。
Ⅱ型骨折,因骨折延伸至梨状窝,使闭合穿钉比较困难。
A型骨折小转子是完整的,内侧稳定的可能性大,可优先选择钢板固定。
股骨粗隆下骨折的分型以Seinsheimer分类较为常用,它按骨折块数目、骨折线部位和形状,将其分为五型:
I型:
骨折无移位,或移位<2mm
II型:
骨折移位为两个骨折块
IIA:
横行两骨折块
IIB:
螺旋形两骨折块,小转子与近骨折端相连
IIc:
螺旋形两骨折块,小转子与远骨折端相连
III型:
三骨折块
IIIA:
螺旋形骨折,小粗隆为第三块骨折块
IIIB:
螺旋形骨折,外侧蝶行骨片为第三块骨折块
IV型:
粉碎性骨折,骨折块4块或以上
V型:
粗隆下骨折伴有粗隆间骨折
I、II型及IIIB型属于稳定性骨折,复位后内侧及后侧骨皮质相接触,固定后相对牢固
IIIA、IV、及V型属于不稳定骨折,即使复位后也无法使骨折块达到稳定的接触,抗压应力落到内固定器上,容易造成骨折处畸形或内固定失败。
●股骨干骨折
1、根据骨折的形状可分为:
横行骨折、斜行骨折、螺旋型骨折、粉碎性骨折、青肢骨折
2、Winquist将股骨干粉碎性骨折,按其粉碎的程度分为四型:
I型:
小蝶形骨片,对骨折稳定性无影响。
II型:
较大碎骨片,但骨折的远、近端仍保持50%以上的皮质接触。
III型;较大碎骨片,但骨折远、近端少于50%的接触。
IV型:
节段性粉碎骨折,骨折的远、近端无接触。
●股骨远端骨折
Muller分型(即AO分型):
根据骨折部位及骨折程度分为三类九型;
A型骨折:
关节外股骨髁上骨折
A1型:
简单骨折,包括①骨突骨折②干骺端斜形或螺旋形骨折③干骺端横形骨折
A2型:
干骺端楔形骨折,包括①完整楔形②外侧骨块③内侧骨块
A3型:
干骺端复杂骨折,包括①单一中间劈裂骨折块②不规则,局限于干骺端③不规则,延伸至骨干
B型骨折:
部分关节内股骨髁部骨折
B1型:
股骨外髁矢状劈裂骨折,包括①简单,穿经髁间窝②简单,穿经负重面③多骨折块
B2型:
股骨内髁矢状劈裂骨折,包括①简单,穿经髁间窝②简单,穿经负重面③多骨折块
B3型:
冠状面骨折,包括①前及外片状骨折②单髁后方骨折③双髁后方骨折
C型:
完全关节内髁间骨折,为髁间T型及Y型骨折
C1型:
非粉碎性骨折,包括①T型及Y型,轻度移位②T型及Y型,显著移位③T型骨骺骨折
C2型:
股骨干粉碎骨折合并两个主要的关节骨块
C3型:
关节内粉碎性骨折
●髌骨骨折
骨折分型
A型:
无移位骨折
B型:
横断骨折
C型:
上极或下极骨折
D型:
粉碎性无移位骨折
E型:
粉碎性移位骨折
F型:
垂直骨折
H型:
骨块骨骨折
●胫骨平台骨折
骨折分类(Schatzker分型):
Ⅰ型—单纯外侧平台劈裂骨折。
典型的楔形非粉碎性骨折块向外下劈裂移位,此型骨折常见于无骨质疏松的年轻患者。
如有移位,可用两枚横形松质骨螺丝钉固定。
Ⅱ型—外侧平台劈裂合并压缩骨折。
侧方楔形骨块劈裂分离,并有关节面向下压缩陷入干骺端。
此型骨折最常见于老年患者,如果压缩超过5~8mm或存在膝关节不稳时,应切开复位,在干骺端植骨“整块”垫高压缩的平台,用松质骨螺丝钉和外侧皮质支撑钢板固定。
Ⅲ型—单纯外侧平台中央压缩性骨折。
关节面被压缩陷入平台,外侧皮质完整。
其易发生于骨质疏松者。
如果压缩严重或应力位X线片证实不稳,压缩的关节面应植骨垫高,外侧的骨皮质用支撑钢板固定。
Ⅳ型—内侧髁骨折。
此型骨折可以是单纯的楔形劈裂或是粉碎和压缩骨折,常累及胫骨棘。
这种骨折倾向于内翻成角,应行切开复位,内侧支撑钢板及松质骨螺丝钉固定。
Ⅴ型—双髁骨折。
两侧胫骨平台劈裂。
鉴别特征是干骺端和骨干仍保持连续性。
双髁用支撑钢板及松质骨螺丝钉固定。
最好避免用体积较大的内置物固定两髁。
Ⅵ型—伴有干骺端和骨干分离的平台骨折,除单髁或双髁及关节面骨折外,还存在胫骨近端横形或斜形骨折。
由于骨干和干骺端分离,使该型骨折不适合牵引治疗,大部分应用支撑钢板及松质骨螺丝钉治疗。
如果双髁均有骨折,每一侧均应上钢板固定。
●踝关节骨折
一、基本概念
足的旋前和旋后运动是踝关节、距下关节、前足的联合运动。
当踝关节跖曲时,距下关节内翻、前足内旋,足内侧缘抬高外侧缘降低,足尖朝内称为足的旋后。
当踝关节背伸时,距下关节外翻、前足外旋,足外侧缘抬高内侧缘降低,足尖朝外称为旋前。
发生部位主要在跗跖关节。
踝内翻是前足旋后的同时足外侧连同足跟向内位移,反之为外翻。
发生部位主要在距下关节。
距骨的内收是在其冠状轴水平内移,而内翻是失状轴悬转
二、分型
1.Lauge-hanson分型
旋后-外旋型:
受伤时足处于旋后位,距骨在踝穴内受到外旋应力或足部固定而小腿内旋距骨受到相对外旋的应力,距骨在踝穴内以内侧为轴向外后方旋转,迫使外踝向后移位。
Ⅰ度:
前胫腓韧带断裂
Ⅱ度:
腓骨远端螺旋斜行骨折(因为不是距骨直接撞击外踝,而是以距腓、跟腓韧带牵拉为主,骨折块小,骨折应该在下胫腓联合水平的由前下至后上的短斜形骨折)
Ⅲ度:
后胫腓韧带断裂或后踝骨折
Ⅳ度:
内踝骨折或三角韧带断裂(因为旋后位以距骨的直接撞击为主,故骨折应是在胫距关节水平的有后下向前上的长斜形骨折)
旋前-外旋型:
受伤时足处于旋前位,距骨受到外旋应力,以外侧为轴向前外方旋转,踝关节内侧结构受到牵拉破坏。
Ⅰ度:
内踝横行骨折或三角韧带断裂(骨折线位于踝关节水平间隙)
Ⅱ度:
前胫腓韧带断裂或撕脱骨折
Ⅲ度:
踝关节水平以上腓骨短斜行骨折(距骨直接撞击腓骨远端而非韧带牵拉,应力集中点靠上,骨折线高,在胫腓联合以上,为外踝上方6-10cm,必有下胫腓分离)
Ⅳ度:
后胫腓韧带断裂或后踝骨折(胫骨后外侧撕脱骨折)
旋前-外展型:
受伤时足处于旋前位,距骨受到强力外展或外翻应力,踝关节内侧结构受到强力牵拉,外踝受到挤压应力。
Ⅰ度:
内踝横行骨折或三角韧带断裂(骨折线位于踝关节水平间隙以下)
Ⅱ度:
联合韧带断裂或其附着点撕脱骨折
Ⅲ度:
踝关节水平以上腓骨短,水平,斜行骨折(骨折线位于下胫腓联合水平,即踝关节水平间隙上0.5-1cm,外踝成横形骨折(或外侧皮质可见蝶形骨片),距骨外移。
)
旋后-内收型:
受伤时足处于旋后位,距骨在踝穴内受到内收应力,踝关节外侧结构受到牵拉,内踝受到距骨的挤压应力所致。
Ⅰ度:
外踝骨折牵拉撕托骨折(骨折线位于下胫腓联合水平以下)
Ⅱ度:
内踝骨折(内踝受距骨的撞击)
2.Denis-Weber分型(手术分型)
A型:
外踝骨折线低于下胫腓联合关节水平。
可由内收应力引起的外踝撕脱性骨折,旋后应力引起外踝的斜形骨折,相当于旋后内收型。
此型骨折下胫腓联合未受损伤。
孤立性外踝骨折即不伴内踝或内侧韧带损伤,这时距骨并不随外踝移位,对此类骨折以保守治疗为主。
在双踝骨折或合并内侧韧带断裂的病例,距骨随外踝向外移位,所以外踝必须解剖复位牢固固定,螺钉固定可向上经骨折线固定在对侧腓骨皮质上,注意保持外踝向外15°的外翻。
B型:
外踝骨折位于下胫腓联合水平,为外旋应力引起,约有50%发生下胫腓联合损伤,相当于旋后外旋型。
此型骨折治疗以手术治疗为主,可用螺钉固定腓骨骨折。
固定后检查踝关节活动若下胫腓联合不稳或者合并有后踝、内踝骨折时可用螺钉固定下胫腓联合。
因腓骨位于胫骨外后侧,固定下胫腓联合时螺钉的方向应向前30°左右;
由于腓骨承受部分重力,螺钉方向应稍向上,提供垂直方向上的分力克服重力的作用、避免螺钉的折断。
此类骨折由于大部分病例下胫腓联合后韧带保持完整,在不伴内踝或外踝骨折时也可用“U”形钉在下胫腓联合前方加以固定。
在作下胫腓联合固定时应将踝关节在背屈5°时固定,避免踝穴横径减小导致的活动障碍,也可避免踝穴过宽导致的踝关节不稳。
C型:
腓骨骨折高于下胫腓联合水平。
其中C1型主要由外展应力引起,腓骨骨折略高于下胫腓联合,C2型主要由外展、外旋联合应力引起腓骨骨折,骨折位置较多位于腓骨中下1/3水平,两型均可合并后踝、内踝骨折或三角韧带断裂,相当于旋前外展、旋前外旋型。
一般腓骨远1/2处以下骨折,除C1型骨折线呈长斜形或螺旋形时可采用2~3枚螺钉固定,其余可采用钢板固定,特别是粉碎性骨折,在复位时应注意对位准确并纠正短缩移位。
坚强内固定后,下胫腓联合即能随之复位,并能保持稳定,一般无须固定下胫腓联合。
但当内侧结构损伤无法修复、固定不够牢固或内固定后检查下胫腓联合仍存在不稳定时,应考虑作下胫腓联合内固定术。
当骨折在腓骨近1/2时,因下胫腓联合韧带、骨间韧带、骨间膜广泛损伤,腓骨即使固定后,胫腓下联合仍极不稳定,应固定胫腓下联合并避免早期负重,以防止螺钉折断。
●距骨骨折
距骨后突骨折距骨颈骨折距骨头骨折距骨体骨折
距骨颈骨折按骨折移位情况,Hawkins将其分为三型:
Ⅰ型:
距骨颈骨折,骨折线垂直,无移位。
Ⅱ型:
距骨颈移位,距下关节脱位或半脱位
Ⅲ型:
距骨由踝穴及距下关节脱位
●跟骨骨折
根据骨折线的走向分为不波及跟距关节面骨折和波及跟距关节面骨折两类。
不波及跟距关节面骨折:
跟骨结节纵形骨折、跟骨结节横形骨折(鸟嘴型骨折)
载距突骨折、跟骨前端骨折、接近跟距关节的骨折
波及跟距关节面骨折:
外侧跟距关节面塌陷骨折、全部跟距关节面塌陷骨折
●锁骨骨折
锁骨骨折按部位分为三类:
1.锁骨中1/3骨折
锁骨在此处从管状渐变为扁平,另外该处骨质相对薄弱,易发生骨折,多采用保守治疗。
2.锁骨外1/3骨折
根据骨折和喙锁韧带损伤程度的不同,分为五个亚型:
I型:
发生于喙锁韧带外侧,因喙锁韧仍与锁骨连接维持其位置,此型多无移位。
II型:
发生于喙锁韧带内侧,近侧骨折段失去牵拉固定而容易向上错位,而上肢重量和肌肉牵拉使远骨折段下移。
III型:
外侧端包括肩锁关节面的骨折,该型骨折几乎全能愈合但易引起肩锁关节退行性关节炎
IV型:
儿童喙锁韧带与骨膜相连而骨折近段移位
V型:
粉碎骨折,喙锁韧带附着骨折与远近骨折端分离
3.锁骨内侧1/3骨折
此型多无移位,该处骨折可能累及锁骨内侧生长板,该骺板大约在30多岁时才闭合。
除非有严重移位或神经血管损伤,一般不需手术
●肱骨外科颈骨折
一.分类
1.根据损伤机理和骨折移位情况,临床上将其分为四型:
无移位型骨折、外展型骨折、内收型骨折、肱骨外科颈骨折合并关节脱位。
2.肱骨近端骨折的Neer分类(四部分类法):
neer于1970年提出了肱骨近端骨折的四部分分类法,,将肱骨上端4个组成部分即肱骨头,大结节,小结节和肱骨上端(关节部或解剖颈、大结节、小结节、骨干或外科颈)相互移位程度分6个基本类型,移位>1cm或成角>45°,否则不能认为是移位骨块。
I型:
轻度移位骨折肱骨上端可为一处骨折(如单一肱骨外科颈骨折、单一大结节骨折或小结节骨折等),也可是多处骨折,即同时有两处或两处以上部位的骨折(如外科颈骨折合饼大结节骨折等),但任何一处骨折的移位都不大於1厘米,骨端成角不大於45°。
从病理损伤考虑,这种骨折软组织损伤较轻,或骨端间有紧密的嵌插,骨折比较稳定,一般骨折愈合较快。
这种类型骨折占肱骨上端骨折的绝大多数。
这种没有明显移位的骨折,由於仍有软组织将骨折块连为一体,因此称为“一部分骨折”。
II型:
关节段移位骨折按解剖部位命名即为肱骨解剖颈骨折,且骨端间移位大於l厘米或成角大於45°。
此种骨折肱骨头的血循环受到破坏,常发生肱骨头缺血坏死。
这种一处骨折因有明显的移位(或同时有轻度移位的大、小结节骨折),从而使肱骨头与肱骨干上端形成分离的两部分,因此属於“二部分骨折”。
III型:
骨干移位骨折从解剖部位命名即为外科颈骨折。
骨折移位大於l厘米或成角畸形大於45°。
单一骨干移位,肱骨上端分成两个分离的部分,因此也属於“二部分骨折”。
如同时再合饼一个结节骨折且移位也大於l厘米以上时,因为肱骨上端分成三个各自分离的部分,因此应属於“三部分骨折"。
如同时合饼两个结节的骨折,且均有大於1厘米的移位,肱骨上端则分成四个各自分离的骨块,即肱骨头、大结节、小结节和肱骨干上端。
这种骨折属於“四部分骨折”。
IV型:
大结节骨折大结节骨折且移位大於l厘米以上。
大结节有三个面做为冈上肌、冈下肌和小圆肌的附着点。
外伤时可造成整个大结节骨折移位,也可为大结节的一个面撕脱骨折。
如为部分撕脱骨折且有明显移位时,则说明肩袖有纵行撕裂。
如大结节移位骨折同时有外科颈的移位骨折,则关节段骨块由於受附丽於小结节的肩胛下肌的牵拉而发生内旋。
V型:
小结节移位骨折可为单独小结节撕脱骨折,移位大於1厘米以上,即属“二部分骨折"。
如同时合并有外科颈骨折且有明显移位,则属於“三部分骨折"。
此时关节段由於只受附着於大结节的肩袖牵拉,因此可发生外展、外旋移位。
VI型:
肱骨上端骨折合并肱盂关节脱位。
肱骨上端骨折脱位是指肱骨上端骨折同时合并盂肱关节的真正完全脱位,而不是指肱骨头的旋转移位或关节内的半脱位现象。
在“二部分”或“三部分增折脱位的病例,肱骨头仍可能有一定的血循环。
如发生“四部分”骨折脱位时,肱骨头血循环遭受破坏,易造成肱骨头缺血坏死。
二.治疗(摘自《骨科手术学》):
1.一部分骨折不管骨折线的数目或损伤的部位,移位小于1cm或成角小于45度通称为一部分骨折,可用吊带悬吊7-10天,疼痛减轻后功能锻炼,合并肩关节脱位的一部分骨折应先固定骨折,再整复脱位。
2.二部分骨折首先手法复位,如果复位满意且稳定,处理同一部分骨折;如果非手术治疗能够复位,但复位后骨折不稳定,则行经皮穿针固定或髓内钉固定;手法复位不满意时,切开复位内固定,但骨质疏松患者应避免钢板螺钉,这时可行Ender针和8字张力带钢丝固定。
二部分骨折的解剖颈骨折:
肱骨头缺血坏死率很高,年轻患者应切开复位用松质骨拉力螺钉内固定,老年患者可行半肩置换。
二部分骨折的大结节骨折:
大结节移位>1cm将造成明显的功能障碍,大结节移位<0.5cm极少引起功能障碍。
移位在0.5-1cm之间,有20%患者因持续肩痛而需手术治疗,因此,移位≥0.5cm手术治疗;移位<0.5cm非手术治疗。
二部分骨折的小结节骨折:
常为肩关节后脱位的并发损伤,当肩关节脱位复位后,小结节也自行复位,这时行肩关节制动即可,如果小结节有≥1cm的移位,则需行内固定治疗。
二部分骨折的外科颈骨折闭合复位不满意时,切开复位内固定。
3.三部分骨折很难保守治疗,因为止于大小结节的旋转袖的牵拉常使骨折块发生旋转,年轻人骨质好应行内固定,老人可考虑关节置换。
4.四部分骨折常常发生肱骨头缺血坏死,因此老年人应早期半关节置换,年轻人骨质好,可先行内固定术,尤其是外展嵌插型经撬拨复位后内固定,多数效果良好
●肱骨髁上骨折
1. 按受伤机制分类
可分为伸直型和屈曲型两种,以伸直型多见,伸直型骨折又根据侧方受力的不同分为又可分为尺偏(内收型)和桡偏(外展型)。
2.按骨折移位程度分类(Gartland分型)
1959年Gartland把伸直型骨折分为三型:
I型:
骨折无移位
II型:
骨折远折段后倾,或同时有横向移位,后侧骨皮质仍完整
III型:
骨折断端完全移位,骨皮质无接触
1988年Pirone等对此分类略加修改,把II型骨折分为两个亚型,即:
IIIa型:
骨折单纯远折段后倾,后侧骨皮质完整
IIIb型:
骨折横向移位,或兼远折段倾斜,断端仍有接触
1994年,Mcintyre对传统的三型分类再做补充,每一型都分为两个亚型。
Mcintyre肱骨髁上骨折分类表
类型 移位 骨折远段倾斜(伸直型)
Ia 无移位 后倾<5o
Ib 无移位 后倾≤15-20o,内(外)侧间隙≤1mm
IIa 移位0-2mm 后倾≤15-20o,或内(外)外皮质压缩或骨折间隙>1mm
IIb 移位2-15mm,断端有接触 不同程度倾斜
IIIa 断端无接触,重叠≤20mm或旋转移位>15mm,断端尚有接触 不同程度倾斜
IIIb 断端距离很大或重叠>20mm,或旋转移位>15mm,断端无接触 不同程度倾斜
●肱骨外髁骨折
1. 依其病理变化分为四型(北京积水潭医院、骨与关节损伤的分型)
I型:
无移位型骨折处呈裂纹壮,两骨折端有接触,局部的伸肌筋膜、骨膜未撕裂
II型:
侧方移位型骨折块向侧方,前方或后方移位,骨折端间隙增大,轻度移位者伸肌筋膜、骨膜部分撕裂,重度移位者可完全撕裂,复位后骨折块不稳定,在固定中可发生再次移位。
III型:
旋转移位型骨折块向侧方、前方或后方移位,并有旋转移位。
由于局部伸肌筋膜、骨膜完全撕裂,加之前臂伸肌的牵拉,故骨折块发生纵轴的向外旋转可达90o-180o,在横轴上也可发生向前或向后的不同程度旋转,肱尺关节无变化。
IV型:
骨折脱位型骨折块可侧方移位、旋转移位,同时肘关节可向桡侧、尺侧及后方脱位。
关节囊及侧副韧带撕裂,肘部软组织损伤严重。
2.《中医病症诊断疗效标准》的分型(对手法整复更具指导意义)
I型:
无移位
II型:
轻度移位,肱桡关节解剖关节良好
III型:
倾斜移位,肱桡关节倾斜
IV型:
前移翻转型和后移翻转型
3.《实用骨科学》将其分为四度
Ⅰo:
骨折无移位