新生儿疾病诊疗常规Word文档格式.docx
《新生儿疾病诊疗常规Word文档格式.docx》由会员分享,可在线阅读,更多相关《新生儿疾病诊疗常规Word文档格式.docx(29页珍藏版)》请在冰豆网上搜索。
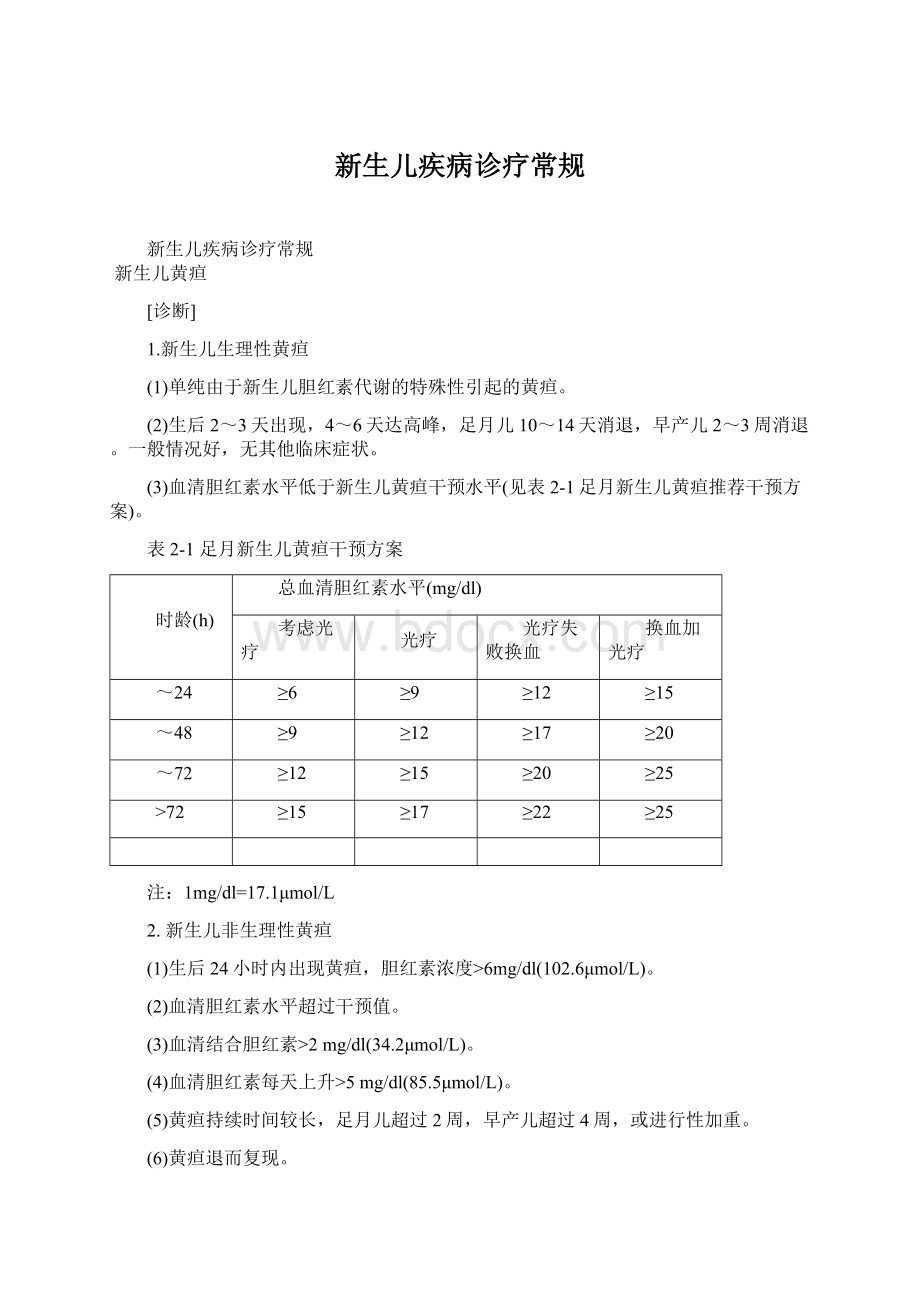
72
≥22
注:
1mg/dl=17.1μmol/L
2.新生儿非生理性黄疸
(1)生后24小时内出现黄疸,胆红素浓度>
6mg/dl(102.6μmol/L)。
(2)血清胆红素水平超过干预值。
(3)血清结合胆红素>
2mg/dl(34.2μmol/L)。
(4)血清胆红素每天上升>
5mg/dl(85.5μmol/L)。
(5)黄疸持续时间较长,足月儿超过2周,早产儿超过4周,或进行性加重。
(6)黄疸退而复现。
3.诊断要点
(1)详细询问病史(包括母亲孕、产史及孕期合并症、孕期用药),各种围产因素(分娩方式、产程时间、催产素使用情况、产时用药、出生时有无窒息),感染因素,父母血型、籍贯及家族史。
(2)详细了解生后喂养方式、喂养量,呕吐情况、生理性体重下降情况。
黄疸出现时间,进展情况;
胎便排出的情况和胎便排完时间,尿量或尿次;
目前大小便颜色。
(3)体格检查
1)皮肤黄染的程度
轻度:
巩膜和面部的黄疸,胆红素水平约6~8mg/dl(102.6~136.8μmol/L);
中度:
肩部和躯干的出现黄疸,胆红素水平约8~10mg/dl(136.8~17.1μmol/L);
重度:
下肢有明显的黄疸,胆红素水平10~12mg/dl(17.1~205.2μmol/L);
全身黄疸估计血清胆红素在12~15mg/dl(205.2~256.5μmol/L)。
2)有无头颅血肿,皮肤、脐带有无感染,肝脾是否肿大,有无皮肤水肿。
3)重症黄疸注意有无神经系统症状。
(4)实验室检查
1)末梢血:
血清胆红素、红细胞压积测定,红细胞、血红蛋白、网织红细胞测定和红细胞形态。
2)肝功能、血清总直胆测定。
3)血型,新生儿溶血三项(Coomb’s试验,游离抗体试验和抗体释放试验),G-6-PD测定。
4)甲状腺功能测定。
5)TORCHES、细菌培养(血、尿、便)。
[鉴别诊断]
1.常见新生儿黄疸的基本原则
(1)早期出现黄疸(<
48h):
新生儿溶血症。
(2)轻度黄疸(生后3~5天):
生理性黄疸、母乳性黄疸(早发型)。
(3)快速升高的黄疸(>
新生儿溶血症、宫内感染、G-6-PD、新生儿红细胞增多症、巨大头颅血肿。
(4)持续黄疸(>
2周):
母乳性黄疸(晚发型)、新生儿各种感染、头颅血肿、新生儿代谢性疾病、梗阻性黄疸。
2.新生儿黄疸疾病的鉴别
(1)新生儿溶血症
1)Rh溶血
①母亲Rh血型阴性,新生儿Rh血型阳性。
②生后24小时内出现黄疸并迅速加重。
③重者出现胎儿水肿、贫血和心力衰竭。
肝脾肿大,低血糖,核黄疸。
④检测母亲和新生儿血型、血型抗体及新生儿溶血三项。
确诊需要抗体释放试验阳性。
2)ABO溶血
①母亲血型“O”型,新生儿“A”或“B”型。
②黄疸出现的时间较Rh溶血稍晚,程度稍轻。
生后24~36小时内出现黄疸。
③血清胆红素增加,红细胞压积下降,网织红细胞上升。
④检测母亲和新生儿血型、血型抗体及新生儿溶血三项,ABO溶血Coomb’s试验可弱阳性或阴性。
(2)新生儿感染性黄疸
1细菌:
败血症,泌尿道感染(大肠、金葡)。
轻者以结合胆红素为主;
重者为双相。
2)病毒:
多为宫内感染(巨细胞、乙肝等)。
黄疸持续不退或2~3周后又出现。
3)大便随黄疸轻重而改变。
(3)阻塞性黄疸
1)常见先天胆道畸形(先天性胆道闭锁和胆总管囊肿)。
2)生后1~4周时出现黄疸,结合胆红素为主。
3)大便颜色渐变浅黄或白陶土色。
4)尿色随黄疸加重而加深,尿胆红素(+)。
5肝脾肿大,肝功能异常。
6)诊断:
B超、同位素胆道扫描、胆道造影。
(4)母乳性黄疸
1)纯母乳喂养,生长发育好。
2)除外其他引起黄疸的因素。
3)试停母乳喂养48~72小时,胆红素下降30%~50%。
(5)胆红素脑病(核黄疸)
早期:
嗜睡、喂养困难、反射及肌张力减低。
晚期:
肌张力增高、凝视、角弓反张、惊厥。
后遗症期:
听力障碍、眼球运动障碍、智能落后、手足徐动。
[治疗]
1.新生儿溶血的管理
(1)产前母亲血型筛查,母亲Rh阴性的病例应在产前由在产科的儿科医生通知儿科病房。
(2)出生时,应送检脐血尽快测定血清总直胆、血色素、红细胞压积和网织红细胞。
(3)出生后新生儿有水肿、严重贫血和心衰者用红细胞替代性输血,利尿,抗心衰和通气支持。
血清胆红素增加的速度>
0.5mg/dl·
h(8.55μmol/L·
h),或初生时血色素≤10g/dl,输浓缩红细胞血量可为15~25ml/kg,注意输血速度。
(4)如果脐血胆红素>
5mg/dl(85.5μmol/L),或生后胆红素增长率0.5mg/dl·
h),尽快用双倍量全血换血。
(5)ABO血型不合,在生后头三天如果胆红素速度增加的速度>
0.5mg/dl·
h),或明显的贫血(血色素<
100g/L),以及血清胆红素水平超过换血标准也应准备换血。
(6)如果血肖胆红素水平在几个小时内再增加到换血前的水平,必须进行第二次换血。
(7)换血前应积极进行光疗及采用其他辅助治疗。
2.光疗
(1)光疗指征
1)在使用推荐方案前,首先评估形成胆红素脑病的高危因素,新生儿处于某些病理情况下,如新生儿溶血、窒息、缺氧、酸中毒(尤其高碳酸血症)、败血症、高热、低体温、低蛋白血症、低血糖等,易导致胆红素脑病,如有上述高危因素应放宽干预指征。
2)24小时以内出现黄疸应积极寻找病因,并给予积极的光疗。
3)24~72小时出现黄疸者,出院前至少要检查一次血清胆红素,出院后48小时应于社区或医院复查胆红素,以监测胆红素水平。
4)出生后七天内(尤其是出生后三天内)接近但尚未达到干预标准者,应严密监测胆红素水平,以便得到及时治疗。
无监测条件的地区和单位可适当放宽干预标准。
5)“考虑光疗”是指在该日龄的血清胆红素水平,可以根据临床病史、病程和体检做出判断,权衡利弊,选择光疗或严密监测胆红素。
6)“光疗失败”是指光疗4~6小时后,血清胆红素仍上升0.5mg/dl·
h),如果达到上述标准可视为光疗失败准备换血。
7)早产儿光疗指征
(2)光疗时间及注意事项
1)非溶血性黄疸:
8~12小时间断光疗,溶血性黄疸24小时持续光疗。
)
2)尽量裸露,保护眼睛和生殖器,科长天注意保暖,夏天注意降温,液量应增加20ml/(kg·
d)。
3)光疗时可出现发热、皮疹、腹泻、直接胆红素达4mg/dl(68μmol/L)时会出现青铜症,停止光疗可痊愈。
3.换血治疗
(1)血型的选择
1)Rh血型不合采用Rh血型与母亲同型,ABO血型与新生儿同型血。
2)在Rh(抗D)溶血病无Rh阴性血时,也可用无抗D(IgD)的Rh阳性血。
3)ABO血型不合换血时,最好采用AB型血浆和O型红细胞混合血,也可选用O型血或与新生儿同型血。
4)换血前应积极进行光疗及采用其他辅助治疗。
(2)方法
1)用枸橼酸血或肝素抗凝血150~180ml/kg,脐静脉插管(或连续的动-静脉方法)
2)分次:
抽出/输入5~10ml/kg·
min,持续监测心率,呼吸。
3)换血前后测血色素、红细胞压积和胆红素。
4)换血前1小时和换血后5~6小时禁食、禁水。
(3)换血合并症:
栓塞、心输出量和血压不稳定、肝或脾破裂、高钾、低钙、高血糖→低血糖、代谢性酸中毒、感染、输血反应等。
(4)监测
1)换血后每隔4小时进行胆红素监测,不应少于8~12小时。
2)如果连续测定胆红素2~3次,持续增长率>
hr(8.55μmol/L·
h)超过10~12小时,在胆红素达到20mg/dl(342μmol/L)以前,应重新换血。
3)如果血色素降低到<
10g/dl,也需要进行第二次换血。
4)换血后监测血钙、血糖、血钾。
(5)早产儿换血指征
4.药物治疗
(1)利用静脉注射丙种球蛋白(IVIG)的免疫抑制作用防止新生儿溶血。
在重症溶血病的早期,用量1000mg/kg·
d1天或500连用3天,同时进行光疗。
新生儿用IVIG可减少换血的需要。
(2)酶诱导剂:
苯巴比妥5mg/kg·
d。
(3)白蛋白:
适用于早期重度黄疸或早产儿,白蛋白1g/kg·
d加入5%葡萄糖10~20ml静注。
心衰者禁用。
5.病因治疗
[随访]新生儿黄疸出院后随访:
1.贫血检查(2~4周)
2.听力筛查(ABR)
3.生长发育监测
新生儿窒息
表2-7新生儿Apgar评分法
体征
0分
1分
2分
皮肤颜色
青紫或苍白
躯干红,四肢紫
全身红
心率(次/分)
无
<
100
弹足底或插鼻管
无反应
有些动作,如皱眉
哭,喷嚏
肌张力
松弛
四肢略屈曲
活动好
呼吸
慢,浅表,不规则
正常,哭声响
评分标准:
于出生后1分钟、5分钟、10分钟进行评分,0~3分为重度窒息,4~7分为轻度窒息。
如出生后10分钟仍<
7分,则继续评分直至>
7分为止。
判断缺氧程度及估计预后的因素:
①有无宫内窘迫、程度及持续时间;
②Apgar评分,尤其5分钟及以后的评分;
③患儿血气;
④有无各系统受损的表现等。
[复苏方法]
1.ABCDE复苏方案
A(airway):
尽量吸净呼吸道粘液
B(breathing):
维持循环,保证心搏出量。
C(circulation):
D(drug):
药物治疗。
E(evaluation):
评价。
其中ABC最重要,A是关键。
2.复苏程序
(1)初步复苏处理:
①保暖:
婴儿娩出后立即置于辐射抢救台上;
②擦干:
用温热干毛巾揩干头部及全身;
③摆好体位:
肩部垫高2~2.5cm,使颈部略后仰;
④吸净粘液:
先吸口腔,再吸鼻腔;
⑤触觉刺激:
经上述处理仍无呼吸,则拍打足底和摩擦背部来促使呼吸出现。
上述步骤应在20秒内完成。
(2)复苏步骤:
婴儿经初步处理后,如出现正常呼吸,心率>
100次/分,肤色红润或仅手足青紫者可予观察。
如无自主呼吸、呼吸不规则和/或心率<
100次/分,立即用复苏器加压给氧;
15~30秒后如心率>
100次/分,出现自主呼吸者可面置吸氧观察;
心率在80~100次/分,有增快趋势者要继续给氧同时加胸外心脏按压,30秒后无好转则行气管插管正压呼吸,同时予1:
1000肾上腺素0.1~0.3ml/kg,静脉或气管内注入;
如心率仍<
100次/分,可根据病情酌情纠酸、扩容、应用多巴胺或多巴酚丁胺等。
如病情需要,正压呼吸、心脏按压和给药同时进行。
对母亲在分娩前6小时内曾用过麻醉药者,可予纳络酮0.1mg/kg,静脉或气管内注入。
(3)气管插管指征:
①需要长时间复苏;
②复苏器加压给氧效果不好;
③羊水粪染粘稠,且患儿反应差;
④疑为先天性膈疝;
⑤出生体重<
1000克,且