心电图的产生原理与基本测量.docx
《心电图的产生原理与基本测量.docx》由会员分享,可在线阅读,更多相关《心电图的产生原理与基本测量.docx(15页珍藏版)》请在冰豆网上搜索。
心电图的产生原理与基本测量
心电图的产生原理和基本测量
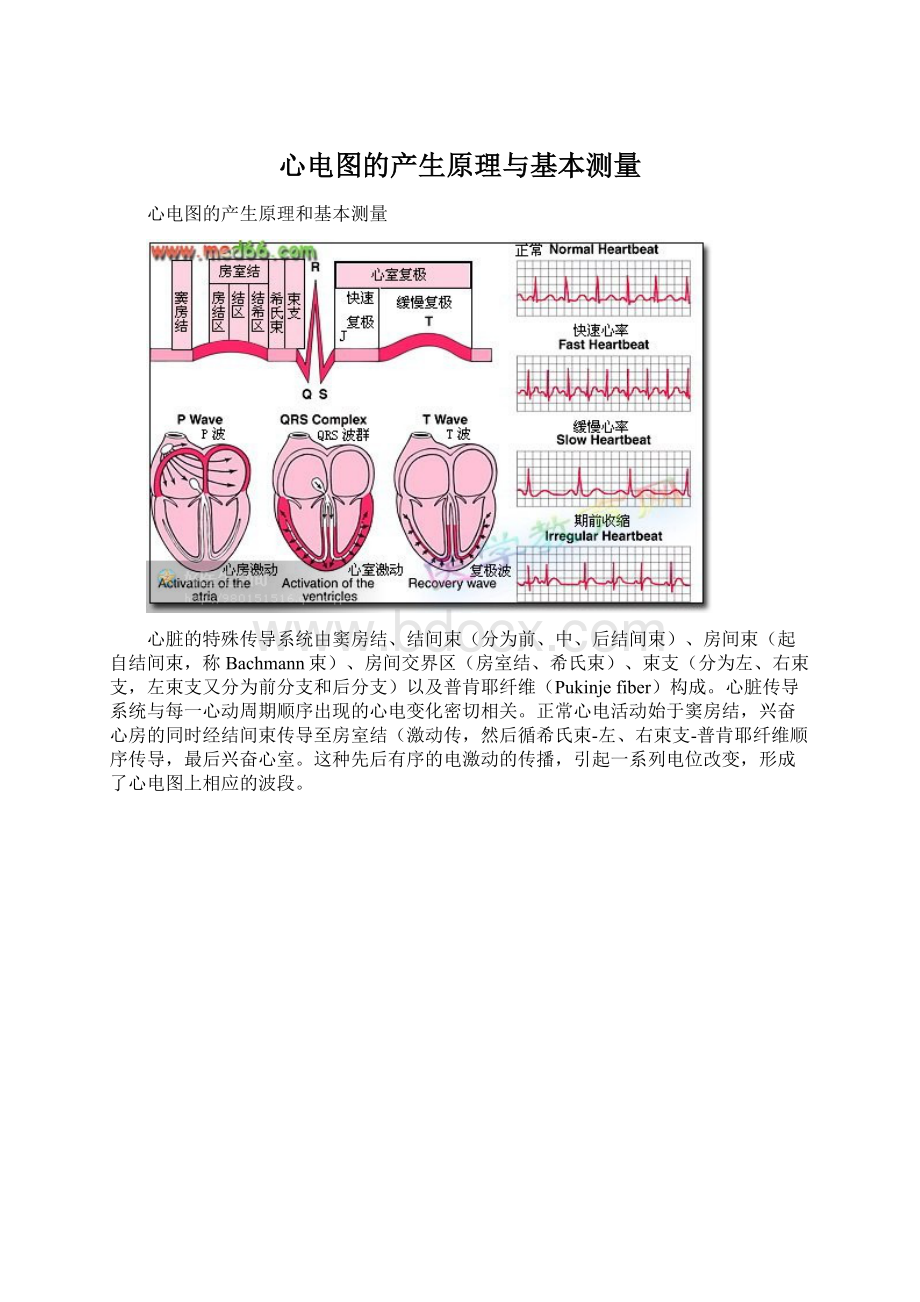
心脏的特殊传导系统由窦房结、结间束(分为前、中、后结间束)、房间束(起自结间束,称Bachmann束)、房间交界区(房室结、希氏束)、束支(分为左、右束支,左束支又分为前分支和后分支)以及普肯耶纤维(Pukinjefiber)构成。
心脏传导系统与每一心动周期顺序出现的心电变化密切相关。
正常心电活动始于窦房结,兴奋心房的同时经结间束传导至房室结(激动传,然后循希氏束-左、右束支-普肯耶纤维顺序传导,最后兴奋心室。
这种先后有序的电激动的传播,引起一系列电位改变,形成了心电图上相应的波段。
一、心率的测量
测量心率时,只需测量一个RR(或PP)间期的秒数,然后被60除即可求出。
例如RR间距为0.8S,则心率为60/0.8=75次/分。
还可采用查表法或使用专门的心率尺直接读出相应的心率数。
心律明显不齐时,一般采取数个心动周期的平均数值进行测算。
二、各波段振幅的测量
P波振幅测量的参考水平应以P波起始前的水平浅为准。
测量QRS波群、J点、ST段、T波和U波振幅,统一采用QRS超始部水平作为参考水平。
如果QRS起始部为一斜段(例如受心房复极波影响,预激等情况),应以QRS波起点作为测量参考点。
,应以参考水平线上缘垂直地测量到波的顶端;测量负向波形的深度时,应以参考水平线下缘垂直地测量到波的底端。
三、各波段时间的测量
12导联同步心电图仪记录心电图测量规定:
测量P波和QRS波时间,应分别从12导联同步记录中最早的P波起点测量至最晚的P波终点以及从最早QRS波起点测量至最晚的QRS波终点医学教育网;PR间期应从12导联同步心电图中最早的P波起点测量至最早的QRS波起点;QT间期应是12导联同步心电图中最早的QRS波起点至最晚的T波终点的间距。
单导联心电图仪记录测量:
P波及QRS波时间应选择12个导联中最宽的P波及QRS波进行测量;PR间期应选择12导联中P波宽大且有Q波的导联进行测量;QT间期测量应取12导联中最长的QT间期。
一般规定,测量各波时间应自波形起点的内缘测至波形终点的内缘。
````````````````````````````````````````````````````````````````````````````````````````````````````````````````````````````````````
胸导联:
V1胸骨右缘第四肋间
V2胸骨左缘第四肋间
V4左锁骨中线第五肋间
V3:
V2与V4连线中点
V5:
左腋前线平V4
V6:
左腋中线平V4
V7:
左腋后线平V4
V8:
左肩胛线平V4
V9:
左脊旁线平V4
V3R-V5R:
与左侧V3-V5对称,一般作V3R、V4R的,很少作V5R。
其他的心电图知识:
心电图Electrocardiogram(ECG)
第一节临床心电学的基本知识1.心电图产生原理
静息状态外正内负
除极(depolarization)状态外负内正电源前电穴后电极对向电源-向上波形
复极(repolarization)电源后电穴前电极对向电源-向下波形
复极方向与除极方向相反心外膜向心内膜
心电向量(vector)具有强度和方向性的电位幅度
与心肌细胞数量呈正比
与探查电极位置和心肌细胞距离呈反比
与探查电极的方位和心肌除极的方向夹角呈反比
心电综合向量原则
2.心电图各波段的组成和命名
P波:
心房的除极过程
P-R段(P-Q段):
心房复极过程及房室结、希氏束、束支的电活动
P-R间期:
自心房开始除极至心室开始除极
QRS波群及命名:
心室除极
ST段和T波:
心室缓慢和快速复极
Q-T间期:
心室开始除极至心室复极完毕
3.心电图导联体系
肢体导联(limblead)
Einthoven三角
标准导联-双极肢体导联IIIIII
加压单极肢体导联aVLaVRaVF
额面六轴系统
胸导联(Chestlead)
单极导联V1-V6
肢体导联三个电极各串一5kW电阻,将三者连接起来,构成无干电极,为负极
第二节心电图的测量和正常数据1.心电图测量
走纸速度25mm/s时,纵线1mm=0.04s
标准电压1mV=10mm时,横线1mm=0.1mV
心率的测量:
60/R-R或P-P间期的秒数
各波段振幅的测量:
QRS波起始前的水平线上缘到波顶,下缘到波底
各波段时间的测量
12导同步心电图
P波、QRS波、Q-T间期从最早起点至最晚终点
P-R间期从最早P起点至最早QRS起点
单导心电图
P波、QRS波:
最宽的P波、QRS波
P-R间期:
最宽大P波且有Q波
Q-T间期最长
测量各波时间应自波形起点的内缘测至波形终点的内缘
平均心电轴:
概念:
平均QRS电轴,是心室除极过程中全部瞬间向量的综合,说明心室在除极过程的总时间内的平均电势方向和强度,是额面电轴
测定方法:
I、III;目测;代数和
临床意义
-30°~+90°正常范围
+90°~+180°右偏右心室肥大左后分支阻滞
-30°~-90°左偏左心室肥大左前分支阻滞
-90°~-180°极度右偏
心脏循长轴转位
心尖?
心底
顺钟向转位右心室肥大
逆钟向转位左心室肥大
2.正常心电图波形特点和正常值
P波心房除极的电位变化
形态:
圆形偶有切迹
综合向量:
左、前、下
I、II、AVF、V4-V6向上;AVR向下
时间:
<0.12S
振幅:
肢导<0.25mV;胸导<0.2mV
P-R间期心房开始除极至心室开始除极的时间
正常范围:
0.12~0.20s
心动过速时缩短,心动过缓时延长£0.22s
QRS波群心室肌除极的电位变化
时间:
0.06~0.11s
波形和振幅
V3R/S=1
V1<1mVV5、V6<2.5mV
AVR<0.5mV
AVL<1.2mV
AVF<2.0mV
I、II、III主波向上
肢体导联<0.5mV或胸前导联<0.8mV为低电压
Q波:
振幅<同导联1/4R,时间<0.04S
J点:
自QRS波群的终末与ST段起始之交点
ST段:
自QRS波群终点与T波起点间的线段代表心室缓慢复极过程
下移<0.05mV;抬高V1、V2<0.3mV;V3<0.5mV
T波:
代表心室快速复极时的电位变化
方向:
与主波一致;振幅:
>同导联R波的1/10
Q-T间期:
从QRS波的起点至T波终点,代表心室肌除极和复极全过程所需的时间
正常范围:
0.32-0.44s
校正Q-Tc=Q-T/R-R
U波:
T波后0.02~0.04s的振幅很小的波,代表心室后继电位
第三节心房、心室肥大
1.心房肥大
右房肥大(rightatrialenlargement)
P波高尖,振幅30.25mV,II、III、AVF显著又称“肺性P波”
左房肥大(leftatrialenlargement)
P波增宽30.12s,I、II、R、L;
呈双峰,两峰间距30.04s,又称“二尖瓣型P波”
P波终末电势(Ptf):
V1负向P波时间乘以负向波振幅£0.04mm.s
双心房肥大:
P波增宽30.12s,振幅30.25mV
2.心室肥大
左室肥大(leftventricularhypertrophy)
Rv5/v6>2.5mV
Rv5+Sv1>4.0mV(男)>3.5mV(女)
RI>1.5mV,RaVL>1.2mV,RaVF>2.0mV
RI+SIII>2.5mV
额面电轴左偏
QRS时间0.10~0.11s
左室肥大劳损:
QRS波群增高伴ST-T改变
右室肥大(rightventricular)
V1R/S31,V5R/S£1,重度肥厚V1呈qR型Rv1+Sv5>1.05mV
电轴右偏
ST-T改变
双侧心室肥大(biventricularhypertrophy)
正常或一侧肥大表现
第四节心肌缺血与ST-T改变
1.心肌缺血的心电图类型
缺血型心电图改变
由心外膜→心内膜
心内膜下心肌缺血T波高尖
心外膜下心肌缺血T波倒置
损伤型心电图改变
ST-T:
从正常心肌→损伤心肌
心内膜下ST段压低
心外膜下ST段抬高
机制:
轻度缺血:
钾离子进入细胞?
过度极化?
损伤电流?
缺血导联ST压低
严重缺血:
钾离子溢出细胞?
极化不足?
损伤电流?
缺血导联ST抬高图6-5
临床意义
ST压低/T波倒置:
典型心绞痛/慢性冠不全ST抬高/T波高尖:
变异型心绞痛/心肌梗死
其它:
心肌病心包炎药物继发改变
第五节心肌梗死
(myocardialinfarction)
1.基本图形及机制
缺血型改变(T波)
心肌复极时间延长
3位相延长
QT延长
升支与降支对称
顶端呈尖耸的箭头状
由直立变倒置
损伤电流学说
Prinzmetal测得损伤区细胞膜4时相极化程度低
正常心肌电流流向损伤心肌-舒张期损伤电流
向量方向与损伤电流方向相反
背离探查电极
心内膜下ST段压低
心外膜下ST段抬高
除极波受阻学说
正常心肌除极后呈负电位
损伤心肌不除极呈正电位
产生电位差
ST向量由正常心肌指向损伤心肌
面向损伤区的导联出现ST段抬高
损伤型改变(ST段)
超急性ST段抬高
损伤期单向曲线
机制损伤电流学说除极受阻学说
坏死型改变
异常Q波宽度0.04,深度1/4R
Q波镜面相
正常q波消失
QRS波正常顺序的改变
机制坏死组织不产生心电向量,正常组织照常除极,产生与梗塞部位相反的综合向量
2.心肌梗死的图形演变及分期
早期(超急性期)数小时
急性损伤性传导阻滞:
QRS高/宽
ST斜型抬高(下壁),T波高耸
急性期数小时-数周
QS/QR波
ST段单向曲线,T波倒置加深
亚急性期数周-数月
ST段恢复至基线,T波变浅
陈旧期(愈合期)3-6月后
QSST-T恒定,可出现r/R
3.心肌梗死的定位诊断
前间壁:
V1、V2
前壁:
V3、V4
前侧壁:
V5、V6、aVL
广泛前壁:
V1-V6
高侧壁:
I、aVL
下壁:
II、III、aVL
正后壁:
V7、V8、V9
右室:
V3R、V4R、V5R
4.心肌梗死的不典型图形改变
非Q波心肌梗死
心内膜下心肌梗死
局灶心肌梗死
5.鉴别诊断
ST段抬高:
早期复极综合征、急性心包炎、变异型心绞痛、Brugada综合征
V1、V2:
心脏转位、左室肥厚、LBBB、高度肺气肿,qRs/qrS波多为陈旧前间壁心肌梗死
I、aVL、V5、V6:
心肌病、正常心电图
II、III、aVF:
心脏横位、预激综合征
第六节心律失常(arrhythmia)
1.概述窦性心律失常
起源异常被动性:
逸搏与逸搏心律(房性、室性、房室交界)
异位心律期前收缩(房性、室性、房室交界)
主动性心动过速(房性、室性、房室交界)
扑动与颤动(心房、心室)
生理性传导障碍:
干扰与脱节(包括心脏的各个部分)
心律失常窦房阻滞
房内阻滞
传导异常病理性传导阻滞房室传导阻滞
室内阻滞
意外传导
传导途径异常:
预激综合征
2.心律失常心肌电生理
自律性:
心肌在不受外界刺激的影响下能自动地、规律地产生兴奋及发放冲动的特性。
静息状态下,4位相自动缓慢除
心房肌、心室肌无起搏功能
窦房结、冠状窦区、心房传导组织、房室交界区、希氏束、束支、蒲肯野纤维
窦房结60-100次/分
房室交界区40-60次/分
希氏束以下25-40次/分
兴奋性:
心肌细胞对受到的刺激作出应答性反应的能力
绝对不应期(absoluterefractoryperiod):
200ms;任何刺激不能引起反应。
其后10ms强刺激科引起局部兴奋产生新的不应期,但不能扩布称有效不应期(effectiverefractoryperiod)
相对不应期:
50~100ms动作电位-60~-80mV,除极速度振幅低,传导慢,不应期短
总不应期:
250~400ms;有效不应期+相对不应期
易损期:
心电图T波顶峰前约30ms处;RonT
超常期:
动作电位-80~-90mV,低于阈值的刺激也激发动作电位的产生
传导性:
心肌激动能自动向周围扩布;蒲肯野纤维及束支传导速度400mm/s;房室结20~200mm/s
影响因素:
动作电位幅度和0相除极速度
收缩性
第六节心律失常
(Cardiacarrhythmias)
1.心律失常概述
冲动形成异常
)有正常自律性:
窦结、结间束、冠状窦口附近、房室结远端、希)氏束-蒲肯野系统→植)物神经系统兴奋性改变或内在病变。
)无自律性心肌细胞:
心房和心室肌细胞由于缺血、药物等→异常自律性。
心脏传导系统的解剖
.窦房结(Sinusnode):
位于右心房与上腔静脉交接处,。
主要由P细胞(起搏细胞)、过渡细胞、心房肌细胞组成。
.结间束:
(1)前结间束:
发自窦房结前方分为两束,一束到左心房,一束进入房间隔。
(2)中结间束:
起自窦房结后部到房间隔后上部。
(3)后结间束:
起自窦房结后部到房室结
(James′fiber-预激综合征)
.房室结
2.心律失常的发生机制
(1)冲动形成异常
有正常自律性:
窦结、结间束、冠状窦口附近、房室结远端、希)氏束-蒲肯野系统→植)物神经系统兴奋性改变或内在病变。
无自律性心肌细胞:
心房和心室肌细胞由于缺血、药物等→异常自律性。
(2)触发活动:
指局部出现儿茶酚胺浓度增高、低血钾、高血钙与洋地黄中毒时,心房、心室与希氏束-蒲肯野组织在动作电位后产生除极活动,被称为后除极。
若后除极的振幅增高并抵达阈电位便可引发触发活动。
(3)冲动传导异常
传导速度延缓—与细胞的膜反应性有关。
动作电位[0]相的振幅。
dv/dt值(除极速度)
递减传导—膜电位有关
膜的静止电位在-90mv传导最快
膜的静止电位在-55mv传导阻滞
膜的静止电位在-65mv—-70mv可传但速度慢动作电位[0]相的振幅及dv/dt逐渐减少→发生传导阻滞→递减传导。
单向阻滞:
心肌细胞正常都是双向的。
超常期传导:
在心动周期的某个时候,若心脏某部分的传导得到暂时的意外改善称为超常期传导。
最常见的部位在房室连接区,其次是室内传导,其表现是一个激动到达这些部位时本应受阻,但意外下传或传导时间本来延长,而这时缩短。
4.折返现象
当一激动从心脏某处发生后,经过向下传导又回到原处再次引起激动,这种现象叫折返现象。
三个条件
(1)有一个环行通道使激动可以循环运行。
(2)环行通道的一部分出现单向传导阻滞。
(3)传导速度减慢。
更多医学知识尽在好医生QQ空间:
【本空间所发表的文章,谨供参考,不负任何法律责任。
谢谢关注】