内分泌常见检查和意义19F.docx
《内分泌常见检查和意义19F.docx》由会员分享,可在线阅读,更多相关《内分泌常见检查和意义19F.docx(16页珍藏版)》请在冰豆网上搜索。
内分泌常见检查和意义19F
内分泌科常见检查和意义
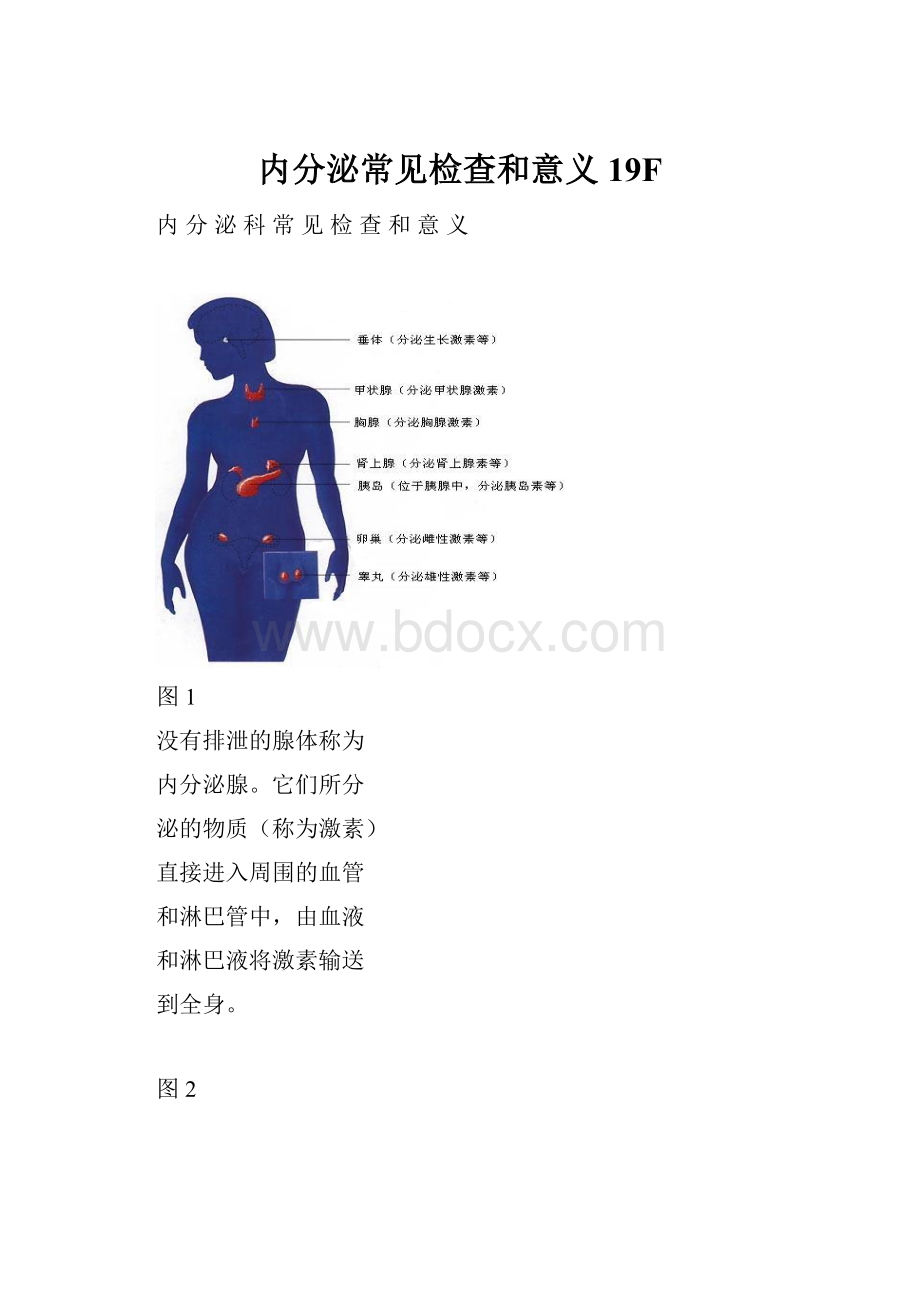
图1
没有排泄的腺体称为
内分泌腺。
它们所分
泌的物质(称为激素)
直接进入周围的血管
和淋巴管中,由血液
和淋巴液将激素输送
到全身。
图2
图3
图3
下丘脑分泌的激素
下丘脑分泌的激素
•促甲状腺激素释放激素(TRH)
•促肾上腺皮质激素释放激素(CRH)
促性腺激素释放激素(GnRH)
•生长激素释放激素(GRH)
•生长激素释放抑制激素(GIH)
•泌乳素释放因子(PRF)
•泌乳素释放抑制因子(PIF)
•促黑激素释放因子(MRF)
•促黑激素释放抑制因子(MIF)
垂体前叶分泌的激素
•促肾上腺皮质激素(ACTH)
•生长激素(GH)
•泌乳素(PRL)
•黄体生成素(LH)
•卵泡刺激素(FSH)
•促甲状腺激素(TSH)
•促黑激素(MSH)
垂体后叶分泌的激素
•抗利尿激素(ADH)又名加压素
•催产素
1.口服葡萄糖耐量试验(OGTT):
当血糖高于正常范围而又未达到诊断糖尿病标准者需进行OGTT试验。
方法:
试验前患者休息15-30分钟。
空腹抽血后,将75克无水葡萄糖干粉溶于250—300ml水中,于5分钟内服完,并从喝第一口开始计算时间,然后于30分钟、60分钟、120分钟、180分钟分别抽取血标本置于生化管,应尽可能于上午测定。
正常参考值:
空腹血糖﹤6.1mmol/L;服糖水后120分钟血糖﹤7.8mmol/L
注意事项:
◆试验前3日最好停服对血糖代谢可能有影响的药物,如利尿剂、糖皮质激素、避孕药等。
试验前3天每天进食碳水化合物至少不低于150g。
◆试验前应禁食8-12小时,可适当饮水(不能喝茶及其他饮料)。
试验最好在早晨7-9时进行(因正常人的葡萄糖耐量下午略低于上午)。
◆凡心肌梗塞、脑血管意外、急性感染、烧伤及外伤等应激状况患者最好等应激期过后再作OGTT,否则会造成假阳性结果(糖耐量减退)。
◆试验中若患者出现面色苍白、恶心、呕吐、晕厥、虚脱则应立即终止试验。
备注:
1)简化OGTT试验:
以诊断糖尿病为目的。
仅测空腹(0小时)及饮糖水后第120分钟(2小时)的血糖。
2)通常领取的葡萄糖粉含结晶水,去除结晶水的影响,82.5g葡萄糖粉含75g纯葡萄糖。
2.馒头餐试验:
用于已明确糖尿病诊断的患者,为避免口服葡萄糖后引起血糖高峰而改用100g面粉做的馒头来替代(即馒头餐试验)。
2两面粉做的馒头中含碳水化合物约75g。
注意吃馒头时能喝水,但不能吃稀饭及其它食物,抽血方法同OGTT。
3胰岛素释放试验:
用于了解胰岛β细胞功能,鉴别1型或2型糖尿病。
抽血方法同OGTT。
分离后的血清胰岛素可置于-20℃冰箱保存,尽可能于1周内测定。
正常参考值:
空腹胰岛素6-27mIU/L,0.5-1小时达高峰,可比空腹胰岛素浓度高5至10倍,3小时后降至接近正常水平。
意义:
◆1型糖尿病患者胰岛素释放曲线低平,无明显峰值出现。
◆2型糖尿病患者的胰岛素释放曲线在肥胖者偏高,在非肥胖者大都偏低,但高峰值常延迟至120分钟以后,3小时仍高于空腹值。
备注:
关于试验期间的胰岛素使用问题:
试验期间餐前大剂量停用;应用胰岛素泵的患者,根据血糖情况而定,一般在抽空腹血糖前一小时停止基础量的输入。
试验期间停用降糖药。
4C肽释放试验:
用于了解胰岛β细胞功能,适用于已用胰岛素治疗不能区分外源性和内源性胰岛素的患者。
C肽是与胰岛素等量分泌的,测定C肽的值等于测定内源性胰岛素值。
抽血方法同OGTT。
正常参考值:
空腹C肽298-1324pmol/L,0.5-1小时达高峰,可比空腹C肽浓度高5-6倍,3小时后降至接近正常水平。
意义和备注:
同胰岛素释放试验
5.甲状腺功能测定:
了解甲状腺功能状态,包括TT3、TT4、FT3、FT4、TSH,抽取非抗凝血2—3ml,留取血清待测。
意义:
1)甲亢时多数情况TT3和TT4平行增高,甲减时平行下降,但在甲亢初期和复发早期TT3较TT4上升明显,甲减时TT4较TT3更敏感。
2)在T3型甲亢时TT3和FT3增高,TT4和FT4正常;
●在T4型甲亢时TT4和FT4升高,TT3和FT3正常,多见于甲亢伴有严重疾病或碘甲亢。
3)T3、T4降低见于甲减,低T3、T4综合症等情况。
3)伴有低蛋白血症等影响白蛋白时,应该看FT3和FT4。
6.甲状腺摄取I131率:
甲状腺有选择性摄取和浓聚血清中无机碘的功能,放射性I131衰变时放出β和γ射线,γ射线的穿透力强,能穿出甲状腺,所以当口服I131后用探测仪器在甲状腺部位进行测定,即可得知甲状腺对I131的摄取功能,本试验可用于鉴别甲状腺机能亢进、减退及单纯性甲状腺肿。
方法:
1)禁碘2周以上(包括各种含碘的药物和食物),曾用含碘造影剂者最好一月后再行该检查。
2)检查日晨病人禁食、禁水、去同位素室服药。
3)分别测3小时和24小时I131摄取率。
正常参考值:
正常人24小时达高峰,I131摄取率分别为3小时:
5~25%;24小时:
20~45%。
意义:
甲亢患者表现为摄I131率增高,且高峰前移,摄I131率降低见于原发性及继发性甲减,亚急性甲状腺炎,任何含碘药物和食物等。
7.血皮质醇测定(血F):
原理:
皮质醇主要由肾上腺皮质的束状带细胞所分泌,受ACTH的调控,具有昼夜节律变化,高峰时间在6—8am,最低值在午夜11pm—2am。
方法:
于8am、4pm、0am抽静脉血2—4ml待测。
正常参考值(化学发光免疫分析法):
8am:
8.7-22.4μg/dl;4pm:
大约为8am值的50%;0mm:
最低,<3μg/L。
意义:
1)了解皮质醇分泌的节律变化,单纯性肥胖患者血皮质醇浓度可升高,但节律一般正常,而皮质醇增多症的病人,血皮质醇升高并失去正常节律。
2)用于皮质醇增多症和肾上腺皮质功能减退症的诊断,
3)监测下丘脑—垂体—肾上腺轴的情况,如使用大剂量糖皮质激素后,了解肾上腺皮质功能是否受抑制或停药后的恢复情况。
备注:
1)由于皮质醇分泌是脉冲式的,而且血皮质醇水平极易受情绪、静脉穿刺是否顺利等影响,单次血皮质醇测定对诊断意义不大。
2)若病人取血前入睡困难,或取血不顺利,即使半夜0点血皮质醇高于正常,也难以说明患者皮质醇分泌增多。
8.血ACTH测定:
原理:
ACTH分泌有昼夜节律变化,清晨最高,午夜最低,ACTH受促上腺皮质激素释放激素(CRH)调控,皮质醇(F)在下丘脑和垂体水平反馈抑制ACTH分泌。
方法:
可不空腹,但建议空腹(因高血脂有影响)抽血2ml置于EDTA抗凝管,注明抽血时间,分别为8AM和4PM两次,立即冰浴,立即送检,冰冻分离。
有条件可加测0am(但需抽血后立即分离血浆置于-20℃待测)。
意义:
正常时血F和血ACTH呈平行的节律性波动,但疾病时这种平行关系不复,因此必须结合两者的血浆测定值进行临床评价与分析。
由于ACTH的半衰期甚短,且其分泌呈阵发性,故基础血浆ACTH常不能作为垂体ACTH储备功能的可靠指标。
血ACTH升高可见于库欣病,原发性肾上腺皮质功能减退,异位ACTH综合征,先天性肾上腺增生等。
血ACTH降低可见于垂体功能减退,肾上腺皮质肿瘤或增生等。
对于库欣综合征午夜ACTH测定很有帮助,如为原发性皮质醇增多症,则午夜ACTH仍抑制;如为下丘脑-垂体性库欣病,则ACTH正常的昼夜节律消失,清晨虽可正常,但午夜则可升高(或无抑制)。
9.24小时尿游离皮质醇
原理:
循环中的游离皮质醇通过肾小球滤出,成为尿游离皮质醇,正常占肾上腺分泌皮质醇的1%左右。
在皮质醇增多症时,皮质醇的增加超过皮质类固醇结合球蛋白(CBG)的结合能力,使大量游离皮质醇通过肾小球滤出,导致尿游离皮质醇明显增多。
24小时尿游离皮质醇测定可以避免血皮质醇的瞬时变化,也可以避免血中CBG浓度的影响,对皮质醇增多症的诊断有较大价值。
方法:
留24小时尿,是否加防腐剂根据检验标签提示。
留尿时应避免各种应激状态,如外伤、高烧、精神过度紧张、剧烈活动等,妇女月经期应避免留尿。
24h尿摇匀后量准5ml送检。
尿量应在化验单上注明。
正常参考值:
21-143ug/24h
意义:
1)筛查肾上腺皮质功能亢进和减退,尤其对肾上腺皮质功能亢进意义更大;
2)鉴别单纯性肥胖与库欣氏综合征,单纯肥胖病人尿游离皮质醇多在正常范围,库欣氏综合征病人尿游离皮质醇增高。
10.地塞米松抑制试验:
原理:
糖类皮质激素对下丘脑释放CRH及垂体释放ACTH起反馈抑制作用,从而使肾上腺皮质激素的分泌减少。
地塞米松(DXM)是皮质醇的人工合成化合物,有很强的抑制下丘脑-垂体的作用,且其代谢产物在尿中的排量甚微,故不影响尿中类固醇的测定。
方法:
小剂量地塞米松抑制试验(过夜一次法):
1)先测定上午8时血中皮质醇的浓度;
2)午夜11时一次口服地塞米松1mg。
3)次日8时再测血F。
大剂量地塞米松抑制试验(过夜一次法):
1)试验当日上午8时测血中皮质醇的浓度;
2)午夜11时口服地塞米松8mg。
3)次日晨8时再测血F上述指标。
小剂量地塞米松抑制试验二日法(略)
大剂量地塞米松抑制试验二日法(略)
正常参考值:
过夜一次法小剂量地塞米松抑制试验正常人或单纯性肥胖者血皮质醇绝对值被抑制到<4ug/dl。
过夜一次法大剂量地塞米松抑制试验以次晨血皮质醇下降>50%以上为阳性反应。
备注:
1)感染、创伤、出血、手术、过度紧张等应急情况均可影响测定结果,不宜做此试验;
2)月经期和服肾上腺皮质激素类药物不应做此试验。
11.肾素-血管紧张素-醛固酮(RENIN-AT-ALD,RAS)测定-立卧位试验
原理:
肾素由肾小球旁器产生,作用于血液中的血管紧张素原,使其产生血管紧张素Ⅰ,在肺组织经转换酶作用,形成血管紧张素Ⅱ,可刺激醛固酮的的产生和分泌。
原发性醛固酮增多症可以分型为肾上腺醛固酮瘤(APA)、特发性醛
固酮增多症(IHA)、原发性肾上腺皮质增生、分泌醛固酮的肾上腺皮质癌、糖皮质激素可抑制性醛固酮增多症等。
目前最常见的是APA和IHA,立卧位试验可用于评估RAS系统及鉴别腺瘤和增生。
IHA患者醛固酮的基础值轻度升高,立位后由于肾素轻度升高、而且该类患者对ATⅡ的敏感性增强,则立位后血醛固酮进一步升高。
APA患者因为本身醛固酮瘤过度分泌的醛固酮对RAS系统有强烈抑制作用,因此立位醛固酮水平无明显升高或反而下降。
方法:
1)晚餐后禁食,夜间卧床不活动6~8小时(至少4小时以上),次晨8时空腹卧位取血6ml,分别注入AT管和肝素抗凝管,并轻轻摇匀。
2)卧位取血后立即肌肉注射速尿40mg(明显消瘦者按0.7mg/Kg体重计算,超重者亦不超过40mg),然后立位活动2小时,于上午10时立位取血6ml,分别注入AT管和肝素抗凝管,再轻轻摇匀。
3)试验结束后方可进食(卧位血抽完后可以进食干饭或干馒头)、饮水。
意义:
1)原发性醛固酮增多症表现为低肾素高醛固酮。
如立位血浆醛固酮水平低于卧位水平或较后者增幅小于30%,提示腺瘤可能性大。
特发性醛固酮增多症表现为站位后醛固酮浓度升高(>30%)。
2)继发性醛固酮增多症表现为高肾素高醛固酮;
备注:
1)固定钠钾平衡饮食7天(每日钠160mmol,钾60mmol)。
试验前应尽可能停用ACEI类、ARB类、利尿剂和β受体阻断剂等可能影响RAAS系统的药物2-4周。
2)立卧位试验前1天开始留24小时尿测K+,Na+,CL,并空腹测血K+,Na+,CL,CO2CP和BP。
3)血标本应在低温下(4℃)放置,经分离血浆后于-20℃保存至测定前。
4)最好在低血钾纠正后(血钾>3.0mmol/L)再行该试验。
12.血、尿儿茶酚胺测定
原理:
约2-5%的儿茶酚胺以原型从尿中排出。
正常人尿儿茶酚胺排出量在591nmol/24h(100ug/24h)以下,其中约80%为去甲肾上腺素,约20%为肾上腺素。
方法:
血儿茶酚胺测定宜在空腹卧位休息30分钟后采血测定,置于EDTA抗凝管取血浆1ml。
尿儿茶酚胺的测定须留24小时尿,加入10-15ml防腐剂,送检时注明24小时尿量,然后摇匀取5ml送检。
在进行儿茶酚胺测定前,停用儿茶酚胺类药物,避免有荧光反应的物质,如香蕉、香草类、四环素、氯丙嗪、水杨酸、核黄素,某些降压药如利血平、可乐定、硝普纳,某些阻滞剂如拉贝洛尔会产生干扰性代谢产物使血浆NE升高,某些钙离子通道阻滞剂,需暂停1周以上,并须避免精神紧张、过度刺激等影响。
正常参考值:
正常人血儿茶酚胺应低于1ng/ml(5.91nmol/L),1-2ng/ml(5.91-11.82nmol/L)疑为本病,>2ng/ml(11.82nmol/L)可肯定为本病。
尿中儿茶酚胺排出量大于591-1182nmol/24h(100-200ug/24h),对嗜铬细胞瘤诊断有意义。
13.尿3′−甲氧基−4羟−杏仁酸(VMA)测定:
原理:
VMA是儿茶酚胺的终末代谢产物,嗜铬细胞瘤时儿茶酚胺产生增多,进一步代谢为VMA,入血后经尿排出。
方法:
试验前停用儿茶酚胺类药物、单胺氧化酶抑制剂、银杏叶制剂、香蕉、香菜、茶、酒、咖啡、巧克力和有色及高度荧光化合物如维生素B、C、青霉素、红霉素、氯丙嗪等一周以上。
留24小时尿(预先在留尿容器加5-10ml硫酸防腐),摇匀后量准50ml送检。
24小时尿量在化验单上注明。
留尿期间患者应休息,避免处于应激状态。
为了提高阳性率,应在患者的高血压期或一次发作后收集24小时尿标本。
如发作性高血压,可收集发作时/后4-6小时尿标本。
意义:
嗜铬细胞瘤时VMA水平升高,有较好的特异性,但敏感性较差。
较小的肿瘤(50克以下)主要释放没有代谢的儿茶酚胺入循环,导致相对低的代谢产物,较大的肿瘤(50克以上)主要释放代谢产物入血,尿中有较高的代谢产物。
✓部分肿瘤缺少儿茶酚胺代谢的酶,VMA可在正常范围内。
神经细胞瘤和交感神经节细胞瘤VMA可升高。
14.禁水加压试验:
原理:
正常人禁水足够时间后循环血量减少,血浆渗透压升高,兴奋抗利尿激素(ADH)分泌,使尿量减少,尿比重升高,尿渗透压升高,而血渗透压变化不大。
在尿渗透压达到高峰平顶时,表明内源性ADH分泌已达最大值,注射加压素(垂体后叶素),尿渗透压不能再进一步提高。
而尿崩症患者由于缺乏ADH,故在禁饮后,尿量无明显减少,尿渗透压仍明显低于血渗透压,注射加压素后尿渗透压明显提高。
方法:
1)试验前日晚8时起开始禁水,如病情重可于试验日清晨(2-4am)起禁水。
开始禁水时留尿测尿比重、血尿渗透压、并测血压、体重作为对照。
2)试验日6am留尿测尿比重、血尿渗透压、并测血压、体重。
此后,每小时排尿一次,测尿量、尿比重、尿渗透压及血压和体重,并详细记录。
3)当尿渗透压达到高峰平顶,即连续二次尿量变化不大,尿比重不再增加、尿渗透压增加<30mOsm/L时,抽血测血渗透压,然后皮下注射水剂加压素5U。
注射后继续每小时留尿测尿量、尿比重、尿渗透压共二次。
意义:
1)正常人禁水后体重、血压无明显变化,不出现严重脱水症状,尿量明显减少,尿比重≥1.020,尿渗透压可达800-1200mOsm/L,血渗透压变化不大,注射加压素后,尿渗透压往往稍降,少数可略升高,但不超过5%。
2)中枢性完全性尿崩症患者,禁饮后尿渗透压不能显著升高,仍明显低于血渗透压,尿比重<1.010。
注射加压素后,尿量减少,尿比重>1.016,尿渗透压升高超过9%,甚至成倍升高,尿渗透压>血渗透压;中枢性部分性尿崩症患者,禁饮后尿比重和尿渗透压有所升高,尿渗透压可稍超过血渗透压,注射加压素后,尿渗透压可继续上升。
3)精神性多尿者接近或与正常人相似。
肾性尿崩症在禁水后尿液不能浓缩,注射加压素后仍无反应。
备注:
1)孕妇、冠心病及高血压患者禁用加压素。
2)试验中体重下降3%以上或血压下降明显,应即终止试验,并给患者饮水。
3)禁饮时间一般需16-18小时,但如病情较重,则禁饮时间不超过12小时,强调尿渗透压达到高峰平顶,否则注射加压素后尿渗透压进一步提高而致误诊。
4)如禁饮后尿比重已≥1.020,尿渗透压>800mOsm/L,则不需注射加压素。
15.性激素全套测定:
了解下丘脑、垂体及性腺功能。
包括T(睾丸酮)、E2(雌二醇)、P(孕酮)、FSH(卵泡刺激素)、LH(黄体生成素),PRL(泌乳素),用非抗凝管抽血,无需空腹。
PRL测定意义:
高PRL血症见于下丘脑病变,PRL瘤,肢端肥大症,库欣病,空泡蝶鞍综合征,垂体柄病变等垂体病变,颅咽管瘤脑脊髓辐射,胸壁病变,脊索疾病,原发性甲状腺功能减退症(高TRH水平可抵消多巴胺对PRL的抑制),慢性肾衰,严重肝病等。
非PRL瘤所致的高PRL血症,PRL很少>100ng/ml,轻度PRL升高可能为应激或脉冲分泌峰值,为避免应激,可连续3天或同日连续3次采血(每小时1次)以资鉴别。
PRL正常参考值:
女性:
1-25ng/ml;男性:
1-20ng/ml。
PRL测定注意事项:
PRL是应激激素,在各种生理情况及各种应激时其血清水平变化甚大,可以说是腺垂体激素中影响因素最多,血清水平波动最大的激素。
其正常分泌呈脉冲性,随睡眠觉醒而周期性改变。
入睡后逐渐升高,觉醒前1小时左右达高峰,醒后逐渐下降。
所以白天分泌低于夜间。
PRL受多巴胺的张力性抑制,故其释放呈脉冲性。
刺激PRL分泌或拮抗PIF的药物都可以使血清PRL水平升高,如雌激素(尤长期使用者),口服避孕药,TRH与VIP,多巴胺拮抗剂,如酚噻嗪类(如氯丙嗪,奋乃静)与丁酰笨类(如氟哌啶醇)等抗精神病药,三环类(如丙咪嗪,阿米替林)与单胺氧化酶抑制剂(如笨乙肼)等抗抑郁药,甲氧氯普胺与舒必利,阿片制剂,西咪替丁等H2受体阻滞剂,甘草,利血平,甲基多巴,维拉帕米等。
16.基础代谢率测定:
方法:
禁食12小时,睡眠8小时后清晨空腹静卧时测脉率、血压,再用公式计算基础代谢率%=(脉率+脉压差)−111。
正常参考值:
正常人基础代谢率为+15%~−10%,甲亢基础代谢率高于正常,增高的程度与病情轻重大致相符。
备注:
妊娠、发热、心功能不全、白血病、恶性肿瘤等情况下基础代谢率也增高。
17.骨密度:
用于了解骨量,早期诊断骨质疏松,评估治疗的效果。
适用于老年人,心血管病、肾脏疾病、内分泌疾病(如糖尿病、甲状腺功能亢进、甲状腺功能减退替代治疗、皮质醇增多症等)、腰背疼痛、长期应用糖皮质激素等病人的检查。
检查前无特殊准备。
如检查部位有植入性金属物体,会影响检查结果。
18.氯化胺负荷(酸中毒)试验
原理:
协助诊断远端肾小管性酸中毒。
口服一定量的酸性药物氯化胺(NH4Cl),人为的使机体产生酸血症,这必然增加远端肾小管排泌H+的负荷。
但如远端肾小管功能正常,则主动分泌H+,并产生多量氨(NH3),后者与H+结合为NH4+,继而与Cl-形成NH4Cl,从而把过多的H+经尿液排出,使血液pH仍维持正常,尿液则明显酸化。
但远端RTA病人则不能对此额外的酸性负荷加以处理,因而血液pH下降,而尿液pH却不相应下降。
口服NH4Cl后,在一定时间后分别测定血液及尿液pH,便出现此种血液和尿液分离现象。
方法:
1、单剂量法(一次法)
受试者饮食不限,但禁服酸碱药物,服NH4Cl之前先嘱受试者尽量排尽膀胱并留尿待检,然后成人按每公斤体重0.1g的剂量(有肝病者可改服氯化钙,剂量按0.1mmol/Kg体重计算)将NH4Cl一次服完,于服药后第3、4、5、6、7及8小时各留尿于中性干燥洁净容器内,分别测服药前后的各次尿pH值。
2、3天NH4Cl负荷法
受试者试验前停用碱性药物2天。
口服NH4Cl(有肝病者可改服氯化钙,剂量按0.1mmol/Kg体重计算),按每公斤体重0.1g服用,约为6g/d,分3次服,连用3天,在服药前一天留尿及服药后第三天每小时留尿1次共5次,分别测5次尿液的pH。
意义:
正常人一般服药两小时后,尿液pH应低于5.3,此时可停止试验。
如果每次尿液pH均大于5.5,包括服药前,可诊断远端肾小管性酸中毒,其尿液pH一般都在6-7之间。
备注:
酸负荷试验只适用于不典型或不完全的肾小管性酸中毒,即无全身性酸中毒表现的病人。
如本身已有酸中毒则既不需要也不应该再做该试验,以免加重酸中毒。