骶尾部巨大横行软组织肿物侵袭性骨巨细胞瘤.docx
《骶尾部巨大横行软组织肿物侵袭性骨巨细胞瘤.docx》由会员分享,可在线阅读,更多相关《骶尾部巨大横行软组织肿物侵袭性骨巨细胞瘤.docx(22页珍藏版)》请在冰豆网上搜索。
骶尾部巨大横行软组织肿物侵袭性骨巨细胞瘤
病史:
患者,女,64岁,因双下肢麻木无力伴小便障碍15天入院。
查体:
患者腰骶部肿物样隆起,压痛阳性,腰部活动严重受限,平躺不能。
左侧足背麻木,余感觉未见明显异常。
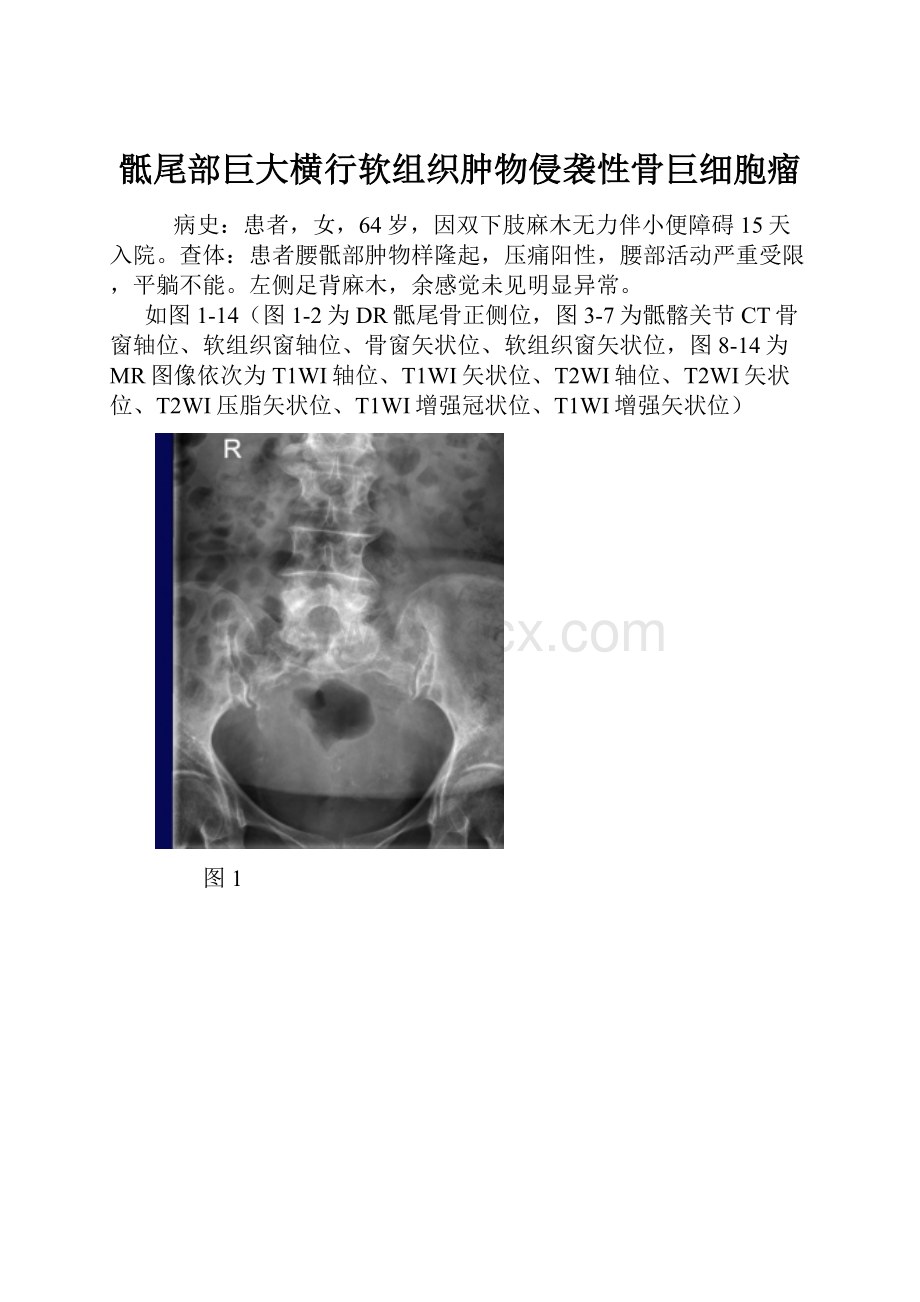
如图1-14(图1-2为DR骶尾骨正侧位,图3-7为骶髂关节CT骨窗轴位、软组织窗轴位、骨窗矢状位、软组织窗矢状位,图8-14为MR图像依次为T1WI轴位、T1WI矢状位、T2WI轴位、T2WI矢状位、T2WI压脂矢状位、T1WI增强冠状位、T1WI增强矢状位)
图1
图2
图3
图4
图5
图6
图7
图8
图9
图10
图11
图12
图13
图14
基础解剖影像:
图15
图16
图17
图15-16所示为正常骶尾骨DR正侧位图像,黄色箭头所示为髂骨,白色箭头所示为骶尾骨,棕色箭头所示为骶髂关节面,蓝色箭头所示为第4腰椎及附件。
所见骶髂关节间隙未见增宽或变窄,关节面光滑,所见诸骨骨皮髓质界清,未见异常密度影。
图17为所示正常骶髂关节CT骨窗轴位,黄色箭头所示为髂骨,白色箭头所示为骶骨。
骶髂关节间隙未见增宽变窄,关节面光滑,骨皮质显示为高密度影,内部髓腔为低密度影,周围脂肪间隙清晰,周围肌肉显示清晰。
图18
图19
图20
图21
图22
图18-22所示为正常骶髂关节MR图像,依次为T1WI轴位、T2WI压脂像轴位、T2WI冠状位、T2WI压脂像冠状位、T2WI压脂像矢状位,黄色箭头所示为骶髂关节,蓝色箭头所示为骶骨,白色箭头所示为第4腰椎,因所选示例为正常年轻人,所见椎间盘内自由水含量高,呈稍高信号,棕色箭头所示为椎管内脑脊液呈高信号,其内见多条终丝呈细丝状低信号,T1WI及T2WI图像中因皮下脂肪及骨松质富含脂肪成分显示为高信号,同层面压脂像显示为低信号,对比骨皮质因富含钙质成分均显示为低信号。
图1
图2
DR正侧位(图1-2):
骶尾椎正常形态消失,呈溶骨性破坏,可见软组织团块影(蓝色箭头),边界欠清。
图3
图4
图5
图6
图7
图23
CT平扫(图3-4骨窗轴位、图5软组织窗轴位、图6骨窗矢状位、图7软组织窗矢状位、图23VR重建):
骶尾椎正常形态消失,呈溶骨性破坏,可见巨大软组织肿物影(棕色箭头),最大层面为21x10X13cm,密度欠均匀,边界尚清,边缘可见少许斑片钙化影,肿物前方向盆腔内突出,直肠受压,上方向椎管内突出。
临近脂肪间隙浑浊。
VR重建图像可见骶尾椎大部分消失,可见多发散在残余骨片及钙化高密度影。
图8
图9
图10
图11
图12
图13
图14
MR平扫(图8-14):
骶尾椎及附件大部分骨质破坏,可见不规则团块状异常信号影(黄色箭头),呈横向膨胀生长(蓝色箭头),T1WI等信号,T2WI等及稍低信号,最大层面21x10x13cm,前方向盆腔突入,临近软组织受压移位,后方突破骶管,双侧突破骶髂关节。
增强呈明显不均匀强化。
影像诊断:
骶尾部巨大软组织肿物,脊索瘤?
骨巨细胞瘤?
分析思路:
1.临床病史:
年龄,对于骨肿瘤鉴别诊断非常重要,因骨组织生长有时间区分,可以提示肿物性质可能。
本例老年女性,可以考虑脊索瘤、软骨肉瘤、神经鞘瘤可能。
骨巨细胞瘤概率稍低。
畸胎瘤概率明显减低。
2.部位:
脊索瘤多位于骶椎下部。
骨巨细胞瘤多位于骶椎上部。
神经鞘瘤位于脊神经穿行骶管走行区内。
畸胎瘤位于骶前间隙或皮下软组织内。
软骨肉瘤好发于骨盆。
本例病灶体积巨大,骶尾椎大部分呈溶骨性破坏,脊索瘤或骨巨细胞瘤概率较高。
3.骨质破坏:
神经鞘瘤对临近骨质多压迫吸收,完全溶骨性破坏少见,本例概率减低。
畸胎瘤对骨质局部有压迫,本例概率减低。
软骨肉瘤可以出现溶骨性破坏,病灶有多发钙化,以蛋壳样钙化、环形钙化、半环形钙化多见,本例不符。
脊索瘤及骨巨细胞瘤可呈溶骨性破坏,本例概率较高。
4.骨皮质破坏:
骶尾椎骨皮质完全消失、中断,提示良性侵袭性或恶性病变可能。
5.骨膜反应:
如此巨大肿物,未见骨膜反应。
提示恶性病变概率较低。
6.软组织肿物:
病灶体积巨大,明显呈横向生长,横向宽度远大于纵向及前后长度,此点高度提示骨巨细胞瘤可能。
肿物呈浅分叶状,边界欠清,CT密度不均,整体偏低,稍低于肌肉。
MRI可见肿物等T1等低T2信号为主,增强中等以上不均强化,提示自由水含量少,脊索瘤概率减低。
神经鞘瘤囊变坏死多见,以低T1高T2信号为主,可以排除。
软骨肉瘤及畸胎瘤内部信号明显不均,可以排除。
7.侵犯临近骨关节:
骶尾椎附件小关节完全呈溶骨性破坏。
病灶向上破坏达到骶1椎体上缘。
双侧突破骶髂关节面。
8.分析小结:
老年女性,骶尾部完全溶骨性破坏,巨大软组织肿物,浅分叶,提示良性侵袭性或恶性肿瘤可能。
主要鉴别点:
内部及边缘可见少量斑片骨片或钙化影,软骨肉瘤可以排除。
骶尾椎完全呈溶骨性破坏,不符合神经鞘瘤导致椎管扩张压迫吸收改变,神经鞘瘤可以排除。
畸胎瘤含有脂肪、钙化、毛发影,密度及信号明显不均,可以排除。
脊索瘤位于骶椎中下部,MR类似间盘信号改变,本例T2信号呈等低,提示概率略低,无法排除。
骨巨细胞瘤位于骶椎上部,且横向径线为主,且T1等T2等低信号,提示富含胶原成分及含铁血黄素,高度提示可能。
考虑骨巨细胞瘤可能,脊索瘤不除外。
术后诊断:
侵袭性骨巨细胞瘤。
知识巩固:
骨巨细胞瘤
1.临床表现:
又名破骨细胞瘤,为良性侵袭性肿瘤。
病理特征为血管丰富的组织含有增生的单核基质细胞与较多均匀分布的成骨型巨细胞。
主要发病于骨成熟、生长板消失之后,多见于20-40岁之间。
好发部位为骨端,以股骨远端、胫骨近端最多见(如图24)。
病程可较长,多以疼痛、局部肿胀或肿物,关节活动受限就诊。
2.影像表现:
DR示长骨多为偏心性膨胀性骨质破坏,可达关节面,不突破关节软骨。
病灶多为横向生长,呈多囊性或皂泡样改变,骨皮质变薄,边界清楚,无硬化,其内无钙化及骨化。
形成软组织肿块可以突破骨皮质。
CT示可以显示皂泡样骨质破坏区形成的骨脊。
MR示因肿物常有出血坏死囊变,信号多种多样。
实性成分T1WI呈等低信号,T2WI呈稍高或高信号,可见皂泡形态,其内有分隔,若合并动脉瘤样骨囊肿可见液液平面。
增强轻度以上强化。
若病变位于骶尾椎T1WI及T2WI均呈等低信号为主,考虑富含胶原成分及含铁血黄素可能。
图24
鉴别诊断:
1.脊索瘤:
临床表现好发于骶尾部和蝶枕部,高峰年龄30-60岁。
病理特征为起源于残余脊索组织的恶性肿瘤,可见纤维血管间隔、分隔成多个小叶状结构,小叶内瘤细胞散在于粘液基质内,常呈条索状排列。
主要症状为持续性隐痛,可引起排便困难。
影像表现骶尾部脊索瘤位于骶椎中线或偏于一侧。
DR见不规则骨质破坏、骨膨胀和骶前软组织肿物,50%以上可见钙化和骨质硬化。
软组织肿物体积较大,DR易漏诊。
CT除溶骨性破坏外,清晰显示软组织肿物的范围,显示钙化较好,多分布于肿物边缘。
MRI呈T1WI等低信号,T2WI稍高或高信号,因含有一定水分子,呈分叶状,可见低信号分隔,增强中等以上强化。
2.神经鞘瘤:
以30-70岁多见,高峰年龄为40-60岁。
临床表现为骶尾部疼痛或排便困难。
病理表现:
WHOI级。
典型表现为有包膜的圆形肿物。
组织学上为AntoniA型表现为排列紧密的梭形、束条型神经膜细胞或者AntoniB型表现为细胞较少、排列疏松。
影像表现病灶位于椎管或骶椎骶孔内脊神经走行区,骶孔可受压扩大,肿物呈哑铃型或类圆形,T1WI呈等或稍长T1信号,T2WI呈长T2信号,内部囊变多见,增强实性部分呈明显不均匀强化。
3.软骨肉瘤:
临床表现好发于30-50岁之间,分为原发性和继发性软骨肉瘤。
原发性主要为进行性疼痛和软组织肿物。
继发性多为骨软骨瘤短期内突然增大。
病理上由分化程度不同的肿瘤性软骨细胞和软骨性基质构成。
影像表现DR及CT可见溶骨性骨质破坏区,较大软组织肿物影,边界模糊,局部骨皮质变薄或消失,多见环形、弧形、点状或放射状钙化影,为其特征性表现。
4.畸胎瘤:
骶尾骨畸胎瘤为罕见儿童肿瘤,主要起源于生殖细胞的肿瘤,可伴有尾骨异常。
畸胎瘤多为良性及囊实性。
病理分为成熟性、不成熟性及恶性畸胎瘤。
成熟性畸胎瘤最常见,包含分化良好的外胚层结构,如皮肤、毛发及软骨、肌肉,约占3/4。
好发于青少年,多无临床症状。
较大肿瘤压迫临近结构产生疼痛症状。
美国儿科学会分类:
I型,肿瘤几乎完全位于盆腔之外,臀部变形;II型,肿瘤部分位于盆腔内,大部分位于盆腔外;III型,肿瘤主要位于盆腔内,伴随周围结构的明显侵犯和移位;IV型,肿瘤完全位于盆腔内。
影像表现:
CT肿物呈混杂密度,边界清晰,可为分叶状,包括软组织、钙化、脂肪、水样密度。
增强软组织成分或包膜轻度以上强化。
MR信号复杂,脂肪T1T2均为高信号,长T1长T2水样信号及钙化低信号,稍长T1稍长T2软组织信号,增强实性成分有强化。
恶性畸胎瘤形态不规则,呈结节状,边缘模糊,增强包膜可强化。
病例小结:
本例主要讲述骶尾部骨巨细胞瘤的临床表现、病理特征及影像特点,为临床工作提供了影像诊断及鉴别诊断方法。