初级检验技师考试《临床化学》讲义 肾功能及早期肾损伤的检查.docx
《初级检验技师考试《临床化学》讲义 肾功能及早期肾损伤的检查.docx》由会员分享,可在线阅读,更多相关《初级检验技师考试《临床化学》讲义 肾功能及早期肾损伤的检查.docx(16页珍藏版)》请在冰豆网上搜索。
初级检验技师考试《临床化学》讲义肾功能及早期肾损伤的检查
肾功能及早期肾损伤的检查
肾功能简述
1.肾脏的基本结构和功能
(1)基本结构:
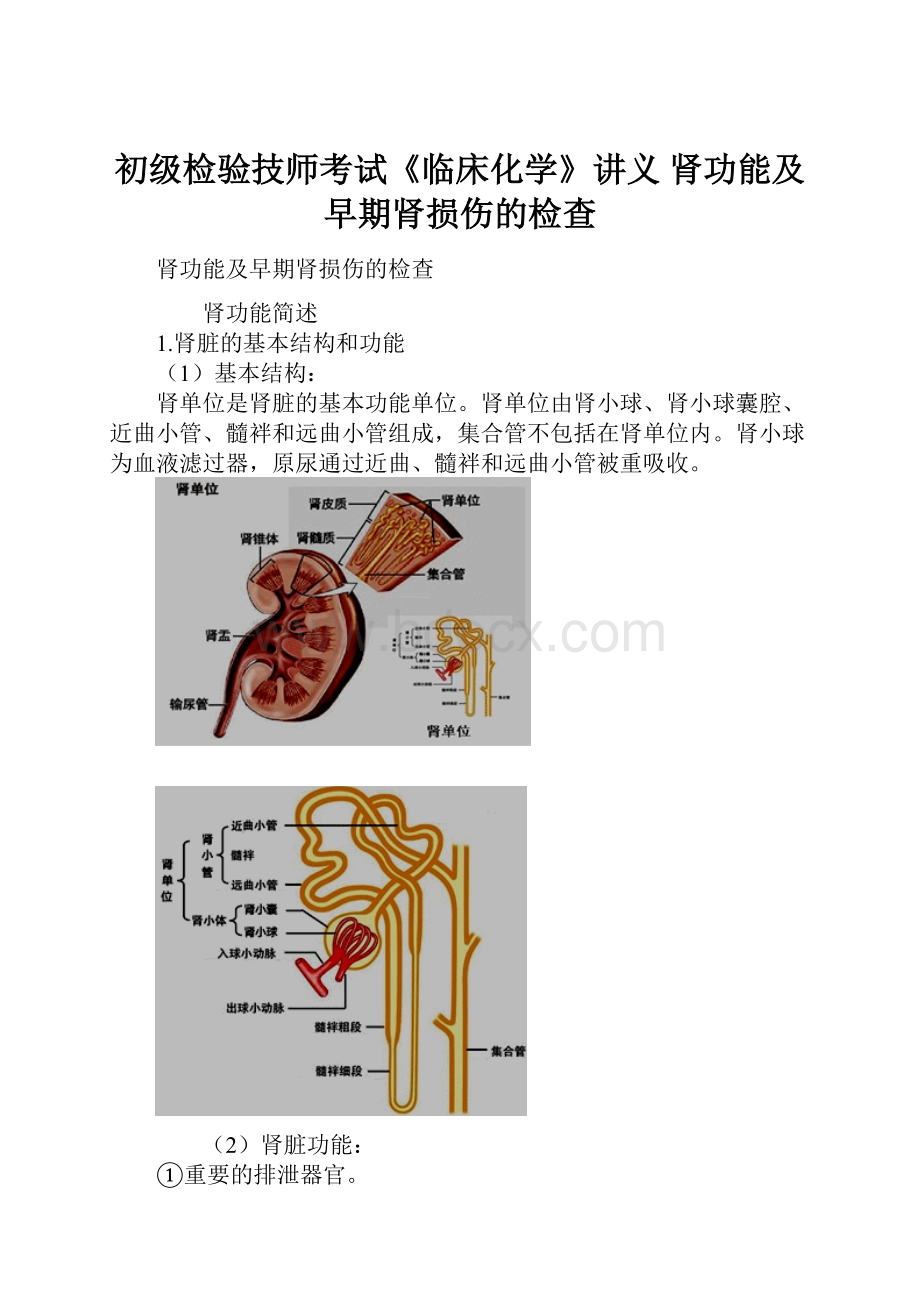
肾单位是肾脏的基本功能单位。
肾单位由肾小球、肾小球囊腔、近曲小管、髓袢和远曲小管组成,集合管不包括在肾单位内。
肾小球为血液滤过器,原尿通过近曲、髓袢和远曲小管被重吸收。
(2)肾脏功能:
①重要的排泄器官。
②调节水、电解质和酸碱平衡来维持机体内环境的相对稳定。
③重要的内分泌功能:
产生肾素、前列腺素、促红细胞生成素(EPO)等,参与血压调节和造血功能。
2.肾小球的基本结构和功能:
3.肾小管的重吸收功能:
(1)近曲小管:
重吸收最重要的部位。
近曲小管对葡萄糖重吸收是有一定限度的,当血糖浓度超过10mmol/L时,尿中出现葡萄糖。
这个浓度界值称为肾糖阈。
(2)髓袢:
具有“逆流倍增”的功能,在尿液的浓缩稀释功能中起重要作用。
(3)远曲小管:
可继续重吸收部分水和钠,但它的主要功能为参与机体的体液酸碱调节。
4.肾小管和集合管的排泌功能:
肾小管通过分泌H+、重吸收HCO3-在调节机体酸碱平衡方面起着重要作用。
(1)近曲小管、远曲小管和集合管:
主动分泌H+,发生H+-Na+交换,达到排H+和重吸收NaHCO3的目的。
(2)远曲小管和集合管:
分泌K+,发生K+-Na+交换。
(3)远曲小管和集合管还能够分泌NH3,NH3与H+结合成NH4+时排出,不仅促进了排H+,也能够促进NaHCO3的重吸收。
分泌NH3功能障碍时,可导致酸中毒。
5.肾脏功能的调节:
(1)肾小球滤过功能:
肾小球滤过功能主要取决于
肾血流量及肾小球有效滤过压。
①自身调节;②肾神经调节;
③球管反馈;④血管活性物质调节(如血管紧张素)。
(2)肾小管和集合管功能的调节:
主要是神经和体液因素(抗利尿激素和醛固酮)的调节作用。
肾脏疾病的主要临床生物化学变化
(一)蛋白质及其代谢物异常
1.氮质血症:
指血液中尿素、肌酐、尿酸等非蛋白含氮物质含量显著升高。
氮质血症是肾衰竭的重要临床表现之一。
主要原因:
①肾脏排泄功能障碍:
肾前性、肾性、肾后性;②体内蛋白质分解增加。
2.蛋白尿:
尿蛋白量>150mg/24h,称为蛋白尿;
尿蛋白量>3.5g/24h,称为大量蛋白尿。
主要类型:
肾小球性蛋白尿、肾小管性蛋白尿。
3.低蛋白血症:
血浆总蛋白低于60g/L,或白蛋白浓度低于30g/L,则可诊断为低蛋白血症。
原因:
长期大量蛋白质丢失。
(二)凝血因子异常:
临床表现为高凝状态和出血倾向。
(三)血脂异常高:
脂血症是肾病综合征的主要临床表现之一。
脂代谢异常的主要特点为:
1.各种脂质成分均发生变化;
2.脂质异常通常与蛋白尿和低蛋白血症的程度有关:
肾病综合征患者血脂增高程度常与血清白蛋白含量成反比。
(四)水平衡失调
1.尿量异常:
(1)少尿(<400ml/24h)与无尿(<100ml/24h)
(2)多尿(>2500ml/24h)
(3)夜尿增多(夜尿量超过全天总尿量的1/2或多于750ml)。
夜尿增多常为肾小管功能不全的早期症状。
2.水肿:
肾源性水肿机制:
肾炎性水肿、肾病性水肿。
(五)电解质平衡失调
1.低钠血症:
多为稀释性低钠血症
2.高钾血症:
肾衰竭最严重的并发症
3.低钾血症:
急性肾衰竭多尿期可发生
4.高磷血症:
肾衰竭时磷酸盐排泄障碍
5.低钙血症
(六)酸碱平衡失调:
肾性代谢性酸中毒。
其原因为:
肾衰竭及肾小管性酸中毒。
常见肾脏疾病的生化代谢变化
(一)急性肾小球肾炎:
大多数为急性链球菌感染后超敏反应性疾病。
临床表现为急性起病,以血尿、蛋白尿、水肿、高血压、肾小球滤过率降低为特点的肾小球疾病。
(二)肾病综合征:
主要生物化学表现为:
①大量蛋白尿;②低蛋白血症;③血浆中IgG下降,而IgM相对增高;④高脂血症;⑤高凝状态;⑥水肿。
(三)急性肾功能衰竭:
指任何原因引起的急性肾功能损害,不能维持体内电解质平衡和排泄代谢产物,导致高血钾、代谢性酸中毒及急性尿毒症(指进行性血尿素氮和肌酐增高)的患者,统称为急性肾功能衰竭。
其肾衰为可逆性。
临床过程常分为:
(1)少尿期;
(2)多尿期;
(3)恢复期。
(四)慢性肾功能衰竭:
在各种慢性肾脏疾病基础上,由于肾单位逐渐受损,缓慢出现的肾功能减退以致不可逆转的肾衰。
肾功能减退可分为以下四个阶段:
(1)肾贮备能力丧失期:
GFR减少至30~60ml/min
(2)氮质血症期:
GFR减少至25ml/min左右
(3)肾功能衰竭期:
GFR<10ml/min左右
(4)尿毒症期:
GFR<10ml/min,慢性肾衰晚期
肾小球功能的检查及其临床意义
(一)蛋白尿概念:
蛋白尿是尿液中出现超过正常量的蛋白质,即尿蛋白定量大于0.15g/24h。
可分为肾小球性蛋白尿、血浆性(或溢出性)蛋白尿、肾小管性蛋白尿。
(二)肾小球滤过功能试验:
通过肾小球滤过率、内生肌酐清除率、血肌酐测定、尿素检测、尿酸检测等一系列的试验和指标评价。
1.肾小球滤过率(GFR):
衡量肾功能的重要标志。
滤过率即单位时间内肾排出某物质的总量(尿中浓度×尿量)与同一时间该物质血浆浓度之比。
清除率计算公式:
P×GFR=U×V,即GFR=V/P×U
在清除率中所用物质应基本具备如下条件:
(1)能自由通过肾小球的滤过屏障。
(2)不通过肾小管分泌或不被重吸收。
(3)该物质在血及尿中的浓度测定方法较简便易行,适于常规操作,有较好重复性。
(4)试验过程中该物质血中浓度能保持相对恒定。
目前能满足上述
(1)、
(2)两项要求的试验主要有:
①菊粉清除率(Cin);②内生肌酐清除率(Ccr)。
菊粉清除率测定是理想的测定GFR的物质,可准确反映肾小球滤过率。
但菊粉是一种外源性物质,操作麻烦,因此临床应用受限,仅用于研究领域。
2.内生肌酐清除率试验(简称肌酐清除率):
肌酐的测定方法较菊粉简便,易于推广应用。
肌酐能自由通过肾小球的滤过屏障,不被肾小管重吸收。
但肌酐有小部分从肾小管分泌,个体差异较大,在GFR下降时由小管分泌所占比例将代偿性加大。
在健康人,Ccr比Cin约高出15%,且这一差异随GFR下降程度的增加而扩大,这是肌酐清除率固有的一个缺点。
(1)标本采集与计算:
受试者无肌酐饮食3天,并限蛋白摄入量,避免剧烈运动,使血中内生肌酐浓度达到稳定。
试验前24小时禁服利尿剂,留取24小时尿量(ml)。
测尿肌酐浓度(U)和血肌酐浓度(P)。
V:
每分钟尿量(ml/min)=全部尿量(ml)÷(24×60)min
U:
尿肌酐,μmol/L
P:
血肌酐,μmol/L
(2)参考值:
Ccr:
80~120ml/min
新生儿25~70ml/min,2岁以内小儿偏低。
(3)临床意义:
①早期肾功能(肾小球)损伤指标:
如急性肾小球肾炎,在血清肌酐和尿素两项指征尚在正常范围时,Ccr可低于正常范围的80%以下。
②肾小球损害程度:
Ccr<80ml/min时,提示有肾功能损伤
Ccr50~80ml/min,提示为肾功能不全代偿期
Ccr25~50ml/min,提示为肾功能不全失代偿期
③指导临床治疗和用药:
30~40ml/min时通常限制蛋白质摄入;≤10ml/min应采取透析治疗。
④肾移植术是否成功的一种参考指征。
3.血肌酐测定:
肌酐是肌酸代谢的终产物。
肌酐的血中浓度主要取决于GFR。
(1)测定方法:
①碱性苦味酸法(Jaffe法):
Jaffe法特异性差,但发展而来的Jaffe动力学法干扰和影响因素较少,速度快,适用于自动分析,已被普遍采用。
②肌酐酶法:
(2)参考值:
①血清肌酐(Scr):
Jaffé反应动力学法,酶法
成人30~106μmol/L(0.3~1.2mg/dL)
儿童18~53μmol/L(0.2~0.6mg/dL)
Jaffe反应终点法
成人44~133μmol/L(0.5~1.5mg/dL)
儿童27~62μmol/L(0.3~0.7mg/dL)
②尿肌酐(Ucr):
8.84~13.26mmol/24h(1.0~1.5g/24h)
(3)临床意义:
①反映GRF减退的后期指标。
当肾小球GRF功能减退至50%时,Scr仍可正常,患者Ccr降至正常水平的约1/3时,Scr有明显上升,且上升曲线斜率会陡然变大,在此阶段Scr是氮质血症病情观察和疗效判断的有效指征。
②Scr日内生理变动幅度通常在10%以内,但与个体肌肉量有关。
③妊娠期内GFR可上升,但肌酐生成速度不变,Scr因血浆稀释作用而比常人偏低。
④剧烈肌肉活动后Scr和Ucr都有一过性增加。
⑤进肉食对Scr和Ucr有一定影响。
4.尿素测定:
血中蛋白质以外的含氮化合物称为非蛋白氮(NPN)组分。
血尿素氮(BUN)占NPN组分的45%,因此BUN的变化更能反映GFR功能,且测定方法更简便。
(1)测定方法:
①二乙酰一肟显色法(Fearon反应):
临床少用
540nm测定吸光度变化,瓜氨酸干扰测定。
②酶耦联速率法(尿素酶法):
自动分析系统
340nm测定吸光度,注意氨污染。
(2)参考值:
尿素酶法
Sur(血清尿素)1.8~6.8mmol/L(11~43mg/dl)
Uur(尿尿素)250~570mmol/24h(15~34g/24h)
(3)临床意义:
①Sur在一定程度上能反映GFR功能,但只有在有效肾单位约50%以上受损时Sur才开始上升。
在肾功能不全代偿期Ccr开始下降,但Scr和Sur尚无明显变化,到氮质血症阶段这两项指标开始明显增高。
②Sur的升高可受多种肾外因素影响。
③蛋白分解亢进:
见于消化道出血,甲状腺功能亢进,烧伤,挤压综合征等。
④生理性增高:
见于高蛋白饮食后。
⑤生理性减低:
见于妊娠期。
5.尿酸(UA)测定:
尿酸是嘌呤核苷酸分解代谢的产物,随尿排出。
血中UA全部通过肾小球滤出,在近端肾小管几乎被完全重吸收,故UA的清除率极低(<10%)。
(1)测定方法:
酶耦联测定法
500nm测定吸光度变化。
(2)参考值:
男性180~440μmol/L(3.0~7.4mg/dL)
女性120~320μmol/L(2.0~5.5mg/dL)
(3)临床意义:
1)血清UA升高
①GFR减退时血清UA上升,但因其肾外影响因素较多,血中浓度变化不一定与肾损伤程度平行。
②UA主要用作痛风的诊断指标。
③核酸代谢亢进可引起内源性UA生成增加,血清UA上升。
见于白血病,多发性骨髓瘤,真性红细胞增多症等。
④高血压、子痫等肾血流量减少的病变,因UA排泄减少而使血清UA升高,但此时Sur常无变化。
2)血清UA减低:
见于Wilson病(肝豆状核变性),Fanconi综合征,严重贫血等。
6.血清β2-微球蛋白(β2m)测定:
血中β2m可自由通过肾小球,几乎全部在近曲小管重吸收。
可采用EIA法、免疫浊度分析等方法测定。
(1)参考值:
<2.5mg/L
(2)临床意义:
①GFR减低时血清β2m升高。
在肾移植中移植物存活后血清β2m下降比Scr更早;发生排异时β2m回升。
②血清β2m升高还可见于恶性肿瘤及自身免疫病,如系统性红斑狼疮,类风湿性关节炎。
7.肾血流量测定简述
测定对氨基马尿酸(PAH)清除率或碘锐特清除率均可反映肾血流量。
PAH主要由近端小管分泌排出。
PAH清除率相当于流经肾脏的血浆量,称为有效肾血浆流量(ERPF)。
PAH为外源性物质、操作复杂、临床上多不采用。
放射性核素(核素)肾图能比较敏感地反映肾的血浆流量,目前临床上将其列为肾功能常规检查。
肾小球屏障功能检查
尿蛋白选择性指数 正常情况下,肾小球滤膜对血浆蛋白能否通过具有一定的选择性。
当肾脏疾病较轻时,尿中仅有少量中大分子蛋白质,以白蛋白为主,称为选择性蛋白尿。
当肾脏疾病较重时,除白蛋白外,尿中还有大量大分子蛋白质排出,称为非选择性蛋白尿。
检测方法:
目前临床上多采用尿IgG和尿Tf的清除率比值作为尿蛋白选择性指数(SPI)。
计算公式:
选择性指数SPI=(尿IgG/血IgG)/(尿Tf/血Tf)。
参考区间:
SPI≤0.1,高度选择性蛋白尿;SPI>0.2,非选择性蛋白尿。
临床意义:
SPI<0.1者,表明肾小球损害较轻,治疗反应和预后大多较好,如肾病综合症,肾小球肾炎早期等;SPI>0.2者,表明肾小球损害较重,预后大多不良,如急性肾炎,糖尿病性肾病等。
肾小管功能试验
肾小管有分泌、重吸收、浓缩、稀释等多种功能。
远端肾单位功能试验:
浓缩-稀释试验、尿渗量测定、渗透溶质清除率测定、自由水清除率测定。
(一)近端小管功能检查:
酚红排泄率(PSP)可作为判断近端小管排泄功能的粗略指标。
PSP排泄量实际上是一项肾血流量和近端肾小管的简易评价试验。
understand了解understoodunderstood
(二)浓缩-稀释试验:
远端肾单位对水的调节功能主要通过尿液的浓缩和稀释作用来实现。
当髓袢、远端小管、集合管和直小管受损时会导致尿液浓缩、稀释功能的紊乱。
1.Mosenthaltest(莫氏试验):
试验前日晚8时后禁食,试验当日正常进食,每餐含水分约500ml,不再饮任何液体。
晨8时排尿弃去,于上午10时、12时,下午2、4、6、8时(日间尿)及次晨8时(夜间尿)各留尿一次,尿须排尽。
准确测定各次尿量及比重。
2.参考值:
24h尿量为1000~2000ml,日间与夜间尿量之比≥2:
1,夜间尿SG>1.020。
日间尿SG波动在1.002~1.020,最高与最低SG差应>0.009。
3.临床意义:
尿量增多、比重降低提示肾浓缩功能减退。
严重者SG差<0.009,SG常固定在1.010左右,提示远段肾单位的浓缩功能丧失。
见于慢性肾小球肾炎及慢性肾盂肾炎晚期,高血压肾病失代偿期。
(三)尿渗量测定:
尿渗量只与溶液中溶质颗粒的数量有关,反映尿中溶质的浓度,尿渗量能更好地反映肾浓缩稀释功能。
1.渗量有两种表示方法(单位):
(1)质量渗摩尔:
1Osm/(kg·H20)(Osm=渗摩尔)
(2)体积渗摩尔:
1Osm/L。
质量渗摩尔是常用单位。
生物体液通常用毫渗量【mOsm/(kg·H2O)】来表示。
2.测定方法:
目前普遍采用冰点下降法。
3.参考值:
尿渗量(UOsm):
600~1000mOsm/(kg·H20)
24小时变动范围:
50~1200mOsm/(kg·H20)(决定于受试者液体入量)
血浆渗量(POsm):
275~305mOsm/(kg·H20)
UOsm/POsm:
3~4.5:
1
show显露showedshowed/shown 4.临床意义:
(1)尿渗量明显降低:
提示远端肾单位的浓缩功能减退,见于慢性肾小球肾炎、慢性肾盂肾炎、多囊肾、尿酸性肾病等慢性间质性肾病。
(2)Uosm与正常POsm接近时,为等渗尿,Uosm<200mOsm/(kg·H20),为低渗尿,提示严重受损。
(3)Uosm/Posm直接反映重吸收后形成尿液时其中溶质的浓缩倍数。
此值减低,说明肾浓缩功能减退。
急性肾小管坏死时此值≤1.2;肾功能衰竭时此值≤1;而肾小球损伤时此值>1.2。
write书写wrotewritten (四)渗透溶质清除率测定(Cosm):
1.概述:
Cosm是指远端肾单位每分钟能把多少毫升血浆中具有渗透压活性的物质加以清除。
计算公式如下:
Cosm=(Uosm/Posm)×V(ml/min)
Cosm测定能更准确地评价肾的浓缩和稀释功能。
2.参考值:
空腹时为2~3ml/min。
3.临床意义:
远端肾单位功能障碍时水的重吸收减少,Uosm接近Posm,Cosm减低。
(五)自由水清除率(CH2O)试验:
1.概述:
CH2O反映肾清除机体不需要的水分的能力,比Uosm更精确地定量反映浓缩和稀释功能。
上式中V为每分钟尿量(ml/min)
2.参考值:
浓缩功能试验:
(-0.4)~(-10.7)ml/min。
3.临床意义:
CH2O能更精确反映肾髓质损害程度。
(1)连续测定CH2O可作为肾功能不全早期诊断的指征,此时CH2O接近0,如回到负值提示进入恢复期,此变化常比临床表现和一般肾功能试验更早出现。
(2)有助于鉴别非少尿性肾功能不全和肾外因素的氮质血症,前者CH2O接近于0,而后者正常。
(3)急性肾小管坏死CH2O常接近于0,见于急性失血、休克、缺氧、药物中毒、大面积烧伤等。
(4)有助于肾移植后急性排异反应的早期发现。
早期肾损伤的检查与监测
早期肾损伤的检测项目:
肾小球标记,肾小管标记和肾组织蛋白/相关抗原三部分。
(一)肾小球标记物
1.微量清蛋白(mAlb):
(1)概念:
指尿中Alb排出量在30~300mg/24h范围内,即已超出正常上限(30mg/24h)但尚未达临床蛋白尿水平的中间程度。
(2)测定方法:
免疫透射浊度法和散射浊度法。
((3)参考值:
成人定时尿的蛋白排出率(AER)<20μg/min(95%可信限)
24h尿:
排出量<200mg/24h,或<30mg/L
(4)临床意义:
①mAlb是糖尿病诱发肾小球微血管病变最早期的客观指标之一,对糖尿病性肾病的早期诊断有重要意义。
②评估糖尿病患者发生肾并发症的危险度。
糖尿病患者如有持续的mAlb尿,肾病的发生几率要高于尿Alb排出量正常者。
③高血压性肾损伤的早期标志:
这一指征不仅用以早期发现高血压性肾病,也可评估高血压的疗效。
④妊娠诱发高血压肾损伤的监测:
持续的mAlb尿常提示妊娠后期发生子痫的危险度较大。
运动后尿Alb排出量可增加,应在相对安静状态下采尿测定。
lend借贷lentlent 2.尿转铁蛋白(UTf)
(1)概述:
Tf的分子量和大小与Alb接近,在生理状态下Tf和Alb都很难通过肾小球滤膜,但由于Tf的负电荷相对比Alb少,当肾小球的电荷屏障发生早期损害时,Tf比Alb更容易漏出。
Tf是一项反映肾小球滤膜损伤的灵敏指征。
(2)测定方法:
透射比浊法、散射浊度法等。
(3)参考值:
<0.173mg/mmolCr(<1.53mg/gCr)(透射比浊法)
<2.Omg/L(散射浊度法)
(4)临床意义:
肾小球损伤时,尿中Tf排出量的增加早于mAlb,对早期发现糖尿病肾病的变化更为敏感。
在糖尿病肾病的早期诊断和监测中目前首选项目仍是mAlb。
3.尿蛋白的选择性:
(1)选择性蛋白尿:
是指肾小球滤过膜对血浆蛋白能否通过具有一定选择性。
相对分子量较大的蛋白质不易滤过,相对分子量较小的蛋白质较易滤过。
(2)选择性指数(SPI):
即测定IgG清除率与转铁蛋白清除率的比值。
可用SPI推测肾小球滤过膜的病理类型、预测治疗反应及估计预后。
light点着lit/lightedlit/lighted
(二)肾小管标记物
1.尿低分子量蛋白质(LMWP):
尿蛋白中可自由通过肾小球滤过膜、能被肾近曲小管完全重吸收的分子量低于50kD的一组蛋白。
(1)肾近曲小管受损的早期生化诊断指标。
(2)当某种LMWP在血清中浓度异常增高,超过了PCT重吸收阈值时出现溢出性排出增加,也可使尿中LMWP排出增加。
2.尿α1-微球蛋白(U-α1m)
α1m在尿中排出量通常在10mg/L以下。
酸性尿中较稳定。
尿中浓度也远高于LMWP组分,这对微量分析是一个有利因素,目前已成为LMWP中首选指标。
(1)测定方法:
EIA法和免疫浊度法。
(2)参考值:
<12.5mg/L(散射浊度法)
(3)临床意义:
①肾小管吸收功能损伤时U-α1m即增加。
与mAlb联合测定时如mAlb不增加或只有轻度增加,而U-α1m明显增高,提示为小管损伤。
连续测定U-α1m可帮助观察病情的变化和评估预后。
②U-α1m浓度随年龄增加有增高趋势。
成人男性高于女性,运动后尿中排出可增加。
3.尿β2-微球蛋白(U-β2m):
β2m通过肾小球滤过后在近曲小管几近全部被重吸收,故尿中生理浓度很低。
尿pH≤5.5时,因尿中酸性蛋白酶的作用β2m迅速降解。
(1)测定方法:
多采用RIA和EIA法
(2)参考值:
<0.2mg/L
(3)临床意义:
①主要用于肾小管损伤的监测。
②肾前性因素增高可见于自身免疫病(SLE,干燥综合征等)、恶性肿瘤(如多发性骨髓瘤、慢性淋巴细胞白血病、消化及呼吸系统恶性肿瘤)。
③β2m合成亢进可使原尿排出增多,如超过小管上皮细胞的胞饮作用的最大负荷时,尿中β2m浓度也可增高。
wet淋湿wet/wettedwet/wetted (三)尿酶
1.概念:
尿中酶的来源可分为血液来源和尿路来源。
通常肾来源的大分子酶不通过肾小球滤过,可特异地反映肾实质损伤。
应用较多的为N-乙酰-β-D-氨基葡萄糖苷酶(NAG)和丙氨酸氨基肽酶(AAP)。
NAG是溶酶体酶之一,在肾单位近曲小管细胞内含量最丰富。
尿中NAG活性对肾小管活动性损伤有灵敏反应。
2.测定方法:
合成色原底物法,其中又分为以对硝基酚(PNP)为色原的底物和以2-氯-4-硝基酚(CNP)为色原的底物。
3.参考值:
<1.81U/mmolCr(以PNP为色原,终点法比色分析)
<2.37U/mmolCr(以CNP为色原,速率法自动分析)
shake摇shookshaken 4.临床意义:
尿NAG为诊断多种早期肾损伤的理想检测指标之一。
(1)测定尿NAG常能发现早期的肾毒性损害:
如药物毒性损伤、重金属(HG等)肾毒性的监测。
(2)糖尿病肾损伤,高血压肾病,妊娠诱发高血压肾病和先兆子痫的早期监测,提倡联合检测mAlb和尿NAG、α1m以提高肾并发症的早期检出率。
(3)尿路感染引起的TIN,尿NAG活性升高能帮助早期诊断和监测病情。
(4)肾移植后排异的早期诊断。
shine发光shoneshone 例题
内生肌酐清除率测定是反映
A.近端肾小管排泌功能
B.远端肾小管排泌功能
C.肾小球滤过功能测定
D.肾脏浓缩稀释功能
E.肾血流量
thr