女性生殖系统.docx
《女性生殖系统.docx》由会员分享,可在线阅读,更多相关《女性生殖系统.docx(44页珍藏版)》请在冰豆网上搜索。
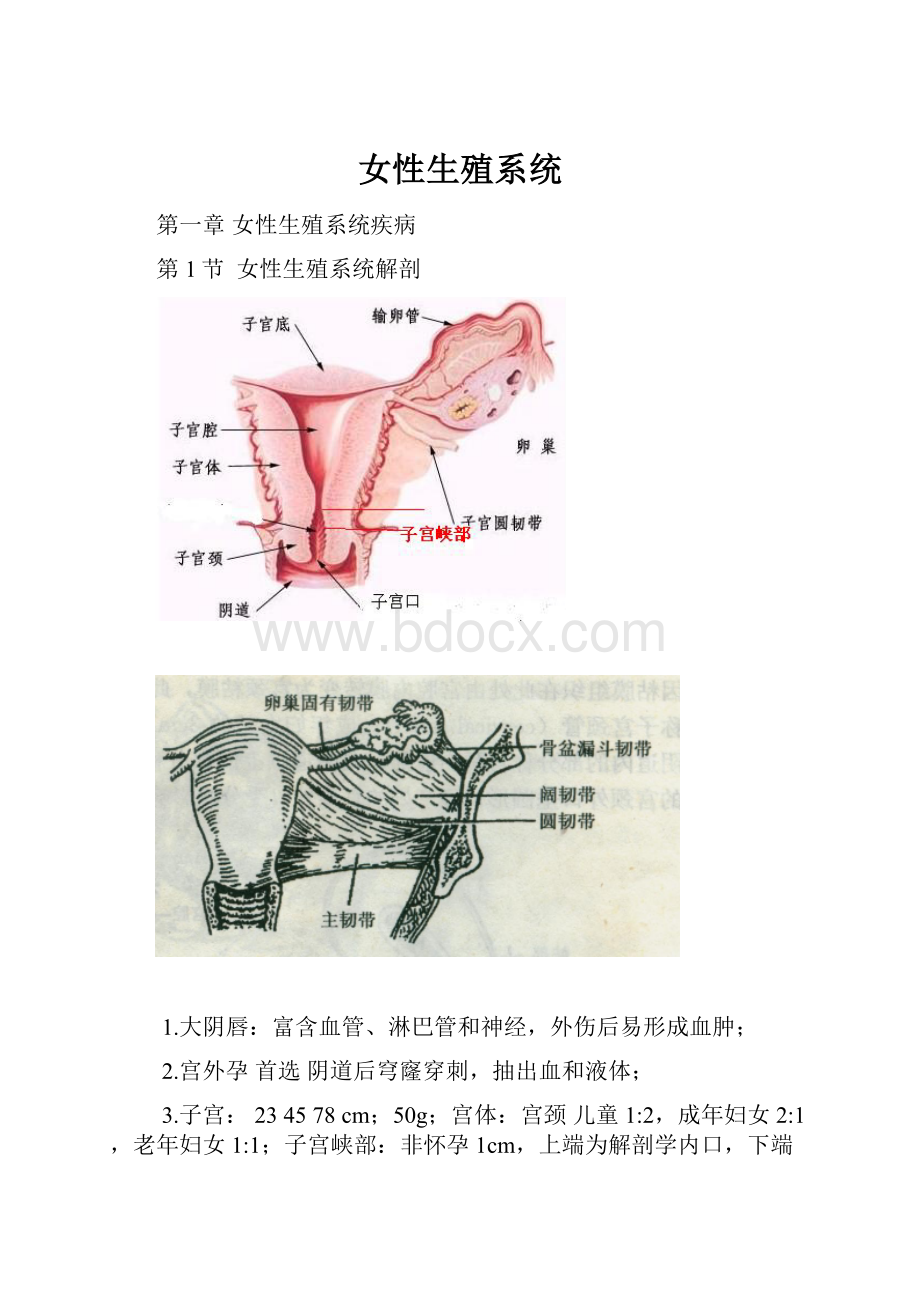
女性生殖系统
第一章女性生殖系统疾病
第1节女性生殖系统解剖
1.大阴唇:
富含血管、淋巴管和神经,外伤后易形成血肿;
2.宫外孕首选阴道后穹窿穿刺,抽出血和液体;
3.子宫:
234578cm;50g;宫体:
宫颈儿童1:
2,成年妇女2:
1,老年妇女1:
1;子宫峡部:
非怀孕1cm,上端为解剖学内口,下端为组织学内口;(上面为单层柱状上皮,下面为单层鳞状上皮)妊娠末期达7~10cm;剖宫产时,子宫下端横切口,就是在子宫峡部。
子宫肌壁厚度在非孕时为1cm,至孕时逐渐增厚至2.0~2.5cm,至孕末期又变薄;
4.子宫圆韧带:
维持子宫前倾位置;
子宫阔韧带:
动脉、静脉、淋巴、输尿管;
子宫主韧带:
固定宫颈位置、防止子宫下垂。
阔韧带底部;
子宫底韧带:
与圆韧带维持子宫前倾位置;
5.卵巢:
卵巢固有韧带:
连接子宫;
骨盆漏斗韧带:
(悬韧带)连接于骨盆壁;
卵巢的动脉、静脉在此。
卵巢表面无腹膜,由生发上皮覆盖;
注:
子宫次全切除:
留住宫颈;所以主韧带留住,切除其他三条韧带;
子宫全切:
四条韧带+悬韧带全切;
子宫全切保留附件:
四条韧带+卵巢固有韧带;
6.血管:
卵巢动脉:
腹主动脉(左侧可来自左肾动脉;左卵巢静脉回流至左肾静脉);
子宫动脉:
髂内动脉前干分支;
7.淋巴:
阴道下淋巴→→腹股沟淋巴结;
阴道上淋巴和宫颈淋巴→→髂内及闭孔淋巴结;
8.神经:
9.骨盆:
女型骨盆:
最常见;横椭圆型;
扁平型:
比较好看,但生孩子困难;
中骨盆和骨盆出口狭小并存,称为漏斗骨盆;
10.女性尿道:
宽、短、直;
11.子宫内膜2/3为功能层,对卵巢激素敏感;
第2节女性生殖系统生理
1.月经初潮:
青春期的重要标志;
注意:
青春期首先发生的是乳房发育,2年后月经初潮;
2.黄体形成和退化:
排卵后7~8日黄体达高峰,若卵子未受精,9~10日开始退化;
排卵日至月经来潮为黄体期,一般为14日;(固定)
3.雌激素:
E2最多见;实验室常测E3;
2个分泌2个高峰2个反馈,准备工作;
①促进子宫肌细胞增生和肥大;阴道上皮细胞增殖和角化;增加细胞内糖元含量;
②子宫内膜腺体和间质增殖,
③使宫口松弛、扩张;宫颈粘液分泌增加,稀薄,易拉成丝状;
④促进输卵管肌层发育,加强输卵管接节律性收缩振幅;
⑤使阴唇发育丰满,色素加深;维持阴道酸性环境;
⑥协同FSH促进卵泡发育;
⑦通过对下丘脑和垂体的正负反馈调节;
⑧促进乳腺管增殖。
乳头、乳晕着色;
⑨促进水钠潴留;
4.孕激素:
1个分泌1个高峰;1个负反馈;保护工作;
①降低子宫平滑肌兴奋性及其对缩宫素的敏感性
②使子宫内膜从增殖期转化为分泌期,为受精卵着床做准备
③使宫颈口闭合,黏液分泌减少,性状变粘稠;
④抑制输卵管平滑肌节律性收缩频率和振幅;
⑤加快阴道上皮细胞脱落;
⑥促进乳腺小叶和腺泡发育;
⑦负反馈:
黄体期对下丘脑和垂体的负反馈作用;
⑧基础体温上升0.3~0.5℃;作为临床上判断排卵日期标志;
⑨促进水钠排泄;
月经期增生期分泌期(固定14天)
1~45~1415~28
FSH↑LH↑7~8天
雌激素↑雌激素、孕激素↑
排卵黄体高峰
①②
①阴道粘膜排卵期表层细胞角化程度增高(最高);
②排卵期:
宫颈黏液变稀薄,拉丝度达10cm;宫颈年也最多;
5.子宫内膜的周期性变化与月经:
增殖期:
早期:
月经5~7日;
中期:
月经8~10日;
晚期:
月经11~14日;
分泌期:
早期:
15~19日;糖原小泡;
中期:
20~23日;顶浆分泌;
晚期:
24~28日;糖原分泌;
月经期:
月经1~4日;
6.宫颈粘液变化:
排卵期:
宫颈粘液镜下可见羊齿植物状结晶;
结晶至月经周期第22日完全消失,代之椭圆形;
第3节妊娠生理
1、妊娠:
1.精子获能部位:
子宫腔和输卵管;
2.受精部位:
输卵管壶腹部与峡部联接处;
3.受精后6~7日,着床;
4.胎儿12W末外生殖器已发育;卵巢已经开始分化发育;
5.脐带:
一静两动;
6.胎儿尿液是羊水中晚期的主要来源;
早期:
母亲血清
中期:
胎儿尿液
7.羊水:
38w1000ml;40w(足月)800ml;
8.循环系统:
32~34w达高峰,增加40%~45%;平均增加1450ml;
9.身长判断胎儿妊娠月数:
前5个月:
身长==月数2;后5个月==月数*5;
10.胎儿红细胞生命周期短,为成人120日的2/3;最早发育的内分泌腺:
甲状腺(妊娠6周);
11.β-hCG(人绒毛膜促性腺激素);由合体滋养细胞产生;妊娠8~10周达高峰;作用:
刺激雌激素分泌;
12.雌激素:
乳腺腺管发育;
孕激素:
乳腺腺泡发育;
大量雌孕激素:
抑制乳汁分泌;
13.BraxtonHicks收缩:
妊娠12~14w起,子宫出现不规则,无痛性收缩;
脱膜斑:
妊娠期卵巢略增大,停止排卵,卵巢表面呈小而散在不规则红色突起;
14.胎盘中直接与母体接触的是:
合体滋养细胞;
15.Apgar评分(重点):
满分10分;8~10属于正常新生儿;4~7分属于轻度窒息;<4分重度窒息。
体征
0
1
2
心率
0
<100
≥100
呼吸
无
呼吸浅表、哭声弱
呼吸佳、哭声响
肌张力
松弛
四肢屈曲
四肢活动好
皮肤颜色
紫或白
躯干红、四肢紫
全身红
刺激反应
无反应
有些动作
反应好
第4节妊娠诊断
1.早期妊娠的诊断:
①停经:
妊娠最早的症状;
②早孕反应:
妊娠6W左右;
③尿频:
④乳房变化:
蒙氏结节;
⑤妇科检查:
阴道粘膜:
紫蓝色;黑加征:
停经6~8周双合诊检查子宫峡部极软,感觉宫颈与宫体之间似不相连。
2.B超:
阴道超声停经4~5周,宫腔内可见妊娠囊;
3.黄体酮试验:
阳性表示未怀孕;
4.妊娠18~20w自觉胎动;每小时胎动3~5次;
5.妊娠周数与宫底高度;
妊娠周数
手测宫底高度
12周末
耻骨联合上2~3横指
16周末
脐耻之间
20周末
脐下一横指
18cm
24周末
脐上一横指
24cm
28周末
脐上三横指
26cm
32周末
脐与剑突之间
29cm
36周末
剑突下2横指
32cm
40周末
脐与剑突之间或略高
33cm
6.子宫杂音、腹主动脉与孕妇脉搏数一致;脐带杂音与胎心率一致;
7.G1P0:
孕一次,未产;
8.胎产式:
胎体纵轴与母体纵轴的关系;
胎方位:
胎儿先露部的指示点与母体骨盆的关系;
耻骨
前
右左
后
骶骨
如图:
枕左前(LOA):
小囟门的位置即胎方位的位置;
LOA:
胎头矢状缝与母亲骨盆入口右斜径一致。
第5节孕期监护与孕期保健
1.围生期I:
从妊娠满28W至产后1W;
2.产前检查:
妊娠20、24、28、32、36、37、38、39、40W进行产前检查,共9次;
首次产前检查应该在确诊早孕时;
3.推算预产期:
末次月经:
月份减3或加9,日期加7;
4.产科检查:
(重点)
①入口平面:
骶耻外径:
18~20cm;
对角径:
为骶岬上缘中点至耻骨联合下缘的距离;12.5~13cm;
真结合经(入口前后径):
对角径减去1.5~2cm;
②中骨盆平面:
坐骨棘间径:
10cm;
③出口平面:
坐骨结节间径(出口横径):
8.5~9.5cm;若此径小于8cm,
需加测出口后矢状径,若两者相加之和<15cm,则表示骨盆出口狭窄(剖宫产);
耻骨弓角度:
5.产后访视:
产后3天,14天,28天;
6.早期减速:
胎头受压;
变异减速:
脐带受压兴奋迷走神经引起;
晚期减速:
胎盘功能不良、胎儿缺氧的表现;
7.缩宫素激惹试验:
(OCT)
阴性:
无晚期减速和明显的变异减速,提示胎盘功能良好;
阳性:
提示胎盘功能不良;
8.胎儿成熟度的检查:
胎儿肺成熟:
羊水卵磷脂/鞘磷脂(L/S);
胎儿肾成熟:
羊水肌酐值;≥176.8umol/L;
胎儿肝成熟:
羊水胆红素类物质;
B超显示胎儿双顶径>8.5cm,提示胎儿已经成熟;
9.检测羊水中的甲胎蛋白值,诊断开放性神经管异常;
10.正常胎动计数>30次/12小时;<10次/12小时提示胎儿缺氧;
正常胎心率:
120~160次/分;
第六节正常分娩
1.概念:
2.子宫收缩力:
节律性(宫缩间歇5~6min,持续约30s);对称性(起自两侧宫角部);极性;缩腹作用;
3.肛提肌收缩力:
内旋转;协助胎盘娩出;
4.胎头径线:
双顶径:
足月9.3cm;>8.5提示胎儿成熟;
枕额径:
胎头以此径线衔接,足月11.3cm;
枕下前囟径:
足月9.5cm;此径线最小;
5.枕先露的分娩机制:
衔接→→下降→→俯曲→→内旋转→→仰伸→→复位及外旋转→→胎肩及胎儿娩出;
1)衔接:
以枕额径进入骨盆入口平面;
2)俯屈:
以枕下前囟径通过中骨盆平面;
3)内旋转:
枕骨转到耻骨联合的位置。
LOA就是逆时针转45°。
6.先兆临产:
见红是分娩即将开始比较可靠的征象;
临产:
规律且逐渐增强的子宫收缩,持续30s或以上,间歇5~6分;宫颈管消失;宫口扩张;胎先露部下降;
注:
经产妇:
宫口和宫颈管同时扩张;
7.分娩:
第一产程:
开始规律宫缩至宫口开全10cm;
第二产程:
宫口开全至胎儿娩出期,初产妇1~2小时,不应超过2小时;
标志是宫口开全;
第一产程宫口扩张:
潜伏期:
宫缩至宫口扩张3cm;需8小时,最长不超过16小时;
活跃期:
宫口扩张3~10cm,需4小时,最长不超过8小时;
活跃期加速期:
宫口3~4cm,需1小时30分钟;
活跃期最大加速期:
宫口扩张4~9cm,需2小时;
活跃期减速期:
宫口扩张9~10cm,需30分钟;
注:
841方案;
3cm
潜伏期
3~10cm
活跃期
第二产程
8
4
1
16
8
2
8.坐骨棘平面是判断胎头高低的标志(S):
呼吸窘迫时:
S≥3,产钳助产;
S<3时,剖宫产;
9.人工破膜:
宫口必须开大3cm;
温肥皂水灌肠:
禁忌症:
胎膜早破、阴道流血、胎头未衔接、胎位异常、有剖宫产史、宫缩强估计1小时内分娩及患严重心脏病等。
(胎位不正:
臀先露)
适应症:
初产妇宫口扩张4cm;经产妇2cm;
10.Apgar评分:
心率、呼吸、肌张力、喉反射及皮肤颜色;满分为正常;
11.预防产后出血:
出血不超过300ml;
胎儿前肩娩出时,iv缩宫素10~20IU;
胎盘娩出时,注射麦角新碱;
麦角新碱:
加重心衰,心脏病患者禁用;剂量稍大能使子宫强直性收缩;
12.终止妊娠的指征(重点):
胎儿体重≥4000g或生长受限
胎动<10次/12小时,或无应激试验(NST)无反应型,或缩宫素激惹试验(OCT)阳性或可疑
尿E(雌激素)/C(肌酐)<10或下降达50%
羊水过少(羊水暗区<3cm)或羊水II度或III度粪染
并发重度子痫前期或子痫;
第十一节异常分娩
1.协调性子宫收缩乏力:
宫缩的节律性、对称性和极性均正常,但收缩力弱;
注:
正常宫缩:
持续30s,间歇5~6min;
活跃期停滞:
进入活跃期2小时宫口未扩张;
滞产:
总产程超过24h;
急产:
分娩总产程不足3小时;
2.第一产程:
宫口<3cm,其他均正常;保守观察;
人工破膜:
宫口≥3cm,无头盆不称,胎头已衔接者;
子宫收缩乏力,缩宫素加强宫缩;
3.不协调性子宫收缩乏力:
禁缩宫素;
预计4h内不能分娩的:
哌替啶(杜冷丁);
预计2h内不能分娩的:
安定(地西泮);
4.骨盆测量:
耻骨弓角度<90°,为漏斗型骨盆(剖宫产);
均小骨盆:
胎儿小的可试产,不能试产的剖宫产;
5.臀先露的处理:
妊娠<30w,不须处理;
妊娠>30w,必须纠正;膝胸卧位和外转胎位术。
不能复位的,剖宫产;
6.肩先露的处理:
回纳、转位;乙醚深麻醉下行转胎位术;
7.宫体部不硬:
说明子宫收缩乏力,未破膜的先破膜,然后再缩宫素;
第7节正常产褥
1.胎盘附着部位全部修复需至产后6w;轻度会阴撕裂在产后3~5日自行愈合;
2.产后4w宫颈恢复至非孕时形态;
3.急性乳腺炎最容易发生在产后第1个月;
4.产褥早期:
血液高凝;血纤维蛋白原、凝血酶、凝血酶原于产后2~4W内降至正常;红细胞沉降率于产后3~4W降至正常;血红蛋白水平于产后1W回升;
5.产后宫缩痛:
产褥早期因宫缩引起下腹部阵发性剧烈疼痛。
此为正常现象,无需用镇痛剂;
6.恶露:
血性恶露:
3~4日;
浆液性恶露:
10日左右;
白色恶露:
3W干净;
7.产后10天,子宫降至盆腔内;
第十三节异常产褥
1.产褥感染:
分娩24h~后10天内,每日测4次体温,间隔4h,有2次体温≥38℃;
2.下肢血栓性静脉炎:
(股白肿)多在股静脉、腘静脉等,多为弛张热,下肢持续性疼痛;引起下肢水肿,皮肤发白。
第八节病理妊娠
1.流产:
妊娠不足28W或胎儿体重不足1000g;
2.染色体异常是早期流产最常见的原因;
宫颈内口松弛、宫颈重度裂伤引起胎膜早破导致晚期流产;
3.继续妊娠
先兆流产难免流产完全流产
不全流产
流产类型
临床表现
妇科检查
出血量
下腹痛
组织物排出
宫颈口
子宫大小
先兆流产
少
无或轻
无
关闭
与孕周相同
难免流产
增多
加重
无
松弛扩张,可有物堵塞
相符或略小
不全流产
多
减轻
有
松弛扩张,有组织堵塞
略小
完全流产
少或无
无
全部排出
关闭
基本正常
注:
难免流产:
宫颈口可见组织物堵塞,但组织物没有排出;
处理:
先兆流产:
黄体酮;VitE保胎;
难免流产:
尽早清宫;
不全流产:
及时吸宫术或钳刮术;易感染;
稽留流产:
易造成DIC(弥散性血管内凝血);凝血功能正常:
口服炔雌醇,然后刮宫;凝血功能不正常的,服用肝素等,正常后再刮宫;
感染性流产:
先控制感染再行刮宫;
注:
炔诺酮片(避孕药)孕激素药,不能用于保胎;
4.早产:
28W~不足37W;流产史+流产征兆,
应抑制宫缩,促进胎儿肺成熟;
抑制宫缩的药物:
利托君(β2受体激动剂)
5.过期妊娠≥42周:
因素:
雌孕激素比例失调、头盆不称、胎儿畸形、遗传因素(胎盘硫酸酯酶缺乏症);
6.异位妊娠:
输卵管壶腹部妊娠最常见;主要病因:
输卵管炎症;
临床表现:
停经后腹痛和阴道流血;下腹部包块;
体征:
阴道后穹窿饱满;
诊断方法:
B超:
阴道B超准确性高;
阴道后穹窿穿刺:
简单可靠,抽出不凝血,说明血腹症存在;
子宫内膜病理切片:
有绒毛膜,诊断宫内妊娠;
仅见蜕膜未见绒毛膜有助于诊断异位妊娠
鉴别诊断:
输卵管妊娠
流产
黄体破裂
卵巢囊肿蒂扭转
停经
有
有
无
无
β-hCG检测
+
+
-
-
阴道后穹窿穿刺
不凝血
-
可抽出血
-
B超
一侧附件底回声区,有妊娠囊
宫内可见妊娠囊
一侧附件低回声区
一侧附件低回声区,边缘清晰,有条索状蒂
7.妊娠期高血压:
病理:
全身小血管痉挛,全身各系统各脏器官灌流减少。
临床分类:
妊娠期高血压
轻度子痫前期
重度子痫前期
子痫
血压
≥140/90
mmHg
140~160/90~110
mmHg
≥160/110mmHg
≥160/110mmHg
蛋白尿
-
+
≥0.3g/24h
++~++++
≥2g/24h
++~++++
备注
产后12周血压恢复正常,方可确诊
头痛
头痛、
呕吐、
视觉障碍
抽搐、昏迷
眼底检查:
视网膜小动脉痉挛程度反映全身小血管痉挛程度。
可通过眼底动脉及视网膜情况估计病情的轻重;
治疗:
降压:
没有其他症状时,常用肼苯哒嗪;
解痉:
硫酸镁(首选);镁中毒:
膝反射消失,肌张力消失,呼吸肌麻痹等;一旦出现镁中毒,立即10%葡萄糖酸钙10mliv;
甘露醇:
用于肾功能不全时,出现少尿、无尿或需降颅压时使用;妊高症心衰、肺水肿禁用;
适时终止妊娠;引产或剖宫产
注:
子痫前期预测性诊断方法:
平均动脉压、翻身试验、尿钙/肌酐;血流流变学改变;
1)子痫一般有前驱症状;
2)决定对重度子痫患者实施扩容治疗前,应先检查血细胞比容(红细胞压积);
3)妊高症最常见的产科并发症是胎盘早剥;
4)妊高症最有价值的病史:
既往血压正常;
5)尿酸↑可作为妊高症与慢性高血压的鉴别诊断;
6)妊高症水肿(++):
水肿延及大腿,经休息后不消退;
8.胎盘早剥:
病理:
底蜕膜出血并形成血肿,使胎盘从附着处分离。
临床分型:
I度:
胎盘剥脱面积小,子宫大小与妊娠周数相符;
II度:
剥脱面积达1/3;
III度:
超过胎盘面积1/2;休克表现;子宫硬如板状,宫缩间歇不能松弛;胎位扪不清,胎心消失;患者无凝血功能障碍属IIIa;有凝血功能障碍属IIIb;
B超:
边缘不清的低回声区;胎盘异常增厚或胎盘边缘“圆形”裂开;
并发症:
DIC、产后出血、急性肾衰竭、羊水栓塞;
治疗:
I度无异常阴道分娩;
I度胎儿呼吸窘迫、II度、III度剖宫产;
9.前置胎盘:
妊娠晚期或临产前,发生无诱因、无痛性反复阴道流血;
完全性前置胎盘出血时间早,28W左右,称为警戒性出血;
B超检查:
确诊;
并发症:
产后宫缩乏力性出血、植入胎盘、产褥感染、早产及围生儿死亡率高;
注:
疑有前置胎盘的患者禁肛查;
10.双胎妊娠:
第一胎儿娩出后,胎盘侧脐带必须立即夹紧,以防第二胎儿失血;
并发症:
产程延长,产后出血;
11.巨大胎儿及肩难产:
子宫长度>35cm;跨耻征阳性;
注:
跨耻征阳性:
提示头盆不称;
B超:
羊水过多、胎头双顶径>10cm。
12.羊水过多:
妊娠期间羊水量超过2000ml;
13.羊水过少:
妊娠晚期羊水量少于300ml;
14.死胎:
注入依沙吖啶引产,否则DIC;
15.胎儿窘迫:
①胎儿体重≥4000g或生长受限
②胎动<10次/12h,胎心率<120次/分;晚期减速、重度变异减速;
③无应激试验(NST)无反应型
④缩宫素激惹试验(OCT)阳性或可疑
⑤尿E(雌激素)/C(肌酐)<10或下降达50%
⑥羊水II度或III度粪染
羊水:
I度污染;慢性缺氧;II度、III度提示宫内严重缺氧;
I度:
浅绿色;II度:
深绿色或黄绿色;III度:
棕黄色、稠厚;
胎动异常:
早期胎动频繁,继而减弱和消失。
酸中毒:
胎儿头皮血;(测量时间:
第二产程)
处理:
呼吸窘迫时:
S≥3,产钳助产;S<3时,剖宫产;
第9节妊娠并发症
1.妊娠32~34周,分娩期及产褥期最初3日内,极易发生心力衰竭;
早期心衰:
地高辛0.25mg;
胎儿娩出后,产妇腹部放置沙袋,防止腹压聚降诱发心衰;
2.重症肝炎是我国孕产妇死亡的主要原因;
妊娠期:
重症肝炎治疗:
保肝治疗、预防和治疗肝性脑病等;
预防和治疗肝性脑病:
口服新霉素,目的抑制大肠杆菌、减少游离氨及其他毒素形成;
3.妊娠合并糖尿病:
①空腹血糖:
≥5.8mmol/L;
②糖筛查试验:
妊娠24~28W进行,50g葡萄糖,1h≥7.8mmol/L;为阳性
③葡萄糖耐量试验:
75g葡萄糖;其上限:
口服5.6mmol/L;1h10.3mmol/L;
2h8.6mmol/L;3h6.7mmol/L;
治疗:
①血糖控制良好,等待至妊娠38~39周分娩;
血糖控制不满意:
应B超,抽羊水,了解胎儿情况,并地塞米松促胎儿肺成熟;胎儿肺成熟后终止妊娠;
②首选饮食治疗;
饮食治疗不满意的胰岛素治疗;
4.妊娠期肝内胆汁淤积症(ICP):
表现为全身瘙痒、继发性黄疸、产后迅速消退,再次妊娠常复发ICP,ICP早期诊断依赖于血清胆酸测定(正常值≤5umol/L)
第十二节分娩期并发症
1.先兆子宫破裂:
病理缩腹环、血尿、下腹部压痛、胎心率异常;
处理:
立即肌注哌替啶100mg或全身麻醉,立即剖宫产;
子宫破裂:
处理:
直接剖宫产
查体:
宫体一侧扪及逐渐增大且有压痛的包块;全腹压痛、反跳痛,胎心消失,子宫缩小,腹壁下可扪及胎体;胎先露部升高;
2.产后出血:
24h出血超过500ml;是我国产妇首位死亡原因;
①宫缩乏力:
出现在胎盘剥离后,子宫流血不止,检查腹部子宫轮廓不清;
②软产道裂伤:
出现在胎儿娩出后,血色鲜红;
③胎盘问题:
④凝血功能:
出血不凝;
鉴别产后出血:
看时间、量、颜色、凝不凝;
宫缩乏力:
胎盘娩出后,血自凝;
胎盘因素:
胎儿娩出后,胎盘没出来;
软产道:
量少,鲜红,小动脉出血;
凝血功能:
出血不凝;肝病+出血不凝;
处理:
宫缩乏力加强宫缩(缩宫素)
胎盘因素手剥胎盘(有困难直接子宫切除)
软产道裂伤按层缝合
凝血功能障碍输全血、补充PLT等;
3.羊水栓塞:
(羊水本身为强凝物质)
羊水→→母体血循环→→肺动脉高压→→呼吸功能衰竭;
确诊:
血涂片查找羊水有形物质可以确诊;
第14节女性生殖系统炎症
1.正常阴道菌群中,乳酸杆菌维持阴道酸性环境;正常PH:
3.8~4.4
2.细菌性阴道炎:
常见加德纳尔菌引起;(以下四种有三种即可确诊)
①白带:
灰白色、均匀一致的稀薄白带,臭味或鱼腥味;
②阴道pH>4.5;
③氨臭味试验阳性;
④线索细胞阳性;
治疗:
甲硝唑、克林霉素;
3.外阴阴道念珠菌病:
(假丝酵母菌)主要为内源性感染;
白带增多,成白色豆渣样或凝乳样;阴道粘膜表面有白色膜状物覆盖,擦除后露出红肿黏膜面;
治疗:
局部用药:
咪康唑、克霉唑、制霉菌素、达克宁栓;
治愈后必须复查2次,治疗结束后7~14天和下次月经干净后;
注:
糖尿病患者及长期使用广谱抗生素者易发生阴道念珠菌病;
用碱性溶液可提高疗效:
阴道念珠菌病;
4.滴虫性阴道炎:
稀薄、脓性、黄绿色、泡沫状、有臭味;外阴瘙痒;草莓样宫颈;pH:
5.1~5.4
注:
育龄妇女阴道pH升高易发生;
治疗:
甲硝唑;性伴同时治疗;治疗期间禁性交;
治愈标准:
临床症状消失且月经后复查连续3次白带均为阴性;
5.老年性阴道炎(萎缩性阴道炎):
老年人+阴道黏膜皱襞萎缩、消失;
治疗:
补充雌激素(尼尔雌醇);
细菌性阴道炎
外阴阴道念珠菌病
滴虫性阴道炎
萎缩性阴道炎
宫颈癌
白带
灰白色、均匀一致的稀薄
白色豆渣样