秦皇岛城乡居民基本医疗保险门诊慢性病评审标准Word格式.docx
《秦皇岛城乡居民基本医疗保险门诊慢性病评审标准Word格式.docx》由会员分享,可在线阅读,更多相关《秦皇岛城乡居民基本医疗保险门诊慢性病评审标准Word格式.docx(14页珍藏版)》请在冰豆网上搜索。
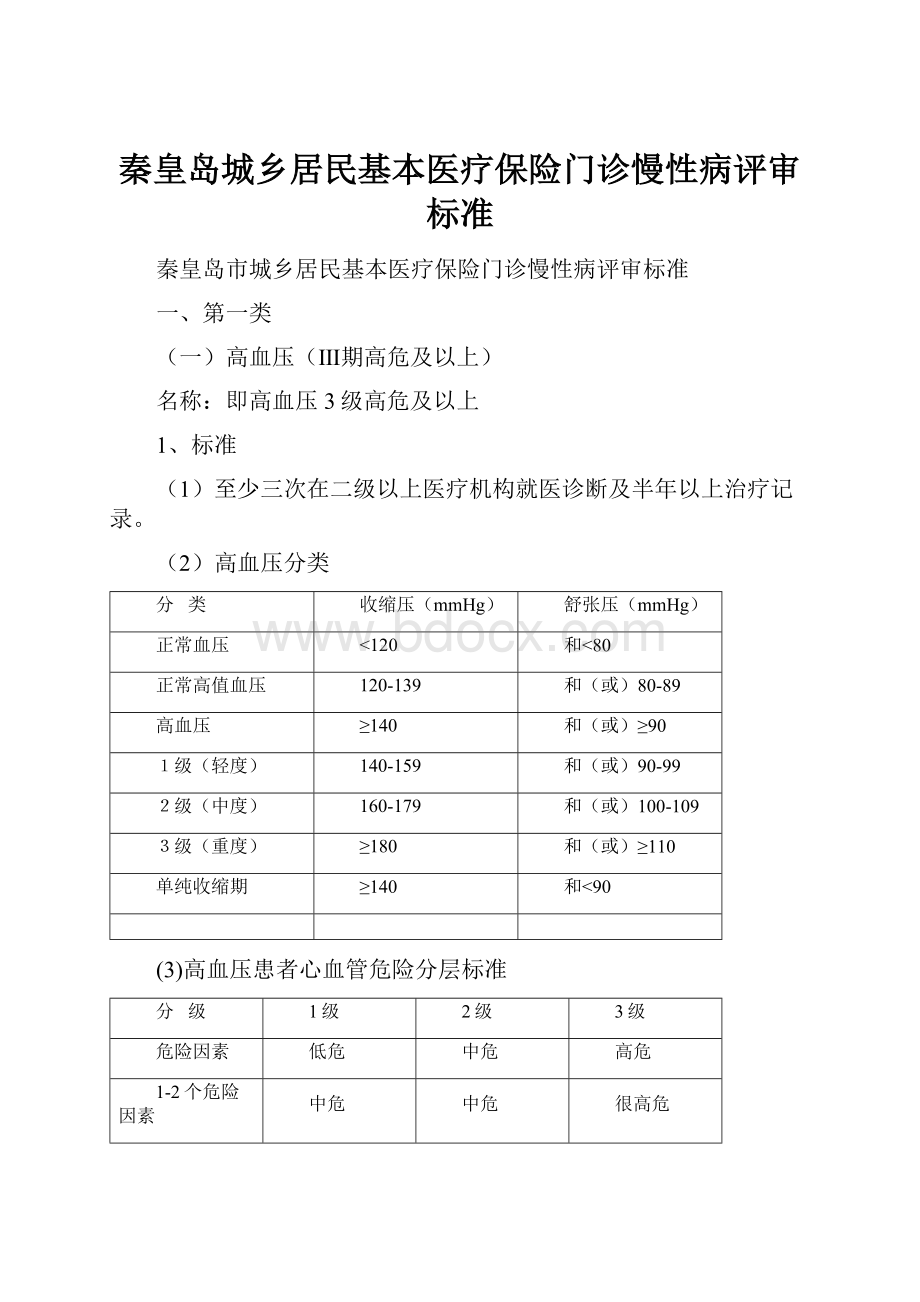
和(或)≥110
单纯收缩期
90
(3)高血压患者心血管危险分层标准
级
1级
2级
3级
危险因素
低危
中危
高危
1-2个危险因素
很高危
≥3个危险因素或靶器官损害或糖尿病
相关临床疾病
备注:
危险因素,年龄>55(男性)、年龄>65(女性),吸烟,糖耐量受损和(或)空腹血糖受损,血脂异常,早发心血管病家族史。
腹型肥胖或肥胖,血同型半胱氨酸升高(≥10umol/L)。
靶器官损伤:
左心室肥厚,颈动脉超声IMT≥0.9mm或动脉粥样硬化斑块,颈股动脉PWV≥12m/s,ABI<0.9,eGFR<60ml/(min*1.73㎡)或血肌酐轻度升高115-133umol/L,尿微量白蛋白30-300mg/24h或白蛋白/肌酐≥30mg/g。
临床并发症:
脑血管病,心脏疾病,肾脏疾病,周围血管病,视网膜病变,糖尿病。
2、检查项目:
内科、血压测量、心电图、心脏超声。
(二)风心病
即风湿性心脏病
由于风湿热活动,累及心脏瓣膜而造成的心脏瓣膜病变。
表现为瓣膜口狭窄和(或)关闭不全,受损的瓣膜以二尖瓣为最常见,也可以几个瓣膜同时受累,造成循环系统血流动力学改变,从而引起血液循环障碍及心功能下降。
内科查体、多普勒超声心动图、X线检查、心电图、放射性核素检查、右心导管检查。
(三)肺心病
慢性肺源性心脏病
慢性呼吸系统疾病(包括中枢神经系统、神经、肌肉、胸廓以及肺血管之病变),肺动脉高压,右心室肥厚扩大及(或)右心功能不全表现;
临床上排除其他可以引起上述改变的心脏病。
心电图、X线检查、超声心电图、血气分析、胸部CT、肺功能、冠状动脉造影或其他检查判定。
(四)心肌梗塞
必须至少具备下列4条标准中的2条:
(1)心绞痛持续时间大于20分钟;
(2)心电图的动态演变;
(3)心肌坏死的血清心肌标志物浓度的动态改变;
(4)冠状动脉造影或心肌核素检查、心脏超声证据。
心电图、心脏超声、胸片、心肌损伤标志物、血常规,冠状动脉造影或心肌核素检查或心脏磁共振。
(五)各种慢性心功能衰竭
(1)左心衰竭临床表现:
早期表现为容易疲乏,运动耐力降低,继之出现劳力性呼吸困难,夜间阵发性呼吸困难,严重者不能平卧,咳嗽、咯痰和咯血性泡沫状痰,最终呈端坐呼吸即肺水肿表现。
心率增快,心尖部舒张期奔马律,相对性二尖瓣关闭不全杂音,两肺底或全肺出现湿罗音、少尿及肾功能损害症状。
(2)右心衰竭临床表现:
上腹部饱胀,肝区胀痛,食欲不振,恶心、呕吐、黄疸,少尿、夜尿增多。
紫绀,颈静脉充盈或怒张,肝脏肿大和压痛,肝颈静脉逆流征阳性,全身出现水肿,胸腔积液和腹水。
(3)全心衰竭,同时存在左、右心衰竭的临床表现。
内科检查、心电图、X线检查、心脏超声、腹部超声、定量测定B型钠尿肽(BNP)、定量测定B型钠尿肽前体(NT-BNP)。
(六)脑血管病后遗症(有严重功能障碍)
临床表现为脑血管病所致的神经功能缺损(肢体瘫痪、共济失调、语言障碍、认知障碍、心理障碍、吞咽困难、二便障碍、肌张力异常致行走困难、癫痫发作)等,严重影响患者日常生活能力和生存质量。
头颅CT检查低密度改变,MRI显示T1低信号、T2高信号改变。
头颅CT或MRI,三级以上医疗机构诊疗记录。
(七)慢性中重度病毒性肝炎
(1)中度:
可有厌食、恶心、呕吐、腹胀、腹泻、乏力、肝区疼痛等临床症状。
实验室检查ALT和/或AST>正常3倍,胆红素>正常2-5倍,白蛋白32-35g/L,凝血酶原活动度60-70%,胆碱酯酶4500-5400U/L。
B超可见肝内回声增粗,肝脏和/或脾脏轻度肿大,肝内管道(主要指肝静脉)走行多清晰,门静脉和脾静脉内径无增宽。
(2)重度。
有明显或持续的肝炎症状,如乏力、纳差、腹胀、尿黄、便溏等,伴有肝病面容、肝掌、蜘蛛痣、脾大并排除其他原因,且无门静脉高压征者。
实验室检查血清ALT和/或AST反复或持续升高,白蛋白降低或A/G比值异常、丙种球蛋白明显升高。
除前述条件外,凡白蛋白≤32g/L,胆红素大于5倍正常值上限、凝血酶原活动度40%-60%,胆碱酯酶<4500U/L,四项检测中有一项达上述程度者即可诊断为重度慢性肝炎。
B超检查可见肝内回声明显增粗,分布不均匀;
肝表面欠光滑,边缘变钝,肝内管道走行欠清晰或轻度狭窄、扭曲;
门静脉和脾静脉内径增宽;
脾脏肿大;
胆囊有时可见“双层征”。
乙肝五项、肝功能、肝脏超声、丙肝测定。
(八)肝硬化
慢性肝功能受损表现:
乏力、消瘦、肝病面容,尿少、下肢水肿、食欲减退、腹胀、胃肠功能紊乱、出血倾向及贫血,肝掌、蜘蛛痣、肝功能异常等;
门脉高压表现为食管-胃底静脉曲张、脾肿大、脾功能亢进、腹水等。
B超、CT、MRI检查符合肝硬化征象。
肝功能、肝脏超声、CT或MRI(需证实肝形态密度有改变)。
(九)慢性肾炎
即慢性肾小球肾炎
有慢性肾炎的病理学改变,可具有双肾形态学改变,肾功能可呈慢性进展性减退,继发性肾小球肾炎和遗传性肾小球肾炎除外。
尿检异常(蛋白尿、血尿)、水肿、高血压等。
肾功能、尿常规+尿沉渣(红细胞形态)、24小时尿蛋白定量或尿蛋白—肌酐比值、血压、肝功血白蛋白、胆固醇、血脂、肾穿刺检查、肾脏B超。
(十)肾病综合征
1、标准:
大量蛋白尿,低蛋白血症(血浆白蛋白小于等于30g/L),高脂血症、高胆固醇血症,浮肿,尿蛋白定性+2-+3,24小时尿蛋白定量大于等于3.5g/24h。
尿液分析+尿沉渣(红细胞形态),肾功能,血脂,胆固醇,24小时尿蛋白定量及尿微量白蛋白,肝功,血白蛋白,肾穿刺活检,肾脏超声,凝血检查。
(十一)慢性肾功能不全
各种病因导致的慢性肾实质性损伤导致的肾功能逐渐受损,可表现为乏力、浮肿、少尿、高血压、厌食、恶心呕吐、食欲减退、贫血、低钙高磷等,可伴有双肾形态学改变,血肌酐、尿素氮升高,伴或不伴有尿检异常。
肾功能、尿液分析、钙磷、血ipth、血细胞分析、24小时尿蛋白定量、血肌酐清除率及24小时尿肌酐清除率、双肾超声。
(十二)糖尿病(合并严重并发症)
有典型糖尿病症状(多尿、多饮和不能解释的体重下降者),任意点血糖≥11.1mmol/L或空腹血糖(FPG)≥7.0mmol/L,或OGTT试验中2小时血糖≥11.1mmol/L为糖尿病患者。
慢性并发症,可表现为心脑血管病变、肾病及视网膜病变,神经病变及糖尿病足等。
空腹血糖、餐后血糖、糖耐量试验、空腹B超、糖化血红蛋白、肾功能、尿常规等及相关并发症的检查。
(十三)类风湿性关节炎(有严重肢体功能障碍)
多关节肿痛,主要累及双手近端指间关节、掌指关节、腕关节以及跖趾关节,严重时出现关节功能障碍,肺间质纤维化、肢体血管炎、周围神经炎等等。
符合2010年美国风湿病学学会(ACR)/欧洲抗风湿病联盟(EULAR)提出的分类标准。
2、检查项目
(1)血、尿常规,血沉,C反应蛋白,类风湿因子(RF)
(2)抗角质蛋白抗体(AKA),抗核周因子(APF)和抗环瓜氨酸多肽(ACPA/抗CCP抗体)
(3)关节彩超,双腕关节和/或手或双足X线片,必要时行关节核磁共振显象(MRI)
(4)胸部X线或CT、心脏彩超、心电图等
(十四)系统性红斑狼疮
临床表现为不明原因发热、关节炎、皮疹、口腔溃疡、雷诺现象、咯血、呼吸困难、胸腔积液、心包积液、血液系统损害、肾小球肾炎、胃肠道损害、头痛、癫痫等中枢神经系统损害,上述症状可以单独或同时存在。
系统性红斑狼疮目前普遍采用美国风湿病学会2009年推荐的分类标准。
临床标准:
⑴颧部红斑;
⑵盘状红斑;
(3)口腔溃疡;
(4)不留瘢痕的脱发;
(5)非侵蚀性关节炎;
(6)浆膜炎:
胸膜炎或心包炎;
(7)肾病变;
(8)神经系统病变:
单发神经炎,脊髓炎,颅神经炎,癫痫发作或精神症状;
(9)溶血性贫血伴网织红细胞增多;
(10)血白细胞减少或淋巴细胞绝对值减少;
(11)血小板减少。
免疫学异常:
(1)ANA阳性;
(2)抗dsDNA(ELISA法)两次阳性;
(3)抗Sm抗体阳性;
(4)抗磷脂抗体阳性:
狼疮抗凝物阳性、梅毒血清假阳性至少6M、抗心磷脂抗体阳性、抗β2糖蛋白,4项中至少1项阳性;
(5)低补体:
CH50,C3、C4;
(6)无溶血性贫血者直接Coombs阳性。
确诊系统性红斑狼疮需符合:
(1)满足四条标准,包括至少一条临床标准和至少一条免疫学标准。
(2)肾活检证实为狼疮肾炎且ANA阳性或抗dsDNA抗体阳性
(1)血、尿常规,肝肾功能,24小时尿蛋白定量;
(2)抗核抗体谱、抗磷脂抗体;
(3)免疫球蛋白及补体;
(4)Coombs试验;
(5)胸部X线、心脏彩超、脑电图、MRI或CT检查等;
(6)必要时,肾脏活检符合相关征象。
二、第二类
(十五)帕金森病
即震颤麻痹
中老年人多见,起病缓慢,逐渐出现静止性震颤、运动迟缓、肌张力增高、姿势和步态异常。
三级以上医疗机构记录,左旋多巴治疗有效,患者无直立性低血压、小脑体征和锥体束损害等。
脑脊液(CSF)高香草酸(HVA)测定、纹状体多巴胺摄取率测定、脑脊液多巴胺抗体测定。
(十六)癫痫
二级以上医疗机构详细而完整的发作病史资料,符合癫痫发作症状,脑电图检查有癫痫波,脑MRI或CT检查正常或病变。
普通脑电图、视频脑电图、长程脑电图,头颅CT、MRI,血糖、血钙、脑脊液检查。
三、第三类
(十七)恶性肿瘤
(1)有病理学或细胞学相关诊断报告;
(2)有影像学、内窥镜诊断或相关诊断依据;
(3)住院诊断明确。
病理学、细胞学等检查。
(十八)白血病
(1)急性髓系白血病
①临床可有贫血、发热及出血表现;
②查体可有肝、脾、淋巴结肿大及胸骨压痛等;
③外周血可有血红蛋白及血小板减低,白细胞增高或正常或减低,可见幼稚细胞;
④骨髓象原始细胞≥20%;
⑤骨髓活检:
髓系原始细胞增生;
⑥流式细胞学:
可见异常髓系原始细胞群;
⑦基因及染色体分析:
可见异常基因及染色体。
(2)急性早幼粒细胞白血病
④骨髓象异常早幼粒细胞≥20%;
异常早幼粒细胞增生;
PML/RARα融合基因及染色体t(15;
17)。
也可出现少见异常。
(3)急性淋巴细胞白血病
④骨髓象原幼淋巴细胞≥20%;
原幼淋巴细胞增生;
可见异常原幼淋巴细胞群;
(4)急性混合细胞白血病
髓系和淋系原始细胞增生;
可见异常髓系和淋系表达;
(5)慢性粒细胞白血病
①临床可有低热、乏力、多汗、消瘦、左上腹涨满等;
②脾脏肿大;
③白细胞明显增高(多>
100×
109/L),原始细胞<
10%,嗜酸和嗜碱粒细胞增多。
血红蛋白多正常,亦可减低。
血小板数正常或增高;
④骨髓增生明显至极度活跃,粒系为主,原始细胞<
10%,红系、巨核系减少,无病态造血;
粒系增生,无或轻度纤维化;
⑥NAP积分减低或为0;
⑦Ph染色体和或BCR-ABL融合基因阳性。
(6)慢性淋巴细胞白血病
①临床无症状或乏力、低热、消瘦;
②淋巴结、肝、脾肿大;
③血细胞分析:
白细胞数增多,淋巴细胞绝对值≥5×
109/L。
血红蛋白和血小板早期正常,晚期减少。
可并发自身免疫性血细胞减少;
④骨髓象:
增生明显或极度活跃,淋巴细胞≥40%,原淋细胞<
2%,幼淋细胞<
10%;
淋巴细胞增生;
符合慢淋的免疫表型;
全血细胞分析,骨髓象,骨髓活检,流式细胞学,基因及染色体分析。
慢性粒细胞白血病检查项目:
全血细胞分析,骨髓象和骨髓活检,Ph染色体,BCR-ABL融合基因。
其他少见类型白血病如:
急性嗜酸粒细胞白血病、急性嗜碱粒细胞白血病、浆细胞白血病、肥大细胞白血病、慢性中性粒细胞白血病、慢性嗜酸粒细胞白血病、毛细胞白血病、幼淋巴细胞白血病、大颗粒淋巴细胞白血病等。
(十九)尿毒症
(1)慢性肾衰竭血液透析标准
①严重肾功能受损:
血肌酐高于707mol/L,或血浆尿素氮大于28.6mmol/L,或内生肌酐清除率<
10ml/min(糖尿病肾病患者内生肌酐清除率小于15ml/min),或肾小球滤过率小于10ml/min;
②严重水中毒:
高度水肿、急性左心衰等;
③电解质酸碱失衡:
血钾≥6.5mmol/L;
严重代酸CO2CP<13mmol/L或动脉血PH<7.2;
④尿毒症症状明显,经非透析治疗不缓解;
⑤肾脏形态X改变、B超、肾大小<10cm(缩小)、小于7cm(萎缩)。
具备上述条件之一者可行血液净化治疗。
另外,肾移植前准备、肾移植后急性排异导致肾衰竭或慢性排异移植肾失功时,亦可行血液净化治疗。
(2)腹膜透析标准
达到血液透析标准(参照慢性肾衰竭血透标准),且无腹透禁忌症,亦可行腹膜透析。
血压、血常规、尿常规+尿沉渣(红细胞形态)、24小时尿蛋白定量或尿蛋白/肌酐比值、肝功、肾功能并评估肾小球滤过率、血尿酸、血糖、血白蛋白、血脂、血电解质、iPTH、动脉血液气体分析、心电图、胸片及肾脏B超等检查。
(二十)器官移植(限肾、肝、心脏移植术后)
器官移植后,应常规使用抗排斥免疫调节剂,视患者具体情况选用下列药物其中之一或联合应用。
目前可选用的常用药物如下:
肾上腺糖皮质激素(强的松、甲基强的松龙等);
硫唑嘌呤、霉酚酸酯;
环孢素A、FK506、雷帕霉素;
环磷酰胺;
多克隆抗体:
如:
抗淋巴细胞球蛋白ALG、抗胸腺细胞球蛋白ATG;
单克隆抗体:
如OKT3;
脱氧精胍菌素等。
(无)
(二十一)再生障碍性贫血
(1)急性再障(亦称重型再障Ⅰ型):
临床表现为发病急,贫血呈进行性加剧,常伴严重感染,内脏出血。
血常规检查显示全血细胞减少,网织红细胞绝对值减少,无幼稚细胞。
除血红蛋白下降较快外,须具备下列三项中之两项。
①网织红细胞<
1%,绝对值<
15×
109/L;
②白细胞明显减少,中性粒细胞绝对值<
0.5×
109/L,如<
0.2×
109/L为极重型再障;
③血小板<
20×
骨髓象:
多部位增生减低,三系造血细胞明显减少,非造血细胞增多。
骨髓小粒中非造血细胞及脂肪细胞增多。
骨髓活检:
造血面积减少。
(2)慢性再障(亦称非重型再障):
临床表现为发病缓慢,贫血,感染、出血均较轻。
血红蛋白下降速度较慢,网织红细胞、中性粒细胞及血小板值常比急性再障高。
三系或二系减少,至少1个部位增生不良,如增生良好,红系中常有晚幼红(炭核)比例升高,巨核细胞明显减少。
骨髓小粒中非造血细胞及脂肪细胞增加。
若慢性再障在病程中加重达到急性再障标准,称为重型再障Ⅱ型。
全血细胞分析、骨髓穿刺及骨髓活检、PNH的有关检查;
铁蛋白、叶酸、维生素B12测定;
染色体分析;
基因突变检测;
TCR重排及IGH重排等。
(二十二)血友病
临床表现以出血为特征。
自发性、轻微外伤后出血难止或创伤、手术后严重出血多见。
常见于负重的大关节、肌肉/软组织;
内脏、黏膜出血。
致命性出血有颅内出血、神经系统出血、咽颈部出血和无准备的创伤、手术出血等,凝血功能异常,凝血因子功能异常、缺乏。
血细胞分析、凝血功能检测、凝血因子活性测定。
(二十三)重性精神病
(1)精神分裂症:
症状持续至少1个月,自知力丧失或不全,或社会功能明显受损,或现实检验能力受损,或无法进行有效交谈。
排除脑器质性精神障碍,躯体疾病所致精神障碍以及精神活性物质,非依赖性物质所致精神障碍,并排除情感障碍。
(2)双相情感障碍:
符合躁狂或轻噪狂发作,混合性发作及抑郁发作的症状标准。
躁狂发作或轻躁狂发作持续一周以上,抑郁发作或混合性发作至少持续存在2周以上。
(3)偏执性精神障碍。
以系统妄想为主要临床症状,其妄想内容较为固定和系统,带有较为严密的逻辑推理和解释,与现实生活有一定联系,常见的妄想有被害、嫉妒、夸大、疑病和诉讼妄想等,一般不伴有幻觉症状。
持续性病程,至少达3个月,社会功能受损和自知力丧失。
(4)分裂情感性精神障碍。
有典型的抑郁或躁狂症状,同时具有精神分裂症症状,且两种症状同时存在,同样突出。
病程间歇性发作,症状缓解后间歇期无明显功能缺陷。
起病较急,发病可存在应激诱因。
(5)癫痫所致精神障碍。
有癫痫史或癫痫发作的证据(脑电图、CT或MRI),呈发作性精神障碍,一般历时短暂,有不同程序意识障碍,事后不能完全回忆。
持续性精神障碍,如智能障碍和人格障碍等。
(6)严重精神发育迟滞。
智力比正常人同龄人显著低下,社会适应能力较相同文化背景的同龄人低下,起源于18岁以前,部分病人有某些特殊的体态、面容、躯体疾病以及神经系统体征。
同时伴有各种精神症状,如幻觉妄想、兴奋躁动、拒食等。
二级以上医疗机构精神科诊疗记录。