西医综合呼吸系统总结包括内科外科病理Word文档下载推荐.docx
《西医综合呼吸系统总结包括内科外科病理Word文档下载推荐.docx》由会员分享,可在线阅读,更多相关《西医综合呼吸系统总结包括内科外科病理Word文档下载推荐.docx(65页珍藏版)》请在冰豆网上搜索。
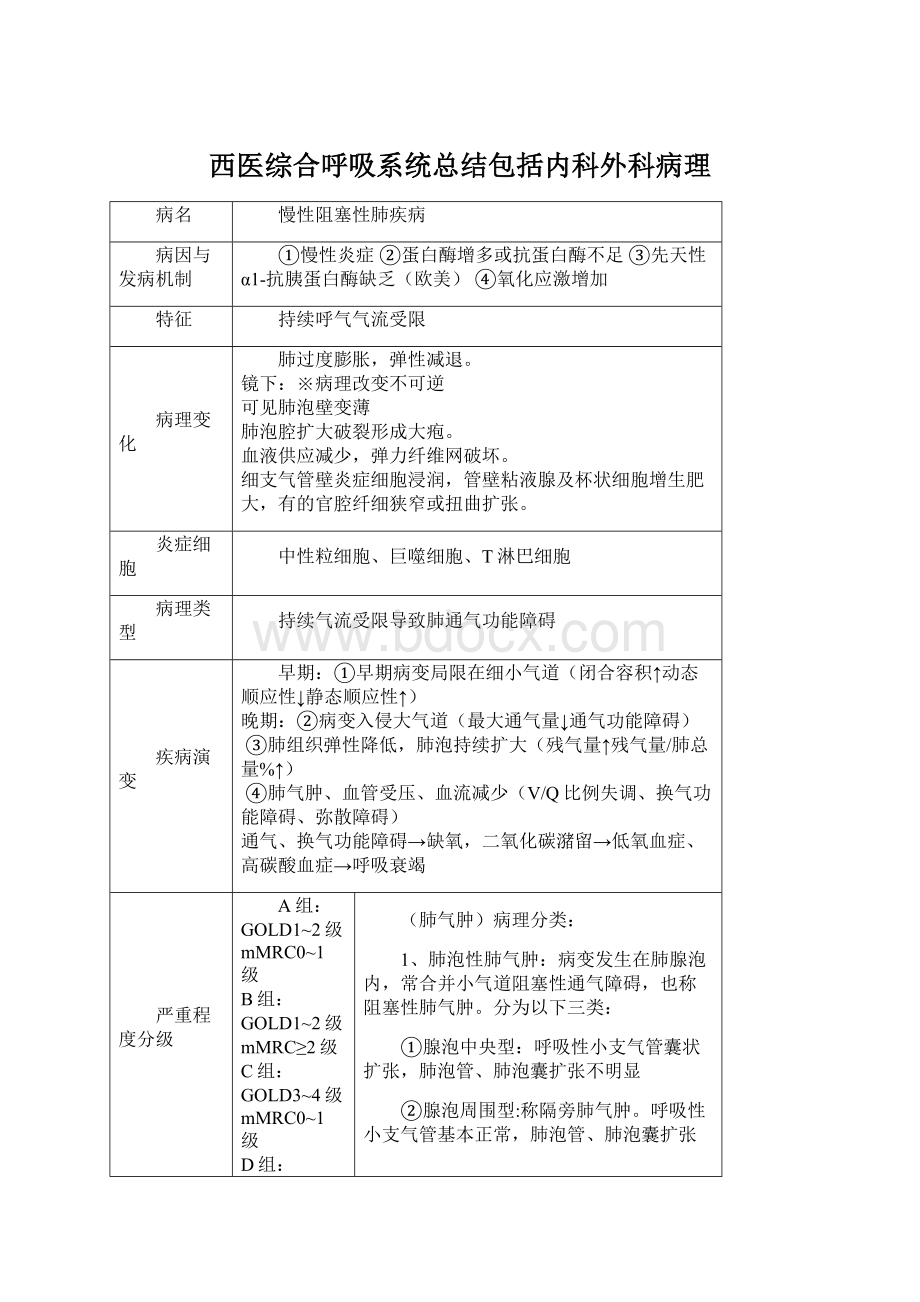
轻度,FEV1%pred≥80%
GOLD2级:
中度,50%≤FEV1%pred<80%
GOLD3级:
重度,30%≤FEV1%pred<50%
GOLD4级:
极重度,FEV1%pred<30%
痰液性状
白色粘液痰或浆液性泡沫痰偶带血丝
体征
早期无异常晚期可有肺气肿体征(桶状胸、双侧语颤减弱、肺部过清音、干湿罗音)
临床表现
气短或呼吸困难(标志)、喘息和胸闷、慢性咳嗽咳痰
实验室检查
肺功能检查:
FEV1/FVC<0.70(诊断气流受限)
FEV1%pred<80%(评估严重程度)
用力肺活量时的最大呼气中期流量↓(最先发生异常,反应小气道)
支气管舒张实验阴性(吸入舒张剂依旧<0.70)
肺总量TLC、功能残气量FRC、残气量RV↑(参考价值)
肺活量VC↓(参考价值)
胸部X线:
早期无异常,晚期肺纹理增粗,紊乱(价值不大)
血气:
低氧血症、高碳酸血症(用于判断呼衰类型)
RV/TLC增加(>40%)(重要意义)
诊断标准
FEV1/FVC<0.70是诊断的必备条件
首选检查
肺功能检查(FEV1/FVC<0.70)
鉴别诊断
①支气管哮喘:
支气管舒张实验阳性
②支气管扩张:
高分辨CT,三反复(咳嗽,咳痰,咯血)痰分层
③肺结核:
结核中毒症状(低热、乏力、盗汗)
④支气管肺癌:
反复咳嗽咳痰,痰中带血
治疗
稳定期治疗:
①戒烟
②A组:
SAMA(短效β2受体激动剂)或SABA(短效抗胆碱能药物)、B组:
LAMA(长效~)或LABA(长效~)、C组&
ICS(吸入糖皮质激素)+LABA或LAMA常用剂型:
沙美特罗+氟替卡松、福莫特罗+布地奈德
③祛痰药(盐酸氨溴索、N-2酰半胱氨酸、羧甲司坦)
④长期家庭氧疗LTOT:
1.PaO2≤55mmHg或SaO2(动脉血氧饱和度)≤88%,有或没有高碳酸血症
2.PaO255~60mmHg或SaO2<89%,并有肺动脉高压、心力衰竭水肿或红细胞增多症(血细胞比容>0.55)
3.PaO2<60mmHg或SaO2<90%有高碳酸血症
急性加重期治疗:
(诱因最常见:
感染)
确定诱因、支气管舒张剂、低流量吸氧、抗生素、糖皮质激素、祛痰药。
预防
戒烟(最重要)、控制环境污染、免疫接种、增强体质
并发症
慢性呼吸衰竭:
感染为常见诱因
自发性气胸:
突然加重的呼吸困难
慢性肺心病:
最终发生右心功能不全
零碎易考点
给氧方式:
持续低流量
给氧浓度(%)=21+4×
氧流量(一般为28%~30%)
禁用中枢性镇咳剂(可待因)以免加重呼吸道堵塞
COPD标志性的症状——气短或呼吸困难
COPD诊断首选——肺功能检查
COPD最重要指标——吸入支气管舒张剂后FEV1/FVC<
0.7
预防慢阻肺最重要的措施——戒烟
慢性支气管炎
吸烟(最重要的环境因素)、职业粉尘、化学物质、空气污染、感染因素(发生发展的重要原因)其他因素(免疫功能紊乱、气道高反应性、年龄增大、副交感亢进)
气管、支气管黏膜及周围组织的慢性非特异性炎症
病原体
病毒、细菌、支原体和衣原体等(常见肺炎链球菌and病毒)
①纤毛柱状上皮变性坏死,再生的上皮杯状细胞增多,黏液分泌增多,并发生上皮化生。
②粘膜下腺体增生肥大和浆液性上皮发生黏液腺化生。
③管壁充血水肿、炎性细胞浸润(淋巴细胞and中性粒细胞)
④管壁平滑肌断裂萎缩(喘息型平滑肌束增生、肥大、软骨变性、萎缩或骨化)
⑤细支气管炎和细支气管周围炎(反复发作的结果,引起慢阻肺的病变基础)
淋巴细胞、中性粒细胞、浆细胞
阻塞性通气功能障碍
慢性炎症→管壁纤维化→官腔阻塞
较大支气管→小支气管(病理)
小支气管→较大支气管(内科)
起病情况
缓慢起病,病程长。
急性加重原因:
呼吸道感染。
分型
单纯型、喘息型
白色泡沫痰或粘液痰
无体征。
急性发作期:
背部或双肺底闻及干,湿罗音,咳嗽后减少或消失。
咳嗽、咳痰或伴喘息。
X线:
早期无异常。
晚期:
①肺纹理增粗紊乱②呈网状或条索状③斑片状阴影
呼吸功能检查:
早期无异常
FEV1/FVC<0.70提示发展为COPD
咳嗽、咳痰或伴有喘息,每年发病持续3个月,并连续2年或2年以上,并排除其他疾病。
肺功能检查
急性加重期:
控制感染、镇咳祛痰、平喘。
缓解期:
戒烟、增强体质、预防感冒、中医中药等。
戒烟、控制环境污染、免疫接种、增强体质
慢支最重要的环境发病因素——吸烟
支气管哮喘
左心衰竭引起的喘息样呼吸困难(心源性哮喘)
病史
家族史、过敏史、哮喘发作史
高血压、冠心病、风心病、二尖瓣狭窄等病史
发病年龄
儿童、青少年多见
40岁以上多见
发作时间
常于夜间及凌晨发作和加重
常于夜间发病
主要症状
呼气性呼吸困难
混合性呼吸困难,咳粉红色泡沫痰
肺部体征
双肺布满哮鸣音
双肺广泛湿罗音和哮鸣音
胸片
肺野清晰,肺气肿征象
肺淤血征、左心扩大
禁用吗啡
首选吗啡
禁用肾上腺素
洋地黄有效
病因
遗传因素、环境因素
气道高反应性(基本特征)
气道重构:
气道上皮细胞黏液化生。
平滑肌肥大增生、上皮下胶原沉积和纤维化、血管增生
※不可逆气流受限以及持续存在的气道高反应性
嗜酸粒细胞、肥大细胞、T淋巴细胞、中性粒细胞、气道上皮细胞
呼气性呼吸困难、变异性炎症
①气道炎症细胞、细胞因子以及炎症因子相互作用→气道炎症、气道重构
↓
②气道神经调节失衡以及气道平滑肌结构功能异常→气道高反应性→支气管哮喘
好发人群
临床特点
轻度
中度
重度
危重
症状
步行或上楼时气短可有焦虑
稍事活动气短,讲话常正常,时有焦虑
休息时气短,端坐呼吸,单字表达,常有焦虑烦躁
不能讲话,嗜睡或意识模糊
呼吸频率
轻度加快
增加
>30次/分
胸部体征
散在哮鸣音
三凹征,响亮弥漫哮鸣音,心率增快,奇脉
腹部矛盾运动,哮鸣音减弱或消失,脉率不规则
肺功能
正常
舒张支气管后PEF占预计值60%~80%
舒张支气管后PEF占预计值<60%
不可测量
PaO2
60~80mmHg
<60mmHg
严重低氧血症
PaCO2
<45mmHg
≤45mmHg
>45mmHg
严重高碳酸血症
SaO2
>95%
91%~95%
≤90%,pH可降低
pH降低
运动性哮喘:
在运动时发作咳嗽变异性哮喘:
咳嗽为唯一症状胸闷变异性哮喘:
胸闷为唯一症状
典型:
双肺广泛哮鸣音,呼气音延长沉默肺是病情危重的表现严重者心率增快、奇脉、胸腹反常运动、发绀
非发作期无异常
发作性伴有哮鸣音的呼气性呼吸困难重要特征:
凌晨发作或加重
♦FEV1、FEV1/FCV%、PEF(呼气峰流速值)↓
♦RV、RV/TLC↑
♦MMFR(最大呼气中期流量)↓
♦支气管激发试验:
用于非哮喘发作期,FEV1≥20%为阳性,提示存在气道高反应性
♦支气管舒张实验:
鉴别COPD
♦PEF及变异率测定:
气道改变是否存在可逆性(≥20%可逆)
血气分析:
1.呼吸性碱中毒---PaO2(由于缺氧)、PaCO2(由于过度通气)均降低
2.呼吸性酸中毒--重症哮喘,缺氧及CO2潴留
3.代谢性酸中毒
特异性变应原检测:
IgE↑,诊断价值不大
符合①~④或④、⑤条者,可诊断
①反复发作喘息、气急、胸闷或咳嗽。
多于接触变应原、冷空气、理化刺激等有关
②发作时在双肺可闻及散在或弥漫性、以呼气相为主的哮鸣音、呼气相延长
③上出症状可经治疗缓解或自行缓解
④除外其他疾病所引起的喘息、气急、胸闷和咳嗽
⑤有下列之一:
支气管激发试验阳性、支气管舒张实验阳性、昼夜PEF变异率≥20%
心源性哮喘(禁用肾上腺素)
①脱离变应原(最有效)
②缓解性药物(按需使用):
短效β2受体激动剂(沙丁胺醇、特布他林)
茶碱类(氨茶碱)
抗胆碱能药(异丙托溴铵)
③控制性药物(长期使用):
吸入性糖皮质激素、
色甘酸钠、
LT调节剂(扎鲁司特)、
酮替芬、
长效β2受体激动剂(不单独使用)
急性发作期的治疗:
♦轻度:
间断吸入:
短效β2-可加氨茶碱或抗胆碱药-不用激素
♦中度:
规则吸入:
短效β2+短效抗胆碱+激素-若效果不佳则口服激素并吸氧
♦重度危重度:
①持续吸入:
短效β2+短效抗胆碱+激素+氨茶碱-吸氧
②尽早静脉激素缓解可改口服
③抗生素预防感染
④补液纠酸(补碱)纠电解质
⑤机械通气(指征:
1.呼吸机疲劳2.PaCO2≥45mmHg3、意识改变)
首选药物
最有效药:
激素急性发作首选药:
短效β2预防药:
色甘酸钠
可单独应用的哮喘控制型药物(除ICS):
白三烯调节剂最常用控制性药物:
LABA+ICS
最常见:
气胸、肺不张其余:
纵膈气肿、慢性支气管炎、肺气肿、肺心病
舒张支气管平滑肌的神经介质:
血管活性肠肽、NO
收缩支气管平滑肌的介质:
P物质、神经激肽
Β2受体激动剂激活腺苷酸环化酶,氨茶碱抑制磷酸二酯酶,糖皮质激素即激活腺苷酸环化酶又抑制磷酸二酯酶
哮喘禁用吗啡(抑制呼吸中枢)
急性发作激素使用原则:
能吸入不口服,能口服不静脉。
LABA:
长效β2ICS:
吸入型糖皮质激素SABA:
短效β2
哮喘的基本特征——气道高反应性
重要病理特征——气道重构
本质——气道炎症
判断气流受限最重要的指标——FEV1/FVC<
0.7或FEV1<
80%pred
治疗哮喘最有效的方法——脱离变应原
控制哮喘急性发作首选——β2受体激动剂
最有效——激素
支气管扩张症
肺脓肿
主要病因:
感染和支气管阻塞(慢性支气管炎、麻疹、百日咳后的支气管炎及肺结核)
先天性疾病:
支气管壁的平滑肌、弹力纤维和软骨薄弱缺失,管壁弹性降低
遗传、免疫或解剖缺陷的患者:
囊性纤维化、纤毛运动障碍、严重的α抗胰蛋白酶缺乏
①吸入性肺脓肿(最常见,误吸所致)
②血源性肺脓肿
③继发性肺脓肿:
继发与细菌性肺炎、支气管扩张、囊肿、阻塞、支气管肺癌、肺结核空洞、临近器官感染、阿米巴肝脓肿破溃。
肺内小支气管官腔持久性扩张伴管壁纤维性增厚
铜绿假单胞菌,金黄色葡萄球菌,流感嗜血杆菌,肺炎链球菌,卡他莫拉菌
吸入性:
厌氧菌(90%)、放线菌属
血源性:
金葡菌(最多见)、链球菌、表皮葡萄球菌
继发性:
金葡菌、铜绿假单胞菌、肺炎克雷伯杆菌
肉眼:
病变支气管呈囊状扩张,扩张的支气管腔内可见黏液脓性或血性渗出物,肺切面呈蜂窝状
支气管壁明显增厚,粘膜上皮增生伴鳞化。
粘膜下血管扩张充血,炎性细胞浸润,管壁腺体、平滑肌、弹力纤维和软骨不同程度遭受破坏;
周围间质组织和肺泡的破坏导致纤维化、肺气肿。
肺组织坏死形成的脓腔
肺实质坏死,肺部化脓性感染
淋巴细胞、浆细胞或中性粒细胞
好发部位
左下叶和舌叶支气管,左肺多于右肺
吸入性
单发
右肺
仰卧位
上叶后段或下叶背段
坐位
下叶后基底段
右侧卧位
右上叶前段或后段
血源性
多发
两肺外野
儿童和青年
壮年,男多于女
慢性经过
急性起病
用痰量估计:
轻度<10ml/d中度10~150ml/d重度>150ml/d
干性支气管扩张:
以反复咯血为唯一症状,好发于引流良好的上叶,无异常肺部体征
吸入性肺脓肿、血源性肺脓肿、继发性肺脓肿
脓臭痰,分4层,从上到下依次:
泡沫、脓性黏液、混浊黏液、坏死组织沉积物
脓臭痰,分3层,量多(可达300~500ml/d)
早期无异常,病变重或继发感染:
下胸部、背部固定而持久的局限性粗湿罗音(咳嗽后不消失)偶有哮鸣音
慢性患者:
杵状指
体征与脓肿大小和部位有关
先肺实变体征后空翁音
慢性肺脓肿常伴有杵状指
①慢性咳嗽、咳大量脓痰②反复咯血③同一肺段反复发生肺炎并迁延不愈
高热、咳嗽和咳大量脓臭痰;
咳出后体温降低
1/3病例咯血,血源性肺脓肿极少咯血
可为1.无异常(早期)2.双轨征(柱状扩张典型表现)3.卷发样阴影(囊状扩张典型表现)4.气液平面5.不规则环状透光阴影或呈蜂窝状
高分辨率CT:
双轨征,印戒征
纤维支气管镜(辅助诊断意义)
肺功能测定(价值不大)
为大片浓密模糊浸润影。
浓密的炎性阴影中有空洞、气液平面
慢性肺脓肿脓腔壁增厚,内壁光整或略不规则,可呈多房性
血源性肺脓肿表现为两肺多发性肺脓肿
血常规:
急性肺脓肿白细胞20~30,中性粒90%以上
细菌学检查:
确定致病菌
纤支镜:
辅助,可引流脓腔、冲洗支气管
临床表现体征+HRCT
误吸史+体征+胸片+血常规
痰、血培养对病因诊断有重要价值
胸片(首选)高分辨率CT(确诊首选)
胸腔积液和血培养(确诊病原菌意义重大)
慢性支气管炎、肺脓肿、肺结核、先天性肺囊肿、弥漫性泛细支气管炎
与X线呈空洞的疾病鉴别(空洞性肺结核、肺鳞癌、肺囊肿继发感染、肺炎球菌肺炎)
1.治疗基础病
2.排痰抗感染:
慢性咳脓痰者给予长疗程抗生素
3.咯血:
少量:
口服卡巴克洛、云南白药。
中量:
静脉垂体后叶素或酚妥拉明。
大量:
手术
4.外科治疗:
适应症:
①局限性支气管扩张,内科治疗无效②大出血来自于增生的支气管动脉,内科治疗无效,病变局限者③尽管采取了所有治疗但仍然致残,考虑肺移植。
①抗菌药治疗:
疗程6~8周,直至胸片脓腔和炎症消失,或仅有少量残留纤维化。
②脓腔引流:
每日2~3次,每次10~15分钟。
可用祛痰药雾化吸入以利痰液引流,可经纤支镜冲洗及吸引。
③手术治疗:
1.病程超过3个月,经内科治疗脓腔不缩小,或脓腔过大(>5cm)估计不易闭合者。
2.大咯血经内科治疗无效或危及生命3.伴有支气管胸膜瘘或脓胸经抽吸、引流和冲洗疗效不佳者4.支气管阻塞限制了气道引流,如肺癌
开始时给予:
氨苄西林、阿莫西林、头孢克洛
铜绿假单胞菌:
喹诺酮、第三代头孢
青霉素
耐β内酰胺酶青霉素类、头孢
阿米巴性:
甲硝唑
少数:
肺脓肿、脓胸、脓气胸。
重症患者:
肺动脉高压和慢性肺心病
见就选
痰分四层慢性咳嗽、咳大量脓痰和或反复咯血
痰分三层咳大量脓臭痰后体温下降
中叶综合征:
右肺中叶支气管口有多组淋巴结,炎症时充血肿大可压迫右叶支气管,引起阻塞性肺炎和肺不张,常见于支扩。
引流体位:
病肺在高处。
痰多患者应逐渐排痰,不能尽快排出以免堵塞气道。
支扩最有意义的体征——固定持久的局限性湿罗音
可累及胸膜
咳痰后体温降低
纤支镜冲洗引流后,先周围炎症消失,后脓腔缩小,最后仅存纤维条索影
肺炎链球菌肺炎
肺炎克雷伯杆菌肺炎
军团菌肺炎
铜绿假单胞菌
肺炎支原体肺炎
病毒性肺炎
最常见的社区获得性炎症
不易形成空洞
最易发生大叶性肺炎
少数可发生感染性休克
治愈后不留纤维瘢痕
最重要的发病危险因素:
酗酒
渗出和实变→血管栓塞组织坏死→形成空洞和多发脓肿
胸膜表面纤维蛋白渗出
治愈后遗留纤维增生、残余性小化脓灶、支气管扩张、肺气肿等
产生和释放酶类及细胞毒因子,损伤肺组织
释放多种毒素引起持续性损伤,毒素进入血液引起费外表现
大量纤维素和中性粒渗出伴肺组织和细支气管的坏死
渗出物、坏死组织的计划和间质纤维化
同军团菌肺炎
院内感染、气管插管史
1、间质性肺炎
2、肺泡间质受累、增宽、水肿
3、肺间质炎性细胞浸润(单核、淋巴)
4、肺泡腔变小,一般无渗出物或仅有少量浆液性渗出
严重时渗出形成透明膜,上皮细胞和多核巨细胞内出现病毒包涵体
渗出性炎症(大叶性肺炎)
化脓性炎症(小叶性肺炎)
急性纤维素性化脓性炎症
弥漫性支气管肺炎
间质性肺炎
肺炎链球菌G+
肺炎克雷伯杆菌G-
嗜军团杆菌G-
G-
支原体
甲乙型流感病毒
纤维素渗出为主,不累及支气管
不累及胸膜,纤维素渗出少
累及胸膜
早期肺脓肿
胸膜不受累
受累部位
肺泡,可蔓延致细支气管
细支气管
肺泡和细支气管
病原体存在于纤毛上皮之间,不侵入肺实质
病毒入侵细支气管上皮引起细支气管炎
病变范围
肺大叶
肺小叶
中性粒细胞、巨噬细胞
中性粒为主
单核细胞、淋巴细胞
内源性感染(定植菌分泌物误吸)
呼吸道感染
单侧肺,左肺或右肺下叶
青壮年
老年儿童体弱者
儿童
儿童、青少年
急
亚急性
缓
较急、症状轻
前驱症状
上感史
头痛,全身酸痛,乏力
院内感染,气管插管史
咽痛,头疼,肌肉痛
头痛、全身痛、倦怠
铁锈色痰
砖红色胶东状痰
少量黏痰,或脓痰、血痰
绿色脓痰
少量黏痰
少量白色粘液痰
稽留热
口角鼻周单纯疱疹
体查:
肺实变音,语颤增强,支气管呼吸音,消散期有湿罗音
急性病容,呼吸困难或发绀,可有费实变体征
反复寒战高热
肺部湿罗音或肺实变体征
高热
咽部充血,中耳炎,颈淋巴结肿大
胸部体检与肺部病变程度不相符可无明显体征
严重症状和轻微体征不相符
严重者肺部干湿性啰音
寒战高热,咳嗽咳痰,铁锈色痰
起病急,寒战高热全身衰
高热,肌痛,相对缓脉
期初干咳,发展为脓性或粘液性痰
可有胸痛、呼吸困难、恶心呕吐、水样腹泻和消化道出血
肌肉痛
38°
C左右
咽痛、头痛、肌肉痛、耳痛
阵发性刺激性咳嗽为突出症状
肺外症状:
皮疹、斑丘疹、多行红斑体温正常后仍有咳嗽
发热,头痛,全身酸痛
咳嗽,少痰,或白色粘液痰
外周血:
白细胞↑,中性粒↑核左移
痰涂片
痰培养:
确定病原体
血培养(重症肺炎合并菌血症)
1.肺纹理增粗2.受累肺叶片状阴影(白影)3.实变影4.支气管充气征5.肋膈角变钝6.假空洞征
肺叶或肺段实变、叶间裂弧形下坠、蜂窝状脓肿
病原学确诊
斑片状影或肺段实变,偶有空洞和胸腔积液
诊断的可靠依据
抗体和抗原检测:
1.血清学检测双份血清抗体滴度升高≥4倍,2.尿抗原检测
弥漫性支气管肺炎、早期肺脓肿
冷凝集实验:
阳性:
滴度≥1:
32,若血清支原体IgM抗体≥1:
64或恢复期抗体滴度有4倍增高进一步确诊,IgG阳性提示既往感染
痰标本
多种形态浸润影,肺下野多见,可有少量胸腔积液
肺纹理增多,磨玻璃状阴影,双肺弥漫性结节性浸润。
白细胞计数正常、稍高或偏低
青霉素G
过敏:
佛喹诺酮类、头孢噻肟、头孢曲松
耐药:
万古霉素、替考拉宁、利奈唑胺
氨基糖苷类+2、3代头孢
碳青酶烯类
氨基糖苷类+半合成青霉素
原则:
大剂量、长疗程、联合用药
首选:
大环内酯类(红霉素)
次选:
氟喹诺酮类,四环素类
无效药物:
青霉素、头孢(由于病毒没有细胞壁)
利巴韦林、阿昔洛韦、更昔洛韦、阿糖腺苷
红霉素
重症:
加用利福平
红霉素、罗红霉素、阿奇霉素
利巴韦林
口角单纯疱疹
支气管充气征
叶间裂弧形下坠
蜂窝状脓肿
伴腹泻
肺下叶斑片状阴影
阵发性刺激性呛咳
磨玻璃状阴影
致病力与荚膜对组织的侵袭作用有关
可完全恢复
不易形成空洞,可累及胸膜,不累及支气管,不易出现肺脓肿、脓胸
不能单独使用大环内酯类(红霉素、罗红霉素)耐药性高
会释放毒素引起肺外表现
流感嗜血杆菌:
首选氨苄西林或与氯霉素联用
肠杆菌(大肠杆、产气杆菌):
羧苄西林或帕拉西林与一种氨基糖苷类联用
病毒包涵体为诊断的重要依据
包涵体位置:
细胞核内:
腺病毒、单纯疱疹病毒、巨细胞病毒(嗜碱性)
细胞质内:
呼吸道合胞病毒(嗜酸性)
都有:
麻疹病毒
原发性肺结核
继发性肺结核
最重要最常见:
呼吸道传染(飞沫传播)消化道传染皮肤伤口传染
慢性肉芽肿病,IV型变态反应
结核杆菌(人型、牛型),不分泌外毒素,对细胞免疫对人体造成破坏,抗酸染色鉴别,培养时间为2~8周