妇产学科知识点Word文件下载.docx
《妇产学科知识点Word文件下载.docx》由会员分享,可在线阅读,更多相关《妇产学科知识点Word文件下载.docx(35页珍藏版)》请在冰豆网上搜索。
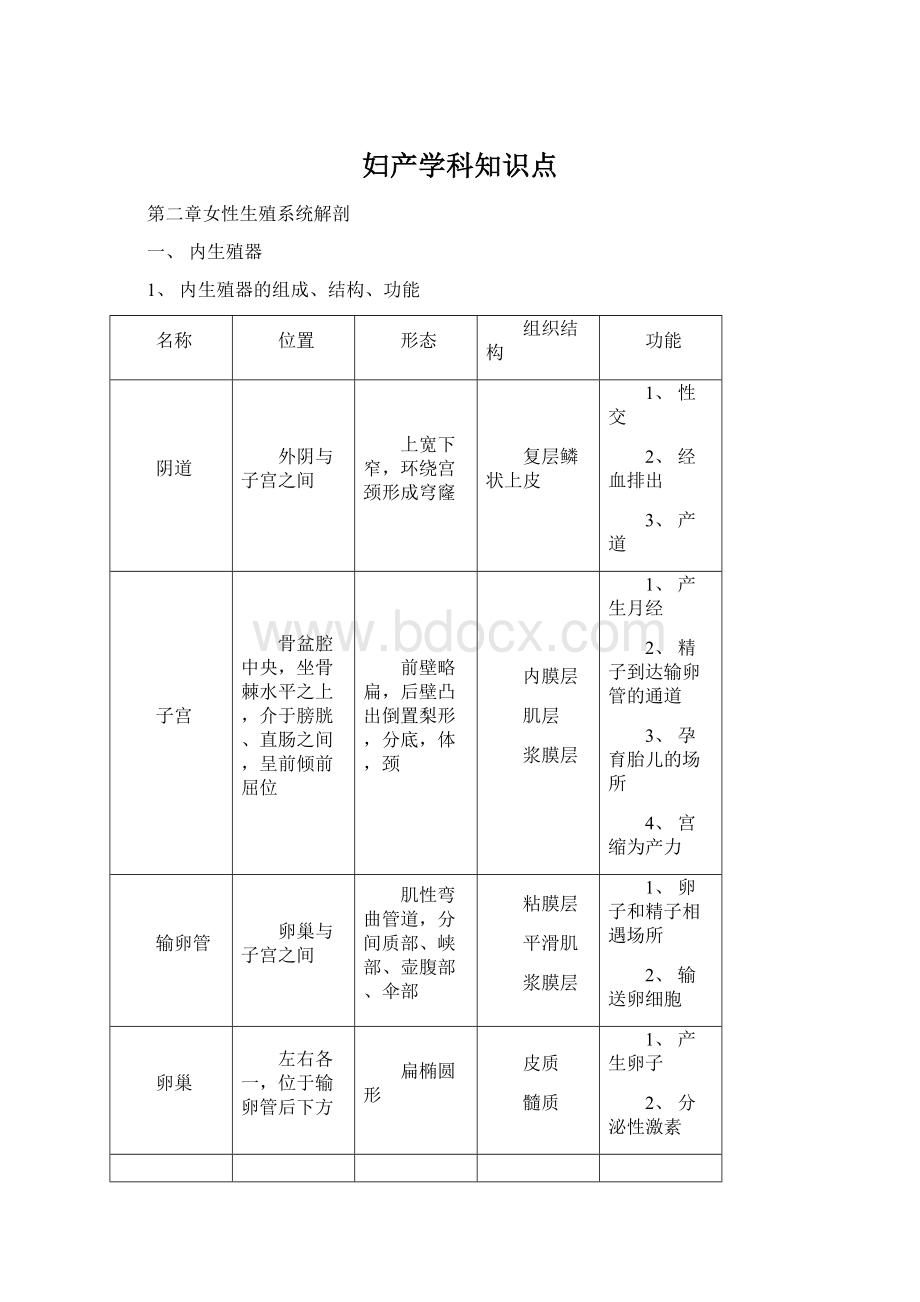
坐骨棘
第4-5骶椎间
前后径11.5cm
横径10cm
出口平面
前三角形:
耻骨联合下缘(顶点)
耻骨降支(两侧)
坐骨结节间径(底边)
后三角形:
骶尾关节(顶点)
骶结节韧带(两侧)
横径9cm
前矢状径6cm
后矢状径9cm
第三章女性生殖系统生理
一、卵巢周期性变化
1、卵泡的发育及成熟
2、排卵
3、黄体形成及萎缩
二、雌孕激素的主要生理作用
器官
雌激素
孕激素
促进卵泡发育
促进子宫发育,增加子宫平滑肌兴奋,使宫颈粘液分泌增多,质稀薄
使子宫内膜由增生期变为分泌期、降低子宫平滑肌兴奋性,抑制宫颈粘液分泌,质粘稠
促使输卵管发育,加强收缩
抑制蠕动
上皮细胞增生、角化、呈弱酸性
上皮细胞脱落,酸性减弱
乳房
促进乳房管增生,抑乳
促进乳腺腺泡发育,抑乳
下丘脑和垂体
正反馈、负反馈
正反馈
其他
促进钠潴留,骨中钙沉积
排卵后体温升高0.3~0.5oC
三、子宫内膜的周期性变化
1、增生期:
第5-14天。
内膜增生,腺体增多伸长,腺腔窄,血管延长。
此期未排卵。
2、分泌期:
第15-28天。
内膜增厚,腺体增长,腺腔增宽,间质疏松。
3、月经期:
第1-4天。
内膜出血,坏死,脱落。
四、月经
1、月经是子宫内膜随卵巢周期性变化发生的周期性脱落及出血。
2、月经周期是指两次月经第一天间隔的天数,一般为28~30天
3、经期是指月经持续的时间,,一般为3~7天。
第四章妊娠生理
妊娠的定义:
胚胎和胎儿在母体内发育成长的过程。
一、受精及受精卵的植入发育和胚胎的形成
二、胎儿附属物的形成及功能
1、胎盘
形成:
由底蜕膜、叶状绒毛膜及羊膜构成。
功能:
物质交换;
防御;
免疫;
合成。
2、胎膜
由平滑绒毛膜,包蜕膜及羊膜构成
防止细菌进入宫腔,避免感染。
3、羊水
早期来源于母体血浆漏出液,中晚期来源于胎儿尿液。
防止羊膜与胎体粘连;
缓冲作用;
保持宫腔恒温、恒压;
分娩中传导压力,润滑产道;
监测胎儿成熟度,性别及某些先天性疾病和遗传病。
4、脐带
羊膜包绕体蒂、卵黄囊、尿囊和部分胚外体腔,后褪化,形成一对脐动脉,一条脐静脉
连接胎儿与母体,进行物质交换。
三、胎儿发育特征
胎头
顶骨2块
颅骨额骨2块
颞骨2块
枕骨1块
失状缝
前卤额缝
(菱形)冠状缝
后卤失状缝
(三角形)人字缝
四、妊娠期母体的主要变化
(一)、生殖系统及乳房的变化
宫体:
增大变软;
位置有不同程度的右旋;
1、子宫从怀孕14周后子宫开始有不规律收缩
峡部:
变长形成子宫下端
宫颈:
腺体增生,分泌旺盛,粘液变稠
2、卵巢:
早期稍增大,一侧可见妊娠黄体,无排卵
3、输卵管:
增长、充血、水肿,内膜可有蜕膜反应。
4、阴道:
粘膜增厚,邹壁增多,血管丰富,充血呈紫蓝色;
伸展性增强;
分泌物增多;
酸度增高。
5、外阴:
色素沉着,会阴肥厚变软,弹性增加。
6、乳房:
逐渐增大,胀痛;
乳头,乳晕着色;
出现蒙氏结节;
妊娠中晚期可挤出少量初乳。
(二)、血液循环系统的变化
1、血容量逐渐增加。
2、血液相对稀释,表现为生理贫血。
3、白细胞增多,主要是中性粒细胞增多。
4、血液粘稠度增加。
5、血沉增快。
6、心排出量增加,心律增快。
7、心脏向左上移位。
8、舒张压轻度偏低。
9、下腔静脉回流受阻,出现下肢及外阴的静脉曲张、水肿或痔。
第五章妊娠诊断
一、妊娠分期
早期妊娠:
妊娠12周以前
中期妊娠:
妊娠第13周~27周末
晚期妊娠:
妊娠第28周以后
二、早期妊娠的诊断
1、临床表现
停经、早孕反应、尿频、乳房变化:
增大、胀痛、乳晕着色,出现蒙氏结节。
妇科检查:
阴道及子宫颈充血变软,呈紫蓝色,黑格征阳性,宫体增大
2、辅助检查
妊娠试验
超声检查
黄体酮试验
基础体温测定
三、中晚期妊娠的诊断
子宫增大
胎动:
妊娠16~20周孕妇自觉胎动,3~5次/小时
胎心:
妊娠18~20周时于孕妇腹壁可听到胎心音,120~160次/分
胎体:
妊娠20周后,经腹壁可触到胎体,24周可区分头、臂、背及肢体
超生检查
胎儿心电图
X线检查,对胎儿有害,多不用。
四、胎势、胎产式、胎先露及胎方位
1、胎势:
胎儿为适应宫腔的形状,所采取的姿势,胎头府屈,颏部贴近胸壁,脊柱略向前弯,四肢屈曲交叉于胸腹前,整个胎体呈椭圆形。
2、胎产式:
胎体纵轴与母体纵轴的关系。
分为纵产式、横产式、斜产式。
3、胎先露:
最先入骨盆入口的胎儿部分。
4、胎方位(胎位):
胎儿先露部的指示点与母体骨盆前、后、左、右、横的关系。
第六章产前检查及妊娠期卫生
一、产前检查时间
妊娠28周前:
1次/4周
妊娠28周后:
1次/2周
妊娠36周后:
1次/周
二、预产期推算:
从末次月经来朝第一天算起月份减3或加9,日数加7(若以农历计算月份相同,日数改为加14)
三、产科检查
1、腹部检查
视诊:
腹形、大小、有无水肿、妊娠纹手术瘢痕
触诊:
四部触诊法
听诊:
胎心音120-160次/分
2、
骨盆测量
骨盆外测量
骨盆内测量
髂棘间径:
25~28cm
粗隆间径:
28~31cm
骶耻外径:
18~20cm
米氏菱形区
出口横径:
8.0~9.5cm
出口后失状径:
9cm
耻骨弓角度:
90o
髂前上棘间径:
23~26cm
骶耻斜径:
12.5~13cm
坐骨棘间径:
10cm以上
3、阴道及肛门检查
第七章正常分娩
第1-2学时决定分娩的因素及其间关系
一、决定分娩的因素及其间关系
节律性
产力子宫收缩力对称性和极性
缩复作用
腹直肌、隔和肛提肌收缩力
骨产道
决定分娩的因素产道子宫下段
软产道子宫颈
阴道、骨盆底、会阴
胎儿
二、分娩机转
以枕左前为例叙述分娩转机
第3-4学时分娩的临床过程及处理
一、临产诊断
规律宫缩,持续30秒以上,间歇5~6分钟左右,并伴有宫颈管消失,宫颈口扩张及胎先露下降,
二、产程分期
第一产程:
规律性宫缩宫颈口开全。
初产妇需12-16小时,经产妇需6-8小时
第二产程:
宫颈口开全胎儿娩出。
初产妇需1-2小时,经产妇需1小时或数分钟。
第三产程:
胎儿娩出胎盘娩出。
约5-15分钟。
不超过30分钟
三、分娩的临床经过与处理
1、第一产程:
规律宫缩
(1)临床经过宫颈口扩张和胎先露下降
破膜
询问病史及检查
一般处理
(2)、观察及处理子宫收缩
严密观察产程血压
胎心
准备接生
2、第二产程:
(1)、临床经过
规律性宫缩先露部压迫直肠产妇不由自主向下屏气胎头拨露胎头着冠娩出
继续观察产程进展
2、处理严密观察胎心
指导产妇屏气
接产保护会阴
新生儿处理
3、第三产程:
1)、临床经过
子宫继续收缩,宫底下降至平脐,胎盘剥离排出。
胎盘剥离方式胎儿面先娩出
母体面先娩出
子宫底升高达脐上,宫体变硬呈球状
阴道有少量出血
胎盘剥离征象露出阴道口处的脐带自行下降延长
在耻骨联合上向下深压子宫下段时,子宫体上升,外露的脐带不回缩
胎盘娩出
检查胎盘及胎膜
2)、处理检查软阴道
预防产后出血
产后观察
第八章正常产褥
一、子宫的复旧和恶露
(一)、子宫的修复
1、子宫体(1、)子宫肌的缩复:
第一天宫底平脐,每天下降1—2cm,产后10—14天降至盆腔,产后6周恢复正常
(2)、子宫内膜再生:
胎盘附着处内膜需6周修复,其余只需3周即修复。
2、子宫颈:
产后7—10天宫颈内口关闭。
(二)、恶露:
产后从阴道排出坏死脱落的蜕膜组织、子宫内血液和粘液称为恶露。
血性恶露:
3—7天
浆液性恶露:
2周
白色恶露:
2—3周
二、乳房的变化:
分娩后2~3天乳房极度膨胀、变硬、局部温度增高,并有少量混浊淡黄色乳汁分泌。
称初乳。
产后2~3天开始分泌白色乳汁。
14天后成为成熟乳汁。
三、会阴护理
1、每日用1:
2000新洁尔灭溶液或高锰酸钾溶液冲洗会阴两次。
2、会阴水肿,用50%硫酸镁溶液湿热敷或红外线灯照射
3、会阴缝线在产后4~5天拆线
第十章妊娠病理
第1~2节流产早产
一、早期、晚期流产的病理
1、早期流产:
胚胎或胎儿先停止发育,而绒毛分泌雌孕激素逐渐减少,蜕膜层逐渐发生退化,螺旋动脉痉挛,形成血栓后蜕膜层坏死出血,造成胚胎的绒毛退化与子宫壁分离,血窦开放而出血,胚胎自着床处分离在宫腔内形成异物,刺激子宫收缩而被排除。
2、晚期流产:
胎盘完全形成,其流产过程与足月分娩相似。
二、流产的分类及鉴别诊断要点
流产类型
病史
妇科检查
辅助检查
出血量
下腹痛
组织物排出
宫口情况
子宫大小
先兆流产
少量
轻或无
无
宫口闭
与孕周相符
阳性
有妊娠征象
难免流产
增多
加剧
宫口扩张
相符或略小
阳性或阴性
有妊娠征象或无妊娠征象
不全流产
少量持续或大量、甚至休克
减轻
部分排出
宫口扩张或宫口有组织物堵塞
小于孕周
阴性或阳性
无妊娠征象
完全流产
少量或已停止
消失
全部排除
接近正常大小
阴性
稽流流产
多次少量
三、流产处理原则
1、先兆流产:
给予保胎,治疗2周症状未改善,或辅助检查提示胚胎已死亡,应终止妊娠。
2、难免流产:
促使胚胎及附属物迅速排出预防感染。
3、不完全流产:
迅速行吸宫术或刮宫术。
4、完全流产:
已确诊,不需特殊处理。
5、稽留流产:
及早排空子宫。
6、习惯性流产:
卧床休息黄体酮治疗
针对病因治疗
7、感染性流产:
1)、出血不多,先给抗生素控制感染
2)、感染未控制并有活动性出血者,静脉给予抗生素,同时钳夹宫腔内感染胚胎及胎盘组织,注射催产素以止血,术后继续应用抗生素,待感染控制再行刮宫术。
第3~4节异位妊娠
一、输卵管妊娠的发展变化
输卵管妊娠流产
1、输卵管妊娠的归转输卵管妊娠破裂
继发性腹腔妊娠
2、子宫的变化:
子宫内膜呈蜕膜变化。
蜕膜流产。
二、临床表现,诊断及鉴别诊断
A.腹痛
B.阴道出血
C.停经史
D.晕厥与休克
E.腹部检查:
下腹有明显压痛及反跳痛,尤其患侧,轻度肌紧张。
出血多时叩诊移动性浊音。
F.妇科检查:
阴道后穹隆饱满,触痛,宫颈有明显举痛,内出血多时子宫可有漂浮感。
2、诊断
临床表现
阴道后穹隆穿刺
辅助检查妊娠试验
超声检查
诊断性刮宫
3、鉴别诊断(见书P66)
流产
A.急性盆腔炎
B.急性阑尾炎
C.黄体破裂
D.卵巢囊肿蒂扭转
第5~6节妊娠晚期出血
一、前置胎盘
1、分类、临床表现及诊断
完全性前置胎盘
a、分类部分性前置胎盘
边缘性前置胎盘
b、临床表现
症状:
妊娠晚期或临产时,发生无痛性反复出血是主要症状
出血过多可有休克现象
体征产科检查:
腹软、无压痛,子宫无收缩,子宫大小与孕周相符,胎位清楚,胎位不正或胎头高浮,胎心音一般正常
C、诊断
阴道检查
辅助检查超声检查
产后检查胎盘及胎膜
2、治疗:
处理原则为制止出血,补偿失血和预防感染。
二、胎盘早期剥离
1、病理及类型
1)病理变化:
主要是底蜕膜层出血。
显性出血
2)类型隐性出血
混合性出血
2、鉴别诊断(见书P72)
3、治疗:
处理原则是一经确诊,及时终止妊娠。
第7~8节妊娠高血压综合征
一、病理生理
1、基本病理变化:
全身小动脉痉挛。
2、各主要脏器的病理生理变化
脑:
脑部血管痉挛致脑组织缺氧、水肿、出血。
心脏;
冠状小动脉痉挛,引起心肌缺血、间质水肿、坏死,外周血管阻力增加使左心负担加重导致左心衰竭。
肝:
肝内小动脉痉挛继而松驰扩张出血,引起肝细胞不同程度出血及坏死,出现黄疸。
肾:
肾内小动脉痉挛、缺氧,肾小球滤过率下降,肾毛细血管壁通透性增加出现水肿、尿蛋白。
胎盘:
出现缺血缺氧,绒毛退行性变,造成胎儿宫内生长迟缓。
二、临床表现
分类
轻度妊高征
血压﹥17、3/12、0KPa(130/90mmHg)或较基础血压升高4、0/2、0KPa(30/15mmHg)亦可伴轻度蛋白尿及水肿
中度妊高征
17、3/12、0KPa(130/90mmHg)﹤血压﹤21、3/14、6KPa(160/110mmHg),蛋白尿(+)或有水肿及轻度自觉征状如头昏等,尿蛋白定量﹥0.5g/24h
重度妊高征
1、先兆子痫:
血压﹥21、3/14、6KPa(160/110mmHg)并持续12小时以上,蛋白尿定量﹥(++)~(+++)水肿明显,尿蛋白定量≥5g/24h。
伴有头痛、眼花等自觉症状,前三者有两项者。
2、子痫:
在妊高征的基础上有抽出或伴有昏迷者。
三、诊断
病史及临床表现
眼底检查
辅助检查血液检查
尿常规检查
肝肾功能检查
其他检查
四、治疗
总目的:
降低母婴死亡率,减少母婴严重并发症。
1、轻度妊高征:
门诊治疗,严密观察病情变化。
2、中度或重度妊高征:
解痉、镇静为主,防止子痫发生,及时终止妊娠。
(1)、解痉药物:
首选硫酸镁,中毒症状是出现呼吸〈16次/分,尿量〈25ml/h,膝反射消失,心率减慢,一旦出现立即停药,并给10%葡萄糖酸钙10ml静脉注射解毒。
(2)、镇静降压药:
地西泮。
3、子痫:
治疗原则为迅速控制抽搐,预防并发症发生,及时终止妊娠。
第9~10节多胎妊娠羊水过多过期妊娠死胎高危妊娠
1、羊水过多:
凡妊娠的任何时期内,羊水超过2000ml者,称羊水过多。
急性羊水过多常发生于20~24周。
2、过期妊娠处理:
原则是确已过期应及早终止妊娠。
第十一章妊娠合并症
1、妊娠期:
妊娠32~34周,血容量增加达高峰,心律加快,心脏移动,加重了心脏负担。
终止妊娠:
不易妊娠者,应于孕12周前行人工流产。
2、妊娠期产前检查
预防心衰
3、早期心力衰竭诊断
1)轻微活动即感胸闷气急。
2)睡眠时感胸闷而憋醒,需坐起或到窗口换气。
3)休息时心律≥110次/分,呼吸≥20次/分
4)咳嗽后肺底仍有罗音
第十二章异常分娩
第1~2节产力异常
一、字宫收缩乏力的病因
1、头盆不称、胎位异常
2、全身性因素:
产妇精神紧张、过多疲劳、体质虚弱等。
3、子宫因素
4、内分泌失调
5、药物影响
二、子宫收缩乏力的临床表现及处理
(一)临床表现
1、潜伏期延长
2、活跃期延长或停滞
3、胎头下降延缓或阻滞
4、第二产程延长及停滞
(二)、处理
1、第一产程:
(1)、协调性子宫收缩乏力
不能从阴道娩出者,剖宫产。
估计可从阴道分娩者,一般处理:
心理护理,鼓励进食,必要时补液。
加强子宫收缩:
温肥皂水灌肠和排空膀胱;
针刺人工破膜;
缩宫素静脉滴注。
(2)、不协调性子宫收缩乏力:
调节恢复成协调性子宫收缩,如宫缩乏力,加强宫缩
2、第二产程:
剖宫产或阴道助产
3、第三产程:
预防产后出血及感染。
第3~4节产道异常胎位异常胎儿发育异常
产道异常分类
入口平面狭窄
1、骨产道异常中骨盆及出口平面狭窄
骨盆三个平面均狭窄
外阴异常
2、软产道异常阴道异常
子宫颈异常
生殖器肿瘤
第十三章分娩期并发症
第1~2节胎膜早破脐带脱垂子宫破裂
一、胎膜早破
1、临床表现:
有不能控制的阴道流液
肛查或阴道检查触不到羊膜囊
酸碱度检查
阴道液涂片检查
B超检查:
宫颈内口和子宫后壁间三角形液性暗区消失
3、处理
(1)、破膜12h以上,抗生素预防感染。
(2)、破膜24h后尚未临产,引产,有产科指征者行刮宫产。
(3)、离预产期远,量少、无感染,应卧床休息,胎高臀部,给镇静剂和抗生素。
二、子宫破裂
1、病理性缩复环:
子宫强直性收缩,子宫下段肌极度拉长变薄,上下段之间出现病理性缩复环,子宫外形呈葫芦状。
2、先兆子宫破裂的确诊依据
腹痛:
剧烈,烦躁不安。
阴道出血:
外出血少量,可出现血尿。
子宫:
可见病理性缩复环子宫下段有压痛
胎位胎心:
胎位尚清楚,胎儿有宫内窘迫,胎心音变快或不规律,甚至消失。
阴道检查:
先露部固定于骨盆入口处
第3~4节产后出血
一、病因
1、子宫收缩乏力:
最常见原因,占总数70%~75%
全身因素:
产妇体力衰竭,过度使用镇静剂、麻醉剂等。
局部因素:
子宫病变。
胎盘滞留:
胎儿娩出后半小时,胎盘尚未娩出者,称胎盘滞留。
胎盘剥离不全
胎盘剥离后滞留
胎盘嵌顿
胎盘粘连
胎盘植入
胎盘残留
3、软产道损伤
4、凝血功能障碍
1、临床表现主要和出血量多少、出血速度,产妇机体反应,全身状况有关。
2、出血休克前表现:
眩晕、打哈欠、口渴、呕吐、烦躁不安等,随之有出冷汗,血压下降等休克表现。
三、预防
1、缩短转运时间是重点。
2、提高基层医务人员素质是关键。
妊娠期:
做好孕期保健,定期孕检。
分娩期:
避免产程延长及精确测量出血量是关键。
产后:
严密观察血压、脉搏、阴道出血及子宫收缩情况。
第5~6节胎儿窘迫新生儿窒息
急性胎儿窘迫的临床表现诊断及治疗
1、临床表现及诊断
胎新率改变
胎粪污染羊水
胎动改变
酸中毒
2、防治
预防:
妊娠合并症积极治疗,左侧卧位休息
吸氧
治疗改变产妇体位
静脉滴注催产素过程,立即停滴,改变体位,吸氧
结束分娩
第十六章妇科病史及检查
第1~2节妇科病史及检查
一、妇科常见症状:
阴道出血、白带增多、腹部肿块,腹痛、闭经、不孕以及于分娩或计划生育手术有关的症状等。
二、双和诊检查的内容、方法
1、方法:
一手戴手套,将示、中两指涂润滑剂后轻轻深入阴道,先了解阴道深度,有无畸形、瘢痕、肿块和宫颈穹窿部情况;
然后将两手指置于宫颈下方,将宫颈向上抬举,同时用另一只手向下按压腹壁,使子宫置于两手之间,上下配合检查。
2、内容:
(1)、检查子宫
(2)、检查子宫附件和子宫旁组织
三、卵巢功能检查
1、宫颈粘液检查
2、基础体温测定
3、阴道脱落细胞学检查
4、子宫内膜检查
第十八章女性生殖器管炎症
第1~2节概述外阴炎及前庭大腺炎阴道炎慢性宫颈炎
一、三种阴道炎的异同点
1、病因
滴虫性阴道炎:
阴道毛滴虫引起
念珠菌性阴道炎:
白色念珠菌引起
老年性阴道炎:
卵巢功能衰退、生殖器萎缩
2、白带特点
稀薄泡沫状,灰黄或黄绿色,有臭味
凝乳块状(或豆渣样)
黄水样或脓性
3、治疗
酸性溶液冲洗后上药或口服,主要用药是灭滴灵
碱性溶液冲洗后上药或口服,用药制霉菌素类
酸性溶液冲洗,小剂量雌激素+抗生素
二、慢性宫颈炎的病理
单纯型
宫颈糜烂颗粒型
乳突型
宫颈肥大
宫颈息肉
宫颈腺体囊肿
慢性子宫颈管炎
三、慢性宫颈炎的临床表现
1、症状:
白带多,呈乳白色粘液样或淡黄色,脓性或带血性。
腰酸及下腹坠痛。
2、体征:
宫颈有不同程度的糜烂、肥大等。
Ⅰ度(轻度)糜烂面小于宫颈面积的1/3
3、糜烂分度Ⅱ度(中度)糜烂面占宫颈面积的1/3~2/3
Ⅲ度(重度)糜烂面占宫颈面积的2/3以上
四、慢性宫颈炎的治疗原则
首先排除宫颈癌,以局部治疗为主。
硝酸银烧灼
药物疗法局部用消炎药:
氯霉素+强的松
中药
宫颈电灼或电熨术
物理疗法冷冻疗法:
液氮
激光疗法
手术治疗:
久治不愈的糜烂或有手术指征
第3节盆腔炎
一慢性盆腔炎的临床表现
全身症状不明显,下腹及腰痛
体征:
子宫后位,活动受限,在子宫一侧或双侧触到呈索条状的输卵管或者是摸到腊肠状囊性肿物或者是片状增厚、压痛。
子宫骶骨韧带变硬,有压痛。
二鉴别诊断:
应与子宫内膜异位症和卵巢肿瘤鉴别。
第十九章女性生殖器官肿瘤
第一节子宫颈癌
E.子宫颈癌病理(镜检)
一、非典型增生
二、原位癌
三、镜下早期浸润癌
四、鳞状上皮浸润癌
五、腺癌
F.子宫颈癌临床表现
阴道出血
排液
疼痛
G.子宫颈癌确诊方法
宫颈刮片细胞学检查
阴道镜和阴道显微镜检查
宫颈管搔刮及多点取活检
宫颈锥形切除术
H.子宫颈癌治疗原则
根据不同的病理结果采取不同措施
一、
非典型增生(重)全子宫切除术
三、镜下早期浸润癌:
子宫广泛切除术
放疗
四、浸润癌手术治疗
手术+放疗+化疗
第2~3节子宫肌瘤子宫内膜癌卵巢肿瘤
一、子宫肌瘤
1、分类