小结.docx
《小结.docx》由会员分享,可在线阅读,更多相关《小结.docx(49页珍藏版)》请在冰豆网上搜索。
小结
免疫学基础
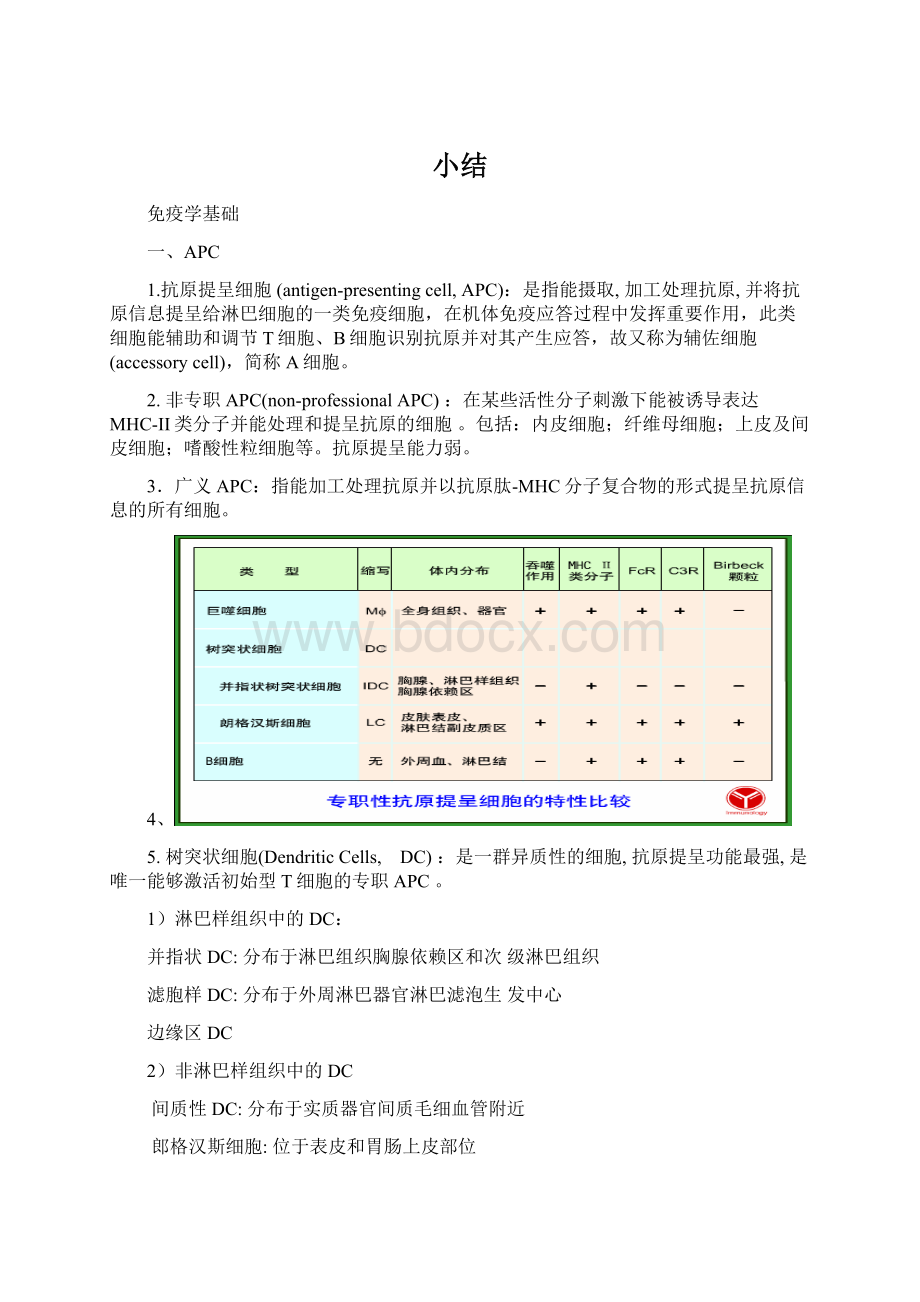
一、APC
1.抗原提呈细胞(antigen-presentingcell,APC):
是指能摄取,加工处理抗原,并将抗原信息提呈给淋巴细胞的一类免疫细胞,在机体免疫应答过程中发挥重要作用,此类细胞能辅助和调节T细胞、B细胞识别抗原并对其产生应答,故又称为辅佐细胞(accessorycell),简称A细胞。
2.非专职APC(non-professionalAPC):
在某些活性分子刺激下能被诱导表达MHC-II类分子并能处理和提呈抗原的细胞。
包括:
内皮细胞;纤维母细胞;上皮及间皮细胞;嗜酸性粒细胞等。
抗原提呈能力弱。
3.广义APC:
指能加工处理抗原并以抗原肽-MHC分子复合物的形式提呈抗原信息的所有细胞。
4、
5.树突状细胞(DendriticCells, DC):
是一群异质性的细胞,抗原提呈功能最强,是唯一能够激活初始型T细胞的专职APC。
1)淋巴样组织中的DC:
并指状DC:
分布于淋巴组织胸腺依赖区和次级淋巴组织
滤胞样DC:
分布于外周淋巴器官淋巴滤泡生发中心
边缘区DC
2)非淋巴样组织中的DC
间质性DC:
分布于实质器官间质毛细血管附近
郎格汉斯细胞:
位于表皮和胃肠上皮部位
3)体液中的DC
输入淋巴液中的DC及外周血中的DC
6.成熟髓样DC功能亚群
DC1亚群:
产生IL-12,诱导TH0向TH1细胞分化
DC2亚群:
产生IL-4,诱导TH0向TH2细胞分化
DC3亚群:
产生IL-10,诱导免疫耐受
7..DC典型特征:
树突状形态、膜表面高表达MHCII类分子和其他共刺激分子、能移行至淋巴器官、可刺激初始型T细胞活化。
8.单核吞噬细胞系统:
组成:
骨髓内的前单核细胞、外周血中的单核细胞、组织内的巨噬细胞。
功能:
吞噬杀伤病原微生物、抗原提呈、调节免疫应答、参与炎症,组织修复及组织再生。
9、B淋巴细胞
抗原提呈:
通过BCR特异性识别,结合并内化抗原,在低浓度可溶性抗原的提呈中起重要作用
参与体液免疫应答
第二节抗原的处理与提呈
1.抗原加工(antigenprocessing):
APC将胞浆内自身产生或摄入胞内的抗原消化降解为一定大小的抗原肽片段,与胞内MHC分子结合成抗原肽-MHC分子复合物,表达在细胞表面的过程。
2、抗原提呈(antigenpresenting):
APC将其表面的抗原肽-MHC分子复合物提呈给T细胞,供TCR识别,诱导T细胞活化的过程。
3、APC加工处理的抗原种类:
外源性抗原(exogenousantigen):
通过吞噬或吞饮等作用被APC从细胞外摄入的抗原,以抗原肽-MHCII类分子复合物形式提呈给CD4+T细胞。
内源性抗原(endogenousantigen):
细胞内合成的抗原,以抗原肽-MHCI类分子复合物形式提呈给CD8+T细胞。
4、外源性抗原的加工处理和提呈(溶酶体或MHCII类途径)
5、内源性抗原的加工处理和提呈(胞质溶胶或MHC-I类途径):
胞浆内的抗原,经酶降解成小的肽片段,与MHC-Ⅰ类分子结合成复合物,然后转送到细胞膜表面,供CD8+T细胞识别的过程。
6、脂类抗原的CD1分子提呈
CD1分子:
非经典MHCI类分子
提呈抗原:
提呈糖脂或脂类抗原供CD1限制性T细胞识别
CD1限制性T细胞:
CD4-CD8-T;TCRγδT细胞,NKT细胞等
CD1抗原提呈意义:
在机体抗微生物感染和对脂类抗原的应答中起重要作用
7、交叉提呈
外源性抗原:
MHC-I类分子途径提呈给CD8+T细胞
内源性抗原:
MHC-II类分子途径提呈CD4+T细胞
二、免疫器官与组织
1.胸腺是T细胞分化成熟的场所。
在胸腺分化成熟的T细胞主要是αβT细胞,此外尚有γδT细胞和NKT细胞。
如果没有特别强调,胸腺T细胞的分化和成熟是专指αβT细胞。
2.TCR基因的重排:
在胸腺细胞增殖分化过程中,TCR基因重排可逐渐形成数目众多的不同克隆胸腺细胞,重排频率越大,识别抗原越精细,特异性越强。
而γδ胸腺(T)细胞和NKT细胞成熟较早,重排频率小,特异性则低。
3.阳性选择与阴性选择
1)阳性选择:
是指发育中的胸腺细胞表达的TCR同自身MHC分子结合,使得能够识别自身MHC分子的胸腺细胞存活继续发育的过程。
通过此选择,保证成熟T细胞对MHC分子-抗原肽复合体发生应答。
阳性选择(positiveselection)决定T细胞对抗原肽应答的MHC限制性。
2)阴性选择:
阴性选择(negativeselection)指T细胞在胸腺内发育过程中表达识别自身抗原的TCR与自身抗原结合后凋亡或无能,即自身反应性T细胞克隆的清除或无反应性的过程。
阴性选择决定T细胞对自身抗原的免疫耐受。
4.外周免疫器官与组织是T细胞和B细胞定居的场所;是免疫应答的发生的部位。
5、粘膜伴随淋巴组织(mucosal-associatedlymphoidtissue,MALT)指存在于呼吸道、肠道和泌尿生殖道粘膜上皮下散在的淋巴组织和一些带有淋巴滤泡的器官化的淋巴组织。
(一)粘膜相关淋巴组织的组成
1.肠伴随淋巴组织(GALT)包括扁桃体、增殖腺、阑尾和派氏集合淋巴结(Peyerpatches)。
2.鼻相关淋巴组织(NALT)。
3.支气管相关淋巴组织(BALT)。
(二)粘膜免疫系统的淋巴细胞
粘膜免疫系统的淋巴细胞包括CD4或CD8TCRαβT细胞、TCRγδT细胞、NKT细胞、CD8ααTCRαβT细胞、B2细胞、B1细胞和M细胞以及DC、Mφ等。
(三)粘膜免疫系统B细胞合成分泌sIgA
sIgA是由粘膜免疫系统B细胞合成分泌的,是适应性免疫应答的产物,是防御黏膜感染的重要抗体。
(四)粘膜免疫系统的生物学功能特性
1.TCRγδ和CD8ααTCRαβT细胞发挥生物学作用不具有MHC限制性。
2.粘膜免疫系统对大多数抗原诱导易产生免疫耐受性。
3.病原体感染引起炎症反应会导致肠道局部适应性免疫应答的产生(TCRαβT细胞和B2细胞的应答)。
三、抗体
1.抗体(antibody,Ab)功能性概念;是由抗原刺激而产生并能与刺激其产生的抗原发生特异性结合的、具有免疫功能的糖蛋白。
抗体主要存在血清中,也存在于如呼吸道粘膜液、小肠粘膜液、唾液以及乳汁等其它体液中。
2.免疫球蛋白(immunoglobulin,Ig)结构性概念:
具有抗体活性或化学结构与抗体分子相似的球蛋白。
3、存在形式:
BCR(膜型)、抗体(分泌型)
4、结构:
5、功能:
主要功能
1.VL和VH是抗原结合的部位(FV区)。
2.CL和CH上具有同种异型的遗传标记。
3.IgG的CH2和IgM的CH3具有补体固有成分C1q的结合点,参与激活补体系统。
4.CH3/CH4具有结合包括单核细胞、巨噬细胞、粒细胞、B细胞、NK细胞等细胞的Fc段受体的功能。
5.IgG的CH2+CH3具有介导IgG通过胎盘的特性。
6、水解片段:
木瓜蛋白酶(Papain)(将重链于近氨基端切断):
Fab段(fragmentofantigen-binding,抗原结合片段)Fab段可以与抗原结合,具有抗体的活性。
Fc段(fragmentcrystalizable,可结晶片段)
Fc段不能与抗原结合,但可执行Ig的其他生物学功能。
胃蛋白酶(Pepsin)(将重链于近羧基端切断)
F(ab′)2:
可结合2个抗原表位。
pFc′:
无生物学活性。
其他成分:
1.连接链(joiningchain,J链):
IgM五聚体,IgA双聚体
2.分泌片(secretorypiece,SP):
SIgA
二、抗体的生物学活性
(一)特异性结合抗原
超变区-表位静电力、氢键、范德华力
中和效应—中和毒素和病毒
与Ag结合—促吞噬细胞吞噬
(二)激活补体系统
Ab(IgM、IgG)+Ag→C1q→补体经典途径
IgG4、IgA和IgE的凝聚物→补体旁路途径
(三)结合Fc受体
(1)介导超敏反应:
Ⅰ型超敏反应;
(2)调理作用(opsonization):
IgG+抗原(颗粒性)
→FcγR(单核、巨噬细胞及中性粒细胞)→促
吞噬细胞吞噬;
(3)ADCC:
IgG+抗原(靶细胞)→FcγR(NK细胞)→杀伤靶细胞。
(四)通过胎盘和粘膜
三、抗体的Fc受体
(一)IgG的FcR分Ⅰ、Ⅱ、Ⅲ型,均属免疫球蛋白超家族成员
FcγRⅠ:
单核细胞、巨噬细胞、中性粒细胞,
IgG(IgG1和IgG3)的高亲合力受体;
FcγRⅡ:
分布广泛,以低亲和力结合免疫复合物和
多聚形式的IgG;
FcγRⅢ:
IgG1、IgG3为低亲和力受体。
巨噬细胞、
NK细胞、嗜酸性粒细胞和中性粒细胞,与单
体或免疫复合物形式的IgG结合,介导NK细
胞的ADCC效应及巨噬细胞的捕获或清除等。
(二)IgE的Fc受体
FcεRⅠ:
结构:
跨膜糖蛋白,属Ig超家族,IgE的高亲和力受体。
分布和功能:
嗜碱性粒细胞和肥大细胞,介导Ⅰ型速
发型超敏反应。
FcεRⅡ(CD23):
结构:
穿膜糖蛋白,低亲和力受体,属C型凝集素家族
成员。
分布:
成熟B细胞、活化巨噬细胞和树突状细胞等。
(三)IgA的Fc受体
FcαR(CD89)为跨膜糖蛋白,属Ig超家族成员。
为中等亲和力受体,主要表达于单核细胞、巨噬细胞、中性粒细胞等,介导吞噬、ADCC以及炎症介质的释放。
(四)IgM受体、IgD
前者主要表达于B细胞,二者共同表达于成熟B细胞。
免疫球蛋白的类转换(classswitch)
8.Ig类转换,又称同种型转换(isotypeswitch):
是指B细胞在受抗原刺激后,首先合成IgM,然后转为合成IgG等其它类别。
机制:
B细胞→活化→基因重排形成V-D-J–Cμ→合成IgM→CD40/CD40L信号及细胞因子作用→Cμ基因被替换→合成具有相同抗原特异性的不同的Ig类和亚类。
9、单克隆抗体(monoclonalantibody,McAb)
1.定义:
由单一克隆B细胞杂交瘤产生的、只识别
抗原分子某一特定抗原决定簇的、具有高度特异性的
抗体。
每种单克隆抗体其类、亚类、型及亲和力完全
相同,具有高度均一性。
2.特点具有高度均一性。
3.杂交瘤细胞
骨髓瘤细胞—无限增殖;
免疫B细胞—合成、分泌特异性抗体
四、适应性免疫细胞―B细胞
1.B细胞受体(Bcellreceptor,BCR)即膜表面免疫球蛋白(mIg),是B细胞特异性识别和结合抗原决定簇的结构。
(1)mIgM
(2)mIgD(3)mIgG、mIgA和mIgE
2.BCR复合体
3\2.Fc受体
(1)组成:
主要为FcγRⅡ-BI分子,含一个ITIM基序。
(2)功能:
FcγRⅡ-B1+IgG抗体(可溶性的)结合,抑制初始B细胞对抗原应答的活化。
4、
二、B细胞的表面分子
(一)B细胞的分化抗原
1.CD5:
表达于未成熟的B1细胞(包括非骨髓来源的B1细胞)表面;可作为B1细胞的重要标志。
2.CD79:
分为两个亚型(CD79a和CD79b),也分
别称作Igα和Igβ分子。
CD79与BCR组成复合体,
传导BCR结合抗原后产生的活化信号。
3、
五、补体
补体的生物学功能
一、MAC介导的细胞裂解作用
补体系统活化→膜攻击复合物→溶解靶细胞(如奈瑟细菌等G阴性菌,异型红细胞等)(旁路途径→MBL途径→经典途径)。
二、补体活化片段介导的生物学作用
1.调理作用:
Ag(颗粒性)-Ab复合物→C3b、C4b、iC3b→结合于吞噬细胞CR→吞噬免疫复合物。
2.免疫复合物清除作用:
Ag-Ab复合物(可溶性)C3b或C4b;与血细胞(如红细胞、血小板)CR结合;吞噬清除。
3.清除凋亡细胞:
生理条件下经常产生凋亡细胞→表面表达多种自身抗原→被某些补体活化片段(C1q、C3b、iC3b等)识别并结合→通过与吞噬细胞表面的相应的受体相互作用而参与对这些细胞的清除。
4、4.炎症介质作用
(1)过敏毒素作用
过敏毒素:
C5a、C3a和C4a
C5a、C3a肥大细胞和嗜碱性粒细胞(C5aR、C3aR)释放活性介质(如组胺、白三烯及前列腺素等)过敏反应性病理变化。
(2)趋化作用
趋化因子C5a、C3a、C4a和C5b67
C5a、C3a吞噬细胞向感染部位聚集炎症反应。
(3)激肽样作用:
C2a、C4a能增强血管的通透性炎性渗出、水肿。
5.免疫调节作用
(1)C3促吞噬细胞作用;
(2)C3b+CR1(B细胞)→促进B增殖分化。
(3)C3b可增强对靶细胞的ADCC作用。
六、细胞因子
细胞因子(cytokine,CK)是一类由细胞产生的、具有多种生物学功能的小分子多肽或糖蛋白
适应性免疫细胞-T淋巴细胞
T淋巴细胞(T细胞)胸腺依赖性淋巴细胞
外周血:
约占淋巴细胞总数的65%~75%
胸导管:
高达95%以上
第一节T细胞表面膜分子及其功能
一、TCR-CD3复合体
TCR:
T细胞抗原受体(T-cellantigenreceptor)T细胞表面特异性识别抗原的结构。
CD3:
传递T细胞活化信号
ζ链:
同质二聚体,帮助活化信号的传导。
1.TCR
(1)分类TCRαβ主要分布于外周血
TCRγδ主要分布于皮肤和粘膜
2.CD3分子
(1)组成γ链(1条)、δ链(1条)、ε链(2条)
均含Ig样功能区和免疫受体酪氨酸激活基序
(immunoreceptortyrosine-basedactivationmotifs,ITAM)。
(2)功能
①参与T细胞发育过程中的TCR的膜表面表达;
②介导TCR与抗原接触后产生的活化信号的传递;
③成熟T细胞表面的表面标志,用于成熟T细胞的检测。
3.ζ链
(1)组成特点
每条ζ链含有三个ITAM序列
胞外区较短(9个氨基酸残基)
胞浆区较长(113氨基酸残基)
(2)功能:
有助TCR-CD3复合体启动的信号的最大转导
二、其它膜分子
1.CD4分子和CD8分子
(1)CD4:
CD4+T细胞约占65%
协同受体
①CD4分子和TCR结合于同一MHC-Ⅱ-抗原肽复合物—CD4分子与MHC-Ⅱ类分子结合,TCR与抗原肽结合;
②CD4分子可提高TCR对MHCⅡ类分子提呈的抗原的敏感性,增强T细胞与抗原提呈细胞(APCs)间的结合;
③促进TCR识别抗原后的TCR-CD3复合物介导的信号转导作用。
(2)CD8:
CD8+T细胞约占35%
CD8分子与MHC-Ⅰ类分子的α3功能区结合,可增加TCRαβ对MHC-Ⅰ类分子递呈的抗原的敏感性;
促进TCR识别抗原后的TCR-CD3复合体介导的信号转导作用。
2.CD2分子又称LFA-2(淋巴细胞功能相关抗原-2)和E受体(绵羊红细胞受体)。
(1)组成:
单一肽链
(2)分布:
成熟T细胞、双阳性胸腺细胞、部分双
阴性胸腺细胞及NK细胞。
活化T细胞
表达水平升高。
(3)配体:
LFA-3(CD58分子)
(4)功能:
介导T细胞与抗原递呈细胞间的粘附作
用,刺激T细胞非特异性活化;介导胸
腺细胞的发育成熟。
3.LFA-1(淋巴细胞功能相关抗原-1)—整合素家族成员
(1)组成:
一条α链(αL),一条β链(β2)
(2)分布:
全部白细胞,活化T细胞增加表达
(3)配体:
ICAM-1(细胞间粘附分子1,CD54)
(4)功能:
介导T细胞的移行;在T细胞同APC或靶细胞间起粘附作用。
4.CD28分子和CTLA-4(cytotoxicTlymphocyte
antigen-4,CD152)
(1)组成:
同质二聚体,每条链含一个IgV样功能区
(两者同)。
(2)配体:
B7分子(两者同)。
(3)分布:
CD28分子—主要表达于人外周T细胞;
CTLA-4分子—表达于活化T细胞。
(4)功能:
CD28分子与表达在APC上的B7分子结合,为识别APC提呈的特异性抗原后的初始T细胞提供协同刺激信号,促使T细胞活化和增殖。
CTLA-4分子同B7分子结合提供抑制信号给化T细胞,阻止T细胞的增殖,限制T细胞分泌IL-2。
5.CD40L(CD40ligand,又称gp39分子)
(1)分布:
活化T细胞表面的糖蛋白。
(2)功能CD40L同APC表面的CD40结合,信号给活化T细胞;活化APC表达B7分子;T细胞表面的CD40L与B细胞表面的CD40相互作用,产生Ig类转换。
6.丝裂原受体如刀豆蛋白A(ConA)受体,植物血凝素(PHA)受体。
有丝分裂原:
指在体外能非特异地刺激初始淋巴细胞发生淋巴母细胞转化、DNA合成增加和产生有丝分裂等变化的物质。
超敏反应(hypersensitivity):
在某些情况下,过度或不适当的免疫应答可引起组织损伤或器官功能紊乱,这种免疫应答通常称超敏反应(hypersensitivity)或称变态反应(allergy)。
第二节Ⅱ型超敏反应
由IgG或IgM类抗体与细胞表面的抗原结合,在补体、吞噬细胞及NK细胞等参与下,引起的以细胞裂解死亡为主的病理损伤。
第三节Ⅲ型超敏反应
概念:
血液循环中的可溶性抗原与相应的抗体(IgG、IgM类)结合形成可溶性的免疫复合物,在一定条件下沉积于毛细血管基底膜,通过激活补体并在血小板、中性粒细胞等其它细胞的参与下,引起以充血水肿,局部坏死和中性粒细胞浸润为主要特征的炎症反应和组织损伤。
第四节Ⅳ型超敏反应
由致敏T细胞再次接触相同抗原24-72小时后发生的,形成以单个核细胞浸润和组织损伤为主要特征的炎症反应。
体液免疫应答
第一节B细胞对抗原的识别和提呈
一、对TI-Ag的识别
1.识别TI1抗原(细菌的脂多糖LPS等)
●高浓度TI1:
与丝裂原受体结合,多克隆激活B细胞
●低浓度TI1:
与BCR结合,激活结合TI1抗原的B细胞
2.识别TI2抗原:
肺炎球菌多糖等
●TI2抗原结构特点:
具有多个重复出现的抗原决定簇,呈线形排列,在体内不易降解。
●活化特点:
与特异性BCR结合BCR交联传入活化信号B细胞活化
二、对TD-Ag的识别与提呈
1.TD-Ag:
蛋白质抗原
2.识别与提呈
(1)B细胞表位与特异性BCR结合
(2)T细胞表位-MHC-II类分子复合物表达于
APC细胞表面TCR识别Th细胞活化辅
助B细胞活化
第二节B细胞激活
一、B细胞活化信号
1.TI抗原刺激B细胞活化——直接作用
2.TD抗原刺激B细胞活化——需两种信号
第一信号(抗原刺激信号)
第二信号(Th细胞信号)Th细胞-B细胞间接触作用
细胞分泌细胞因子
●B细胞介导的免疫应答绝大多数是由TD抗原引起
第四节B细胞的免疫记忆
细胞免疫应答
一、CD4+Th1细胞介导的特异性免疫效应
主要免疫效应功能
1、活化巨噬细胞更有效地破坏细胞内寄生微生物,介导迟发型超敏反应。
2、通过诱导活化B细胞产生调理性抗体,通过调理作用杀伤靶细胞,如肿瘤细胞等。