心血管麻醉参数与心电图.docx
《心血管麻醉参数与心电图.docx》由会员分享,可在线阅读,更多相关《心血管麻醉参数与心电图.docx(12页珍藏版)》请在冰豆网上搜索。
心血管麻醉参数与心电图
心血管麻醉参数与心电图
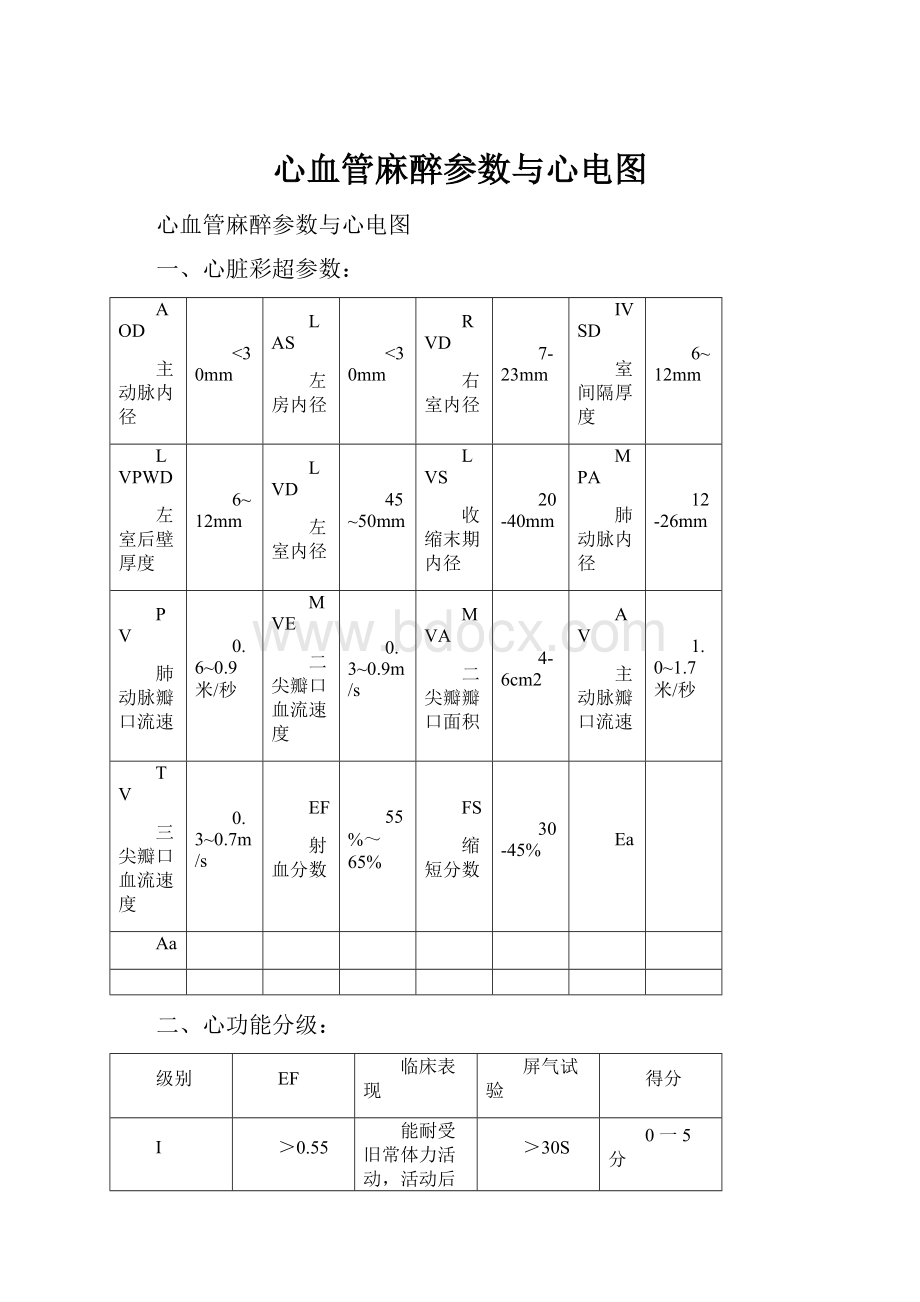
一、心脏彩超参数:
AOD
主动脉内径
<30mm
LAS
左房内径
<30mm
RVD
右室内径
7-23mm
IVSD
室间隔厚度
6~12mm
LVPWD
左室后壁厚度
6~12mm
LVD
左室内径
45~50mm
LVS
收缩末期内径
20-40mm
MPA
肺动脉内径
12-26mm
PV
肺动脉瓣口流速
0.6~0.9米/秒
MVE
二尖瓣口血流速度
0.3~0.9m/s
MVA
二尖瓣瓣口面积
4-6cm2
AV
主动脉瓣口流速
1.0~1.7米/秒
TV
三尖瓣口血流速度
0.3~0.7m/s
EF
射血分数
55%~65%
FS
缩短分数
30-45%
Ea
Aa
二、心功能分级:
级别
EF
临床表现
屏气试验
得分
I
>0.55
能耐受旧常体力活动,活动后无心心功能正常良好慌、气短等不适感
>30S
0 一5 分
II
0.4~0.5
对日常体力活动有一定的不适感,往往自行限制或控制活动量,不能作跑步或用力的工作
20~30S
6~12 分
III
0.3
轻度或一般体力活动后有明显不适,心悸、气促明显,只能胜任极轻微的休力活动或静息
10~20S
12一25 分
IV
0.2
不能耐受任何体力活动,静息时也感气促,不能平卧,有端坐呼吸、心动过速等表现
<10S
≥26 分
非心脏手术的危险性的9 个因素和计分方法。
①病人术前有充血性心衰体征,如奔马律、颈静脉压增高(11 分);
② 6 个月内发生过心肌梗死(10 分);
③室性早搏>5 次/分钟(7 分);
④非窦性心律或房性早搏(7 分);
⑤年龄>70 岁(5 分);
⑥急症手术(4 分)
⑦主动脉籍显著狭窄(3 分);
⑧胸腹腔或主动脉手术(3 分);
⑨全身情况差(3 分):
PO2<30mmHg、PCO2>49mmHg、K+<3mmol/L、HCO3-<20mmol/L、
尿素>7.5mmol/L、肌酐>270umol/L、SGOT异常、慢性肝病等其中一种
第①③④⑨项可通过适当的术前准备而获改善。
III级手术危险大,需充分术前准备;IV级威胁生命。
该方法所包括的危险因家内容虽然有欠完整,例如未包括心绞痛、二尖瓣重度狭窄等,但仍有一定的参考价值。
三、高血压
1.应明确是继发的或是原发的,特别警惕嗜铬细胞瘤2.有无其他脏器受累3.尽可能控制在收缩压<180mmHg,舒张压<110mmHg,术前需系统治疗
四、其他
①心肌梗死<3个月不宜手术。
心肌梗死后30 天内为最高危病人,30 天以后对危险的评估则视病人的疾病表现和运动耐量而定。
如果病人原来心肌梗死的范围较小,心功能未受明显影响,或经溶栓或PTCA治疗后目前心功能较好,手术又属限期,虽未达到一般认为需间隔的时间,应亦可考虑手术。
对急症手术,麻醉处理要注意对心功能的维护、支持,尽可能保持氧供一氧需的平衡。
②不稳定型心绞痛,近期有发作,心电图有明显心肌缺血表现,麻醉的风险增大,围手术期心肌梗死发生率为26% ,应加强术前准备。
对心脏明显扩大或心胸比值>0.7 的病人应视作高危病人,注意对其心功能的维护、支持,因为心脏扩大与死亡率的增加有关。
③左室肥厚与术后死亡率之间无明显关系,但肥厚性心肌病(一般有左室流出道梗阻、心肌缺血)的麻醉危险性却比较大。
④对近期(2 个月内)有充血性心力衰竭以及正处于心力衰竭中的病人,不宜行择期手术;急症手术当属例外,有的急症手术本身即是为了改善病人的心衰而进行的,例如对有心衰的妊娠高血压综合征孕妇施行终止妊娠的手术便属于这种情况。
五、心电图
(1)间隔梗死:
V1、V2导联病理性Q波。
(2)前壁梗死:
V3、V4导联病理性Q波。
(3)侧壁梗死:
V5、V6、Ⅰ、aVL导联病理性Q波。
(4)下壁梗死:
Ⅱ、Ⅲ、aVF导联病理性Q波。
(5)下侧壁梗死:
Ⅱ、Ⅲ、aVF、V5、V6导联病理性Q波。
(6)下间壁梗死:
Ⅱ、Ⅲ、aVF、V1、V2导联病理性Q波。
(7)下后壁梗死:
Ⅱ、Ⅲ、aVF导联病理性Q波,V1、V2呈R或RS型。
(8)正后壁梗死:
V7、V8导联病理性Q波,V1、V2导联呈R或RS型。
(9)高侧壁梗死:
Ⅰ、aVL导联病理性Q波。
五电极系统(监测心肌缺血尤其后壁、房室传导阻滞):
LA、RA、LL、RL、V5
改良三导联系统:
导联
RA
LA
LL
近似普通导联
提示
CS5
右锁骨
V5
地
Ⅰ
前壁心肌缺血
CM5
胸骨柄
V5
地
Ⅰ
ST监测
CB5
右肩胛骨
V5
地
Ⅰ
心肌缺血
心律失常
CC5
右腋前线上
V5
地
Ⅰ
术中监测
V1:
胸骨右缘第四肋间
V5:
左腋前线第五肋间
常用监测导联:
II、V5。
II导联P波最明显,有助于鉴别心律失常,监测右冠状动脉供血的心脏下部,能发现左心室下壁缺血;V5主要监测ST段发现是否心肌缺血,能监测左前降支及回旋支冠状动脉分布区的心肌(左心室大部分),监测前壁和侧壁心肌缺血的折中点。
I导联监测左回旋支动脉。
目前主张CM5导联,此导联同时兼有II和V5监测功能。
呃逆或呼吸使膈肌运动增加,可造成基线不稳,同时影响QRS综合波的高度,尤其是III和aVF导联最明显。
失血可导致QRS综合波振幅降低。
六、ST-T改变
生理性因素:
体位,体温,过度通气,焦虑,食物(葡萄糖),心动过速,神经源性影响,体育锻炼,年龄
药物学因素:
洋地黄,抗心律失常药物和抗精神失常药物
心脏外疾病:
电解质紊乱,脑血管意外,休克,贫血,过敏反应,感染,内分泌失调,急腹症,肺栓塞
心脏疾病:
原发性心肌改变、继发性心肌改变、心包疾病、缺血性心脏病、心电异常
ST段抬:
1、急性心肌梗死ST段弓背向上抬高,且动态演变,同时剧烈胸痛,心肌酶学增高。
2、变异性心绞痛ST段弓背向下抬高,一过性改变,不伴心肌酶学升高。
3、心包炎除avR导联ST段压低外,所有导联ST段均抬高,抬高程度一般<0.5mV,ST凹面向下抬高,其演变较缓慢,不出现病理性Q波。
合并心包摩擦音。
4、病毒性心肌炎ST段可持续性抬高,没有典型的动态演变过程,且有心肌酶学升高,往往要结合年龄和临床症状,有的时候误诊为急性心肌梗死。
5、急性肺梗塞有时右心前区导联和中心前区导联出现ST段抬高,同时QRS波群呈qR(QR)波形、T波倒置、电轴右偏,顺时钟向转位,右束支阻滞等。
6、完全性左束支传导阻滞(CLBBB)ST段抬高见于V1-V4导联,新发生的CLBBB要注意是否是心肌梗死,动态观察心肌酶学变化,如果不高即为以前存在的CLBBB,可合并ST段抬高,无动态演变过程。
7、Brugada综合征V1---V3导联的ST段下斜形抬高,无动态变化过程,同时合并不完全右束支传导阻滞,有晕厥史。
8、早期复极综合征ST段见于心前区导联和(或)下壁导联,同时J波和T波高尖,可有胸憋及胸痛等,运动后ST段可恢复正常。
9、心脏新生物侵心肌上转移性肿瘤或心包肿瘤侵犯心肌组织,造成心肌损伤,引起ECG-ST-T改变。
10左室肥厚高血压所致的心室肥厚和肥厚性心肌病。
11脑血管意外或脑外伤:
心电图上可出现ST段抬高,巨大T波倒置,暂时性改变。
12重度高钾血症。
13主动脉夹层:
A型主动脉夹层时,由于累及升主动脉,右冠脉开口较左冠脉开口高,首先受累的是右冠脉开口,引起下壁导联ST抬高,造成心肌缺血。
ST段压低
1、心肌缺血:
一过性的ST段水平或下斜形降低。
2、心内膜下心肌梗死ST段下降较为显著和普偏。
3、急性肺栓塞:
由于右心负荷过重,下壁和前壁导联ST段同时降低,SIQIIITIII,同时合并DVT、缺氧及呼吸困难,心动过速等。
4、心肌肥厚:
包括左室肥厚和右室肥厚,表现为ST段下降,同时有心室肥厚的其他标准,如电轴右偏或左偏,左室或右室电压增高。
5、洋地黄作用:
ST段下降为鱼钩样改变,并不等于洋地黄中毒。
6、急性心包炎:
也有的表现为ST段降低。
7、低钾血症:
渐进性ST段压低,同时合并T波低平或倒置,明显的U波。
8、高钾血症:
有时高钾血症的患者出现ST段降低。
9、自主神经功能紊乱、内分泌失调:
尤其见于中年女性,下壁导联ST段降低,心得安试验阳性,内分泌失调有关。
10、心肌淀粉样变.
11、预激综合征:
继发ST段下降,T波倒置,同时合并δ波,P-R间期缩短,QJ间期<0.27妙。
T波倒置
1、心肌缺血:
冠状“T”波提示冠脉供血不足,或原来是倒置的T波,胸痛发作时T波变为直立,称为“伪改善”。
2、心肌病:
尤其是肥厚型心肌病,T波深倒置,无动态变化,无胸痛症状。
3、心肌炎:
急性心肌炎时可出现倒置的T波。
4、右束支传导阻滞。
5、低钾血症。
6、幼年型T波:
常见于V1-V3导联或右胸导联,无临川症状。
7、心性“记忆”的T波倒置:
这是一个颇为有趣的问题,当持续的人工心脏起搏结束后或预激综合征导管射频消融术后,窦性节律恢复后的一段较长时间内倒置的T波仍然持续存在。
8、脑血管意外:
常见的是巨大T波倒置。
9、长QT间期综合征。
10、原发性高血压。
T波低平
1、心肌损害:
其必须建立在基础疾病存在的情况下。
2、自主神经功能紊乱.
3、TV1>TV6现象:
有的病例提示心肌缺血,结合年龄及症状来考虑。
六、心律失常
心律失常的意义在于原因及其对血流动力学的形响。
①窦性心律不齐
多见于儿童,一般无临床重要性,窦性心律不齐是由于自主神经对窦房结节奏点的张力强弱不匀所致,迷走神经张力较强时易出现心律不齐,当心律增速时,心律多转为匀齐。
但如见于老年人则可能与冠心病有关,或提示病人可能有冠心病。
②窦性心动过缓
注意有无药物(如β受体阻滞药,强心苷类药)影响。
一般多见于迷走神经张力过高,如无症状,多不需处理。
如为病态窦房结所致,则宜作好应用异丙肾上腺素和心脏起博的准备。
窦性心动过缓时出现室早可在心率增快后消失,不需针对室早进行处理。
有主动脉关闭不全的病人如出现心动过缓则可增加血液返流量而加重心脏负担,宜保持窦性心律于适当水平。
③窦性心动过速
其临床意见决定于病因,如精神紧张、激动、体位改变、体温升高,血容量不足,体力活动、药物影响,心脏病变等,分析引起原因后评估和处理。
对发热、血容量不足,药物和心脏病变引起者,主要应治疗病因,有明确指征时才采用降低心率的措施。
④室上性心动过速
多见于无器质性心脏病,亦可见于器质性心脏病、甲状腺功能亢进和药物毒性反应。
对症状严重或有器质性心脏病或发作频繁者,除病因治疗外,在麻醉前控制其急性发作,控制后定时服药预防其发作。
⑤早搏
一过性或偶发性房早或室早不一定是病理,但如发生40岁以上的病人,尤其是发生和消失与体力活动量有密切关系者,则病人很可能有器质性心脏病,应注意对原发病的治疗,一般不影响麻醉的实施。
室性早搏系频发(>5次/分钟)或呈二联律、三联律或成对出现,或系多源性,或室早提前出现落在前一心搏的T波上(R-on-t)易演变成室性心动过速和室颤,需对其进行治疗,择期手术宜推迟。
⑥陈发性室性心动过速
一般为病理性质,常伴有器质性心脏病。
如发作频繁且药物治疗不佳,手术需有电复律和电除颤准备。
⑦心房颤动
最常见于风心病、冠心病、高心病、肺心病等可致严重心流动力学紊乱,心绞痛、昏厥,体循环栓塞和心悸不适。
如果不宜进行或尚未进行药物复律或电复律治疗,麻醉前宜将心室率控制在80次/分钟左右,至少不宜>100次/分钟。
⑧传导阻滞
A、右束支传导阻碍滞多属良性,一般无心肌病,手术与麻醉可无顾虑。
B、左束支传导阻滞多提示有心肌损害,常见于动脉硬化高血压、冠心病患者,一般不致产生血流动力学紊乱。
C、双分支阻滞包括右束传导阻碍滞合并左前分支或左后分支阻碍滞左束支传导阻碍滞,多为前者。
左前分支较易阻滞,左后分支较粗,有双重血供,如出现阻碍滞多示病变重。
双分支阻滞有可能出现三分支阻碍滞或发展为完全性房室传导阻滞。
对这类病人宜有心脏起搏准备,不宜单纯依靠药物。
D、Ⅰ度房室传导阻带一般不增加麻醉与手术的困难。
E、Ⅱ度房室传导阻滞Ⅰ型(莫氏Ⅰ型)较少出现症状,但HR<50次/分,宜有心脏起搏的准备,Ⅱ度房室传导阻滞(莫氏Ⅱ型)Ⅱ型,几乎属于器质性病变,易引起心流动力学紊乱和阿一斯综合症。
宜有心脏起搏的准备。
F、Ⅲ度房室传导阻带施行手术,应考虑安装起搏器或作心脏起搏的准备。
2、先天性心脏病的术前估计和准备
①房缺、室缺如果心功能Ⅰ、Ⅱ级或无心力衰竭史,一般手术麻醉无特殊。
②房缺、室缺伴肺动脉高压、死亡率高,除急症手术外,一般手术应推迟。
③房缺、室缺并存主动脉缩窄或动脉导管未闲,应先治疗畸形,再择期手术。
④房缺、室缺、伴轻度肺动脉狭窄,不是择期手术的禁忌,但重度术中易发生急性右心衰,禁忌择期手术。
⑤法洛四联症,择期手术危险性极大,禁忌择期。
麻黄属药物易致心律失常,术前至少应停药24小时。
合并有心衰史、心房纤颤或心脏明显扩大者,应以洋地黄类药物治疗,但建议手术当天停药
长期服用B-受体阻滞剂治疗心绞痛、心律失常和高血压者,术前不停药。
避免使用中枢性降压药或酶抑制剂。
窦性心律不齐多见于儿童,一般无临床重要性。
窦性心律不齐是由于自主神经对窦房结节奏点的张力强弱不匀所致.迷走神经张力较强时容易出现窦性心律不齐,当心律增速时,心律多转为匀齐。
但如见于老年人则可能与冠心病有关,或提示病人可能有冠心病。
对窦性心动过缓宜分辨其原因,注意有无药物(如乡肾上腺素受休阻滞药、强心昔类药)的影响。
一般多见于迷走神经张力过高,如无症状,多不需处理。
如为病态窦房结所致,则宜作好应用异丙肾上腺素和心脏起搏的准备。
窦性心动过缓时出现的室性早搏可在心率增快后消失,不需针对室早进行处理。
有主动脉瓣关闭不全的病人。
度严重,则麻醉较困难而风险也增大。
高血压病人的择期性手术一般均应在高血压得到控制后进行。
现认为收缩压升高比舒张压升高危害更大,故更重视对收缩压的控制。
对多年的高血压,不要求很快降至正常,应缓慢平稳降压。