初级护师妇产科护理学精品讲义1401.docx
《初级护师妇产科护理学精品讲义1401.docx》由会员分享,可在线阅读,更多相关《初级护师妇产科护理学精品讲义1401.docx(10页珍藏版)》请在冰豆网上搜索。
初级护师妇产科护理学精品讲义1401
第十四章 月经失调病人的护理
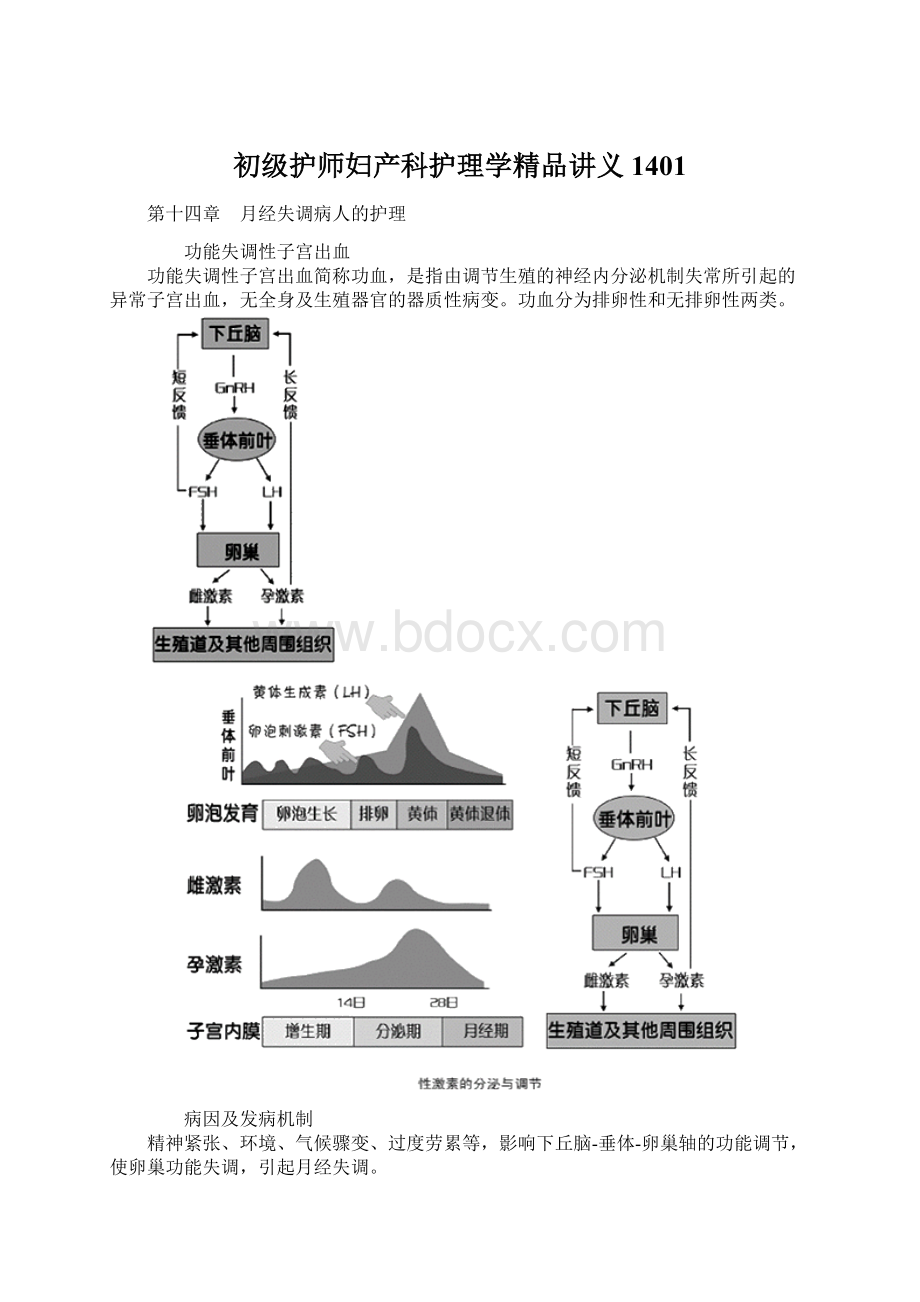
功能失调性子宫出血
功能失调性子宫出血简称功血,是指由调节生殖的神经内分泌机制失常所引起的异常子宫出血,无全身及生殖器官的器质性病变。
功血分为排卵性和无排卵性两类。
病因及发病机制
精神紧张、环境、气候骤变、过度劳累等,影响下丘脑-垂体-卵巢轴的功能调节,使卵巢功能失调,引起月经失调。
营养不良,严重贫血及代谢紊乱也可影响激素的合成、转运和代谢,而导致月经异常。
无排卵性功血
多发生于青春期与绝经过渡期妇女。
青春期下丘脑-垂体-卵巢轴间的调节功能尚未发育成熟,无正常月经周期中血LH高峰形成,导致卵巢不能排卵;
绝经过渡期妇女则因卵巢功能衰退,剩余卵泡对垂体促性腺激素反应低下,不能发育成熟而无排卵。
无排卵性功血发生在雌激素分泌量多,由于缺乏黄体酮对抗,子宫内膜不受限制地增生,却无致密坚固的间质支持,致使此种组织脆弱,易自发破溃出血;内膜中的血管不发生节段性收缩和松弛,子宫内膜不能同步脱落,致使一处修复,另一处又破裂出血;不规则的组织破损和多处血管破裂,又因螺旋小动脉的螺形收缩不力,造成流血时间长、流血量多且不易自止。
排卵性功血多发生于生育年龄妇女。
常见有两种类型:
黄体功能不足与子宫内膜不规则脱落。
分类
病因及发病机制
黄体功能不足
黄体期孕激素分泌不足或黄体过早衰退,导致子宫内膜分泌反应不良。
LH不足使排卵后黄体发育不良,孕激素分泌减少。
子宫内膜不规则脱落
(黄体萎缩不全)
黄体发育良好,但萎缩过程延长导致子宫内膜不规则脱落。
内膜持续受孕激素影响,以致不能如期完整脱落。
临床表现
1.无排卵性功血最常见症状是不规则子宫出血,其特点是:
月经周期紊乱,经期长短不一,出血量时多时少(三乱)。
根据异常子宫出血特点分为
①月经过多:
周期规则,经期大于7日或经量多于80ml;
②经量过多:
周期规则,经期正常,但经量过多;
③子宫不规则过多出血:
周期不规则,经期延长,经量过多;
④子宫不规则出血:
周期不规则,经期可延长而经量不太多。
2.有排卵性功血
分类
临床表现
黄体功能不足
月经周期缩短,不孕或在孕早期流产
子宫内膜不规则脱落
(黄体萎缩不全)
月经周期正常,经期延长,常达9~10日,出血量多。
辅助检查
1.妇科检查生殖器官无器质性病变。
2.基础体温测定是测定排卵简单易行的方法。
将每日清晨醒后静息状态下的基础体温绘成曲线图,利用孕激素的致热作用,即排卵后体温上升0.3~0.5℃。
有排卵者的基础体温曲线呈双相型,无排卵者基础体温始终处于较低水平,呈单相型。
如黄体期短,提示黄体功能不足。
子宫内膜不规则脱落者基础体温呈双相型,但下降缓慢。
3.诊断性刮宫简称诊刮。
通过诊刮达到止血及明确子宫内膜病理诊断的目的。
4.宫腔镜检查可直视病变部位取活检以诊断子宫腔病变。
5.宫颈黏液结晶检查经前出现羊齿植物叶状结晶者提示无排卵。
6.阴道脱落细胞涂片检查可了解有无排卵及雌激素水平。
7.激素测定经前测定血清黄体酮值,若在卵泡期水平为无排卵。
治疗原则
无排卵性功血的青春期及生育期病人以止血、调整周期、促排卵为目的。
绝经过渡期以止血、调整周期、减少经量、防止子宫内膜病变为主。
排卵性功血应以恢复其黄体功能为治愈目标。
对于急性大出血及有子宫内膜癌高危因素的病人采用刮宫术止血。
刮宫是立即有效的止血措施,而且刮出物送检可明确诊断以排除器质性疾病,尤其是妇科肿瘤。
功血病人多伴有贫血,应采用支持疗法。
流血时间长者应给抗生素预防感染。
保证休息,避免过度劳累。
护理措施
1.一般护理
①给予心理支持。
卧床休息。
②鼓励病人多食高蛋白、高维生素及含铁量高的食物。
③做好局部清洁卫生,勤换会阴垫和内裤。
④禁止用未经严格消毒的器械或手套进入阴道做检查或治疗操作。
⑤禁止盆浴,可淋浴或擦浴,禁止性生活。
⑥按医嘱准确用药。
2.大出血病人的护理
①病人绝对卧床休息,取平卧位或仰卧位。
②观察并记录病人的生命体征及意识状态,尤其要准确记录出入液量。
③做好给氧、输液及输血准备。
④配合医师的止血措施,做好手术止血准备,如刮宫术。
⑤严密观察与感染有关的症状体征,监测白细胞计数和分类。
⑥协助生活护理,防止病人因体弱引起外伤。
闭经
闭经分为原发性和继发性两类。
原发性闭经:
年龄超过16岁(有地域性差异),第二性征已发育且无月经来潮者,或年龄超过14岁,第二性征尚未发育,且无月经来潮者。
继发性闭经:
以往曾建立正常月经,但以后因某种病理性原因而月经停止6个月以上者,或按自身原来月经周期计算停经3个周期以上者。
病因及发病机制
原发性闭经较少见,由于遗传或先天发育缺陷引起。
继发性闭经与性腺轴及靶器官有关。
下丘脑性闭经最常见。
1.下丘脑性闭经
常见原因有精神、神经因素引起神经内分泌障碍导致闭经;严重营养不良或长期消耗性疾病;剧烈运动致机体肌肉/脂肪比例增加或总体脂肪减少,因为脂肪是合成甾体激素的原料。
另外运动加剧后GnRH释放受到抑制可引起闭经。
长期应用某些药物如吩噻嗪及其衍生物(奋乃静、氯丙嗪)以及甾体类避孕药,可出现闭经。
2.垂体性闭经
主要病变在垂体。
由于垂体促性腺激素分泌失调或垂体器质性病变,影响了卵巢功能而导致闭经。
常见的原因有垂体肿瘤、席汉综合征、原发性垂体促性腺功能低下等。
3.卵巢性闭经
闭经的原因在卵巢。
由于卵巢分泌激素水平低下,不能引起子宫内膜的周期性变化而致。
常见的原因有先天性卵巢发育不全或缺如、卵巢功能早衰、卵巢功能性肿瘤或多囊卵巢综合征。
4.子宫性闭经
即闭经的原因在子宫。
月经的调节功能正常,第二性征发育也往往正常,但子宫内膜对卵巢激素不能产生正常的反应,从而引起闭经。
常见的原因有子宫发育不全或缺如、因刮宫过度造成子宫内膜损伤或粘连、子宫内膜炎、子宫腔放射性治疗等。
辅助检查
1.子宫功能检查包括诊断性刮宫、子宫输卵管碘油造影、子宫镜检查及药物撤退试验(包括孕激素试验和雌激素试验)。
2.卵巢功能检查包括基础体温测定、阴道脱落细胞检查、子宫颈黏液结晶检查、血甾体激素测定、B超监测及卵巢兴奋试验。
3.垂体功能检查包括血PRL、FSH、LH放射免疫测定、垂体兴奋试验、影像学检查、甲状腺功能及肾上腺功能等检查。
4.染色体核型分析及分带检查。
治疗原则
1.全身治疗。
2.积极治疗诱发闭经的原发疾病。
3.激素治疗。
4.手术治疗:
适用于生殖器畸形、粘连、垂体及生殖器官肿瘤。
护理措施
1.做好心理护理。
2.指导合理用药。
3.讲清各项检查的目的及病人需配合的事项,以免延误检查。
痛经
凡在行经前后或月经期出现下腹痉挛性疼痛、坠胀、腰酸或合并头痛、头晕、乏力、恶心等其他不适,以致影响生活和工作者称为痛经。
病因及发病机制
1.原发性痛经:
主要与月经时子宫内膜合成和释放前列腺素增加有关。
原发性痛经者子宫内膜和月经血中前列腺素F2a和前列腺素E2明显高于正常妇女。
前列腺素具有刺激子宫平滑肌收缩,使子宫张力增加和过度痉挛的作用,从而导致痛经。
另外子宫平滑肌不协调收缩,造成子宫供血不足,当子宫压力超过平均动脉压即可引起子宫缺血,结果刺激子宫自主神经疼痛纤维而发生痛经。
无排卵性子宫内膜因无黄体酮刺激,前列腺素浓度很低,一般不发生痛经。
2.精神神经因素:
精神紧张、恐惧、焦虑、过度敏感、寒冷刺激、经期剧烈运动以及生化代谢产物均可通过中枢神经系统刺激盆腔疼痛纤维。
临床表现
下腹疼痛是痛经的主要症状。
疼痛最早出现于经前12小时,月经第1日最剧烈,常呈阵发性痉挛性疼痛,持续时间长短不一,多于2~3日后缓解。
严重者疼痛可放射到外阴、肛门、腰骶部、大腿内侧。
伴有恶心、呕吐、腹痛、腹泻、头晕、乏力等症状,甚至可有四肢厥冷、面色苍白、出冷汗等。
原发性痛经常见于青少年期,多在月经初潮的1~2年内发病。
该病妇科检查时无异常发现。
治疗原则
避免精神刺激或过度疲劳。
对症治疗。
一般给镇痛、镇静、解痉类药物。
口服避孕药抑制子宫内膜生长,减少月经血中前列腺素含量,缓解疼痛;
前列腺素合成酶抑制剂以减少前列腺素的释放,减轻疼痛,如布洛芬。
护理措施
1.提供心理支持。
2.症状严重者按医嘱给予镇痛药、镇静药。
3.避孕药物治疗适用于要求避孕的痛经妇女。
4.腹部热敷和进食热的饮料有助于缓解疼痛。
5.健康教育。
围绝经期综合征
围绝经期指从接近绝经出现与绝经有关的内分泌学、生物学和临床特征起至绝经1年内的期间,即绝经过渡期至绝经后1年。
绝经指月经完全停止1年以上。
病因及发病机制
1.内分泌因素
围绝经期最早的变化是卵巢功能衰退,然后为下丘脑和垂体的功能退化。
卵巢功能衰退致雌激素水平下降,孕激素水平相对不足或缺乏,反馈性的FSH水平增高。
加快了卵泡发育速度,导致卵泡期缩短,卵泡数目逐渐减少直至耗竭,卵巢分泌激素继续下降,使正常的下丘脑-垂体-卵巢轴之间平衡失调。
影响了自主神经中枢及其支配下的各脏器功能,从而出现一系列性激素减少所致的症状。
当卵巢切除或放疗损伤卵巢后,由于雌激素突然急剧下降所造成症状更为明显。
2.神经递质血β-内啡肽及其自身抗体含量绝经后明显降低,引起神经内分泌调节功能紊乱。
神经递质5-羟色胺水平异常,其与情绪变化密切相关。
3.遗传因素、个体人格特征、神经类型,均与围绝经期综合征的发病及症状严重程度有关。
围绝经期综合征病人大多数神经类型不稳定,或有神经压抑及精神上受过较强烈刺激的病史。
临床表现
1.月经紊乱是常见症状。
可表现为:
①月经频发;②月经稀发;③不规则子宫出血;④闭经。
2.血管舒缩症状表现为潮热,夜间或应激状态易促发。
3.心血管疾病绝经后妇女易发生动脉粥样硬化、心肌梗死、高血压和脑出血。
4.泌尿生殖道症状表现为泌尿生殖道萎缩症状。
常有尿失禁,排尿困难,反复发作的尿路感染,阴道发干,性交困难,反复发作的阴道炎。
5.骨质疏松围绝经期过程中约25%的妇女有骨质疏松症,其发生与雌激素下降有关。
可能引起骨骼压缩使体格变小,严重者导致骨折。
6.精神、神经症状表现为忧郁、多疑、激动易怒、情绪低落,不能自我控制。
同时还出现注意力不集中,记忆力减退,行动迟缓、失眠等。
治疗原则
1.重视精神心理治疗,对情绪不稳定者适当选用镇静剂、谷维素、更年安等。
2.雌激素替代治疗适用于预防及控制围绝经期的各种症状及相关的骨质疏松和心血管疾病等。
3.为预防骨质疏松,可补充钙剂、维生素D、降钙素等。
治疗方案:
根据患者具体情况个体化治疗,选用最小有效剂量。
1)单一雌激素治疗:
适用于已行子宫切除术的妇女。
2)雌、孕激素联合治疗:
适用于有子宫患者。
3)经阴道给药主要用于治疗下泌尿生殖道局部的低雌激素症状。
4)乳房胀痛、水肿、色素沉着以外,还可有增加子宫内膜癌的危险性。
护理措施
1.心理护理使病人理解围绝经期是一个正常的心理阶段。
2.指导正确用药护士要让病人了解激素治疗的用药目的、剂量、用药方法及可能出现的不良反应。
3.提供饮食指导