传染病表格总汇总.docx
《传染病表格总汇总.docx》由会员分享,可在线阅读,更多相关《传染病表格总汇总.docx(35页珍藏版)》请在冰豆网上搜索。
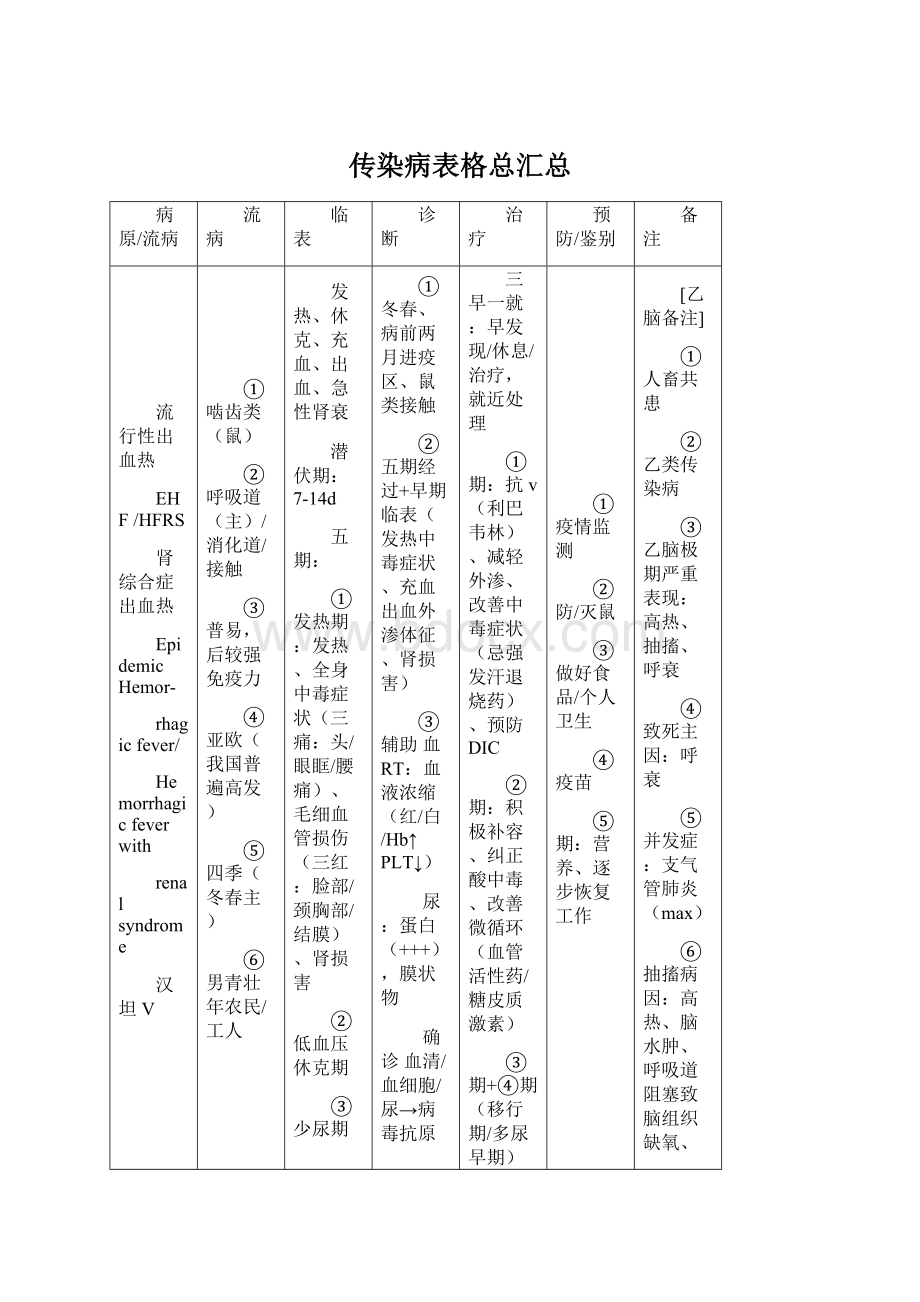
传染病表格总汇总
病原/流病
流病
临表
诊断
治疗
预防/鉴别
备注
流行性出血热
EHF/HFRS
肾综合症出血热
EpidemicHemor-
rhagicfever/
Hemorrhagicfeverwith
renalsyndrome
汉坦V
①啮齿类(鼠)
②呼吸道(主)/消化道/接触
③普易,后较强免疫力
④亚欧(我国普遍高发)
⑤四季(冬春主)
⑥男青壮年农民/工人
发热、休克、充血、出血、急性肾衰
潜伏期:
7-14d
五期:
①发热期:
发热、全身中毒症状(三痛:
头/眼眶/腰痛)、毛细血管损伤(三红:
脸部/颈胸部/结膜)、肾损害
②低血压休克期
③少尿期
④多尿期
⑤恢复期
①冬春、病前两月进疫区、鼠类接触
②五期经过+早期临表(发热中毒症状、充血出血外渗体征、肾损害)
③辅助血RT:
血液浓缩(红/白/Hb↑PLT↓)
尿:
蛋白(+++),膜状物
确诊血清/血细胞/尿→病毒抗原
血清→IgM抗体
IgG双份血清效价↑4倍以上
早期/非典型患者诊断RT-PCR→RNA
三早一就:
早发现/休息/治疗,就近处理
①期:
抗v(利巴韦林)、减轻外渗、改善中毒症状(忌强发汗退烧药)、预防DIC
②期:
积极补容、纠正酸中毒、改善微循环(血管活性药/糖皮质激素)
③期+④期(移行期/多尿早期):
稳定内环境、促进利尿、导泻、透析
④期(多尿晚期):
维持水电平衡、防治继发感染
①疫情监测
②防/灭鼠
③做好食品/个人卫生
④疫苗
⑤期:
营养、逐步恢复工作
[乙脑备注]
①人畜共患
②乙类传染病
③乙脑极期严重表现:
高热、抽搐、呼衰
④致死主因:
呼衰
⑤并发症:
支气管肺炎(max)
⑥抽搐病因:
高热、脑水肿、呼吸道阻塞致脑组织缺氧、脑实质病变
⑦猪是主要传染源的原因:
猪感染率高,感染后血中病毒数量多,病毒血症期长,而人的病毒血症仅5天,且血中病毒数量较少。
⑧脑膜刺激征:
克氏征、布氏征、颈项强直
流行性乙型脑炎(乙脑)
日本乙型脑炎
EpidemicencephalitisB
乙脑V
①猪(主)
②蚊媒传播(三带喙库蚊)
③普易,多隐性感染,后较强免疫力
④亚洲(我国普遍)
⑤夏秋季(7/8/9月)
⑥10岁以下儿童
高热、意识障碍、抽出、病理反射、脑膜刺激征,重者常有后遗症
潜伏期:
10-14d
四期:
①初期
②极期:
脑实质受损表现→高热、意识障碍、抽搐、呼衰(中枢性主)、其他神经系统症状(脑膜刺激征)、循环衰竭(少)
③恢复期
④后遗症期:
6月后所存在的症状
分型:
轻、中(普通)、重、极重(爆发)
①夏秋季(7/8/9月),10岁↓儿童
②突然起病,脑实质病变(高热、头痛、呕吐、意识障碍、抽搐、病理反射阳性),脑膜刺激征较轻
③辅助血RT:
白/NE↑
脑脊液:
无菌性脑膜炎改变(非化脓性、无色透明、压力↑、白C轻↑)
早期诊断→特异性IgM抗体
回顾性诊断→补体结合抗体(IgG抗体)
流行病学调查→血凝抑制抗体
病毒分离、RT-PCR→RNA
及时处理,把好三关←抢救关键
①一般治疗:
吸痰、拍背、翻身
②对症治疗:
把好“三关”
高热:
物降主、药物辅、亚冬眠
抽搐:
去除病因、镇静止痉
呼衰
③肾上腺皮质激素治疗
④抗菌治疗
⑤恢复期及后遗症治疗
[鉴别]
①中毒性菌痢
②化脓性脑膜炎(流脑)
③结核性脑膜炎
④脑型疟疾
⑤其它病毒性脑炎(HCV)、肠道V、腮腺炎V
[预防]
①控制传染源:
饲养卫生/人畜分开/仔猪疫苗
②防/灭蚊③疫苗
流行性脑脊髓膜炎(流脑)
Epidemiccerebrospinalmeningitis(meningococcalmeningitis)
脑膜炎奈瑟菌/双球菌
Neisseriameningitidis,Nm
①带菌者(主)、患者
②呼吸道传播、飞沫传播(2米以内)密切接触(2岁↓)
③普易,多隐性感染,后持久免疫力
④冬春季(3/4月)
周期性:
通常3-5年一次小流行,8-10年一次大流行
流行期间A群主
非流行期间B/C群主
⑤世界性分布,我国A群主
⑥5岁↓(尤6月-2岁)
突发高热、剧烈头痛、皮肤黏膜瘀点、脑膜刺激征,严重者出现感染性休克、脑实质损害,危及生命
潜伏期:
2-3d
四型:
①普通型(90%↑):
四期
前驱期(上呼吸道感染期,1-2d):
多无
败血症期(1-2d):
高热、毒血症症状、瘀点/斑(皮肤、结膜、软腭粘膜)、重者紫黑色坏死/大疱
脑膜炎期(2-5d):
与败血症期症状同时出现(高热、毒血症症状)、CNS症状(剧烈头痛、频繁喷射状呕吐、脑膜刺激征)、重者(谵妄、神志障碍、抽搐)
恢复期:
1-3周痊愈
②暴发型(三型):
起病急骤、病势凶险、儿童多见
a休克型(华-佛综合征):
中毒症状重,皮疹融合、坏死,循环衰竭(突出特征),脑膜刺激征不明显
b脑膜脑炎型:
脑实质损害、脑水肿、脑疝(重者)、呼衰
①冬春季,儿童
②突发高热、剧烈头痛、频繁呕吐、皮肤黏膜瘀点/瘀斑、脑膜刺激征
③辅助血RT:
白C、NE↑↑
确诊细菌学→涂片(瘀点斑、脑脊液)
细菌培养(血、脑脊液)
脑脊液:
化脓性(浑浊),压力↑
免疫学检测:
特异性抗原/抗体
RIA法测脑脊液β2微球蛋白→早期诊断、鉴别诊断、病情检测、预后判断
p.s.患者迅速出现脑实质损害/感染性休克→提示爆发型
c混合型
③轻型
④慢性败血症型(罕见):
成人,发热、皮疹、关节炎
普通型:
①一般治疗:
隔离、护理、对症
②病原治疗:
尽早足量,青霉素G(氯霉素、头孢菌素、磺胺嘧啶)
③对症治疗:
降温、降颅压
暴发型:
①休克型:
及早应用抗生素
治疗休克
酌情使用激素
治疗DIC
②脑膜炎型:
尽早使用抗生素
减轻脑水肿,防止脑疝
激素
呼衰治疗
[鉴别]
①其他化脓性脑膜炎/结核性脑膜炎:
细菌学证实
②流行性乙型脑炎:
夏秋季,脑实质损伤为主的临表,脑脊液呈浆液性,特异性IgM抗体
③败血症休克型与其他细菌引起的败血症及感染性休克:
后者可有原发灶,无季节性,血培养致病菌
[预防]
①管理传染源:
早期发现病人,密切接触者观察7天
②切断传播途径:
保持室内通风
③提高人群免疫力:
疫苗、药物(复方磺胺甲口恶唑)
①本病在小儿化脓性脑膜炎发病率居首位
②华-佛综合症:
Waterhouse-Friderichsen’sSyndrome
疟疾
Malaria
疟原虫(4种):
间日疟、三日疟、卵形疟、恶性疟
①患者、带虫者
②叮咬(主,雌性按蚊)
输血、母婴(极少)
③普易,后免疫力不强,可再感染
④地域性明显
我国主要:
间日疟
云南海南:
间日/恶性疟
⑤温带:
夏秋季
反复发作的间歇性寒战、高热、继之大汗后缓解
潜伏期:
间日/卵形疟13-15d,三日疟24-30d,恶性疟7-12d
1.典型:
突发性寒战、高热、大量出汗,贫血、脾大(反复发作造成大量红C破坏)
寒战发热期(2-6h)→大汗期(1-2h)→间歇期(间日/卵形疟48h、三日疟72h,恶性疟36-48h无规律)
2.脑型疟(恶性疟的严重临床类型、间日疟偶见)
临表:
剧烈头痛、发热、意识障碍、肾损害→昏迷、死亡
3.输血后疟疾、母婴传播的疟疾:
不复发
①疫区、蚊虫叮咬、近期输血史
②典型临表:
间歇发作性寒战、高热、大汗,贫血、脾大
特殊表现:
脑型疟疾→发作数次后神志不清、抽搐、昏迷
溶血尿毒综合征→贫血、黄疸、肾衰
脑型疟:
典表+神志不清、抽搐、昏迷
③辅助血RT:
多次发作后,红C/Hb↓
确诊血/骨髓涂片:
疟原虫
血斑点杂交、荧光染色、PCR
①抗疟原虫治疗:
氯喹→杀虫
伯氨喹→抗复发青蒿素→耐氯喹者
②对症治疗:
纠正低血糖、补液等
p.s.黑热尿(溶血尿毒综合征):
急性血管内溶血。
急性起病,寒战,高热,腰痛,酱油样尿(血红蛋白尿),黄疸,贫血,严重者可发生急性肾功能衰竭。
[鉴别]败血症、伤寒、钩体病、泌尿系感染、脑炎
[预防]
控制传染源:
口服乙胺嘧啶联合伯氨喹→根治
提高人群免疫力:
预防用药(氯喹)
切断传播途径:
灭蚊防蚊
①再燃(recrudescence):
由血液中残存的疟原虫引起,多见于病愈后1-4周,可多次出现。
复发(relapse):
由寄生于肝细胞内的迟发型子孢子引起,只见于间日/卵形疟,多见于病愈后3-6个月。
②病解:
溶血、脏器微血管阻塞损害
细菌性痢疾
(菌痢)
Bacillarydysentery
痢疾杆菌(志贺菌属)分四群:
A痢疾志贺菌
B福氏志贺菌
C鲍氏志贺菌
D宋内志贺菌
①患者、带菌者
②消化道传播(手、苍蝇、食物、水)
③普遍易感,可反复感染
④夏秋季
⑤温带、亚热带(我国)
⑥学龄前儿童、青壮年(20-40岁)
腹痛、腹泻、里急后重、黏液脓血便,可伴发热、全身毒血症症状,严重可出现感染性休克、中毒性脑病。
潜伏期:
1-2d
分型:
1.急性菌痢(3型←按毒血症、肠道症状轻重)
①普通型(典型←A型):
急起畏寒高热,腹痛腹泻(稀水样→脓血便),里急后重,伴头痛、乏力、食欲减退,日便10-20次↑,肠鸣音亢进,左下腹压痛,1-2周自限,少迁延慢性。
②轻型(非典型←D型):
急性腹泻,日10次↓,2-7d,余无/微(对比典型)。
③中毒性菌痢(3型←A型):
2-7岁儿童,起病急骤、病势凶险。
临表:
突发高热、严重毒血症、休克、中毒性脑病,局部肠道症状轻→24h后腹泻、痢疾样便。
休克型(周围循环衰竭型):
感染性休克→面色苍白、皮肤花斑、肢端厥冷及紫绀。
较常见。
脑型(呼吸衰竭型):
严重脑症状→颅内高压、意识障碍、呼吸衰竭、脑疝等。
病死率高。
混合型:
具有以上两型之表现,病死率最高。
2.慢性菌痢(←B型):
急性菌痢病程超过2个月未愈
急性发作型、慢性迁延型、慢性隐匿型
①夏秋季,不洁饮食/病人接触史
②急性菌痢:
发热、腹痛、腹泻、里急后重、黏液脓血便、左下腹明显压痛
慢性菌痢:
急性菌痢史,病程>2月
中毒性菌痢:
儿童,高热、惊厥、意识障碍、腹泻
③诊断直肠拭子/盐水灌肠→便镜检→多数白/脓C、红C
确诊粪便培养→痢疾杆菌
[治疗]
1.急性菌痢:
一般、对症、抗菌治疗
2.中毒性菌痢:
综合急救、早期治疗
①抗菌:
静脉给药,喹诺酮类/第三代头孢菌素
②休克型:
扩容纠酸、改善微循环(山莨菪碱)、强心升压(西地兰/多巴胺)
③脑型:
脱水、止痉、防呼衰
④对症:
降温、镇静
3.慢性菌痢:
综合治疗
[预防]
①管理传染源:
彻底隔离
②切断传播途径:
三管一灭(管理饮水/饮食/粪便,灭苍蝇)
③保护易感人群:
口服痢疾活菌苗
[鉴别]
1.急性菌痢
①阿米巴痢疾
②其他细菌性肠道感染:
空肠弯曲菌肠炎、大肠埃希菌感染←便培养
③细菌性食物中毒:
潜伏期短,时间集中,进食被污染海产品史,集体发病,腹痛显着,腹泻、呕吐,黄水便(脓血便/里急后重少),病程短(1-4d),便培养/呕吐物/可疑食物分离到同一种病菌(确诊)
④急性肠套叠:
小儿,腹痛啼哭数小时后血黏液便,镜检红C主
⑤急性坏死性出血性小肠炎:
青少年,发热、腹痛、腹泻、血便、毒血症重、短期出现休克,全腹压痛、严重腹胀,便培养无菌
2.中毒性菌痢
①乙脑-脑型中毒性菌痢
②中毒性休克(金葡/G-杆菌败血症引起):
有原发灶,血培养阳性,后期X线见血源性金葡菌肺炎
3.慢性菌痢:
直肠癌/结肠癌、血吸虫病、非特异性溃疡性结肠炎
①病变主要在乙状结肠、直肠
②并发症:
志贺菌败血症、关节炎
后遗症:
脑型→耳聋、失语
③肠粘膜病理特点
急性菌痢:
弥漫性纤维蛋白渗出性炎症,浅表溃疡
慢性菌痢:
肠粘膜水肿、增厚、充血,溃疡形成-修复→凹陷性疤痕,肠腺黏膜囊肿,肠息肉
伤寒
Typhoidfever
伤寒杆菌/沙门菌S.typhi
↓
病理基础:
全身单核-巨噬细胞系统增生性反应,以回肠末段集合淋巴结和孤立滤泡病变为重
①患者(2-4w传染性max)
带菌者(暂时性/慢性)
②粪-口(消化道,主)
密切接触传播
③普易,后持久免疫力,伤寒/副伤寒无交叉免疫
④夏秋季
⑤全世界(热带/亚热带)
⑥儿童、青少年
持续发热、表情淡漠、相对缓脉、腹痛、玫瑰疹、肝脾肿大、白C减少等,有时出现肠出血、肠穿孔等严重并发症。
潜伏期:
7-14d(区别于败血症)
典型(4期,病程4-5w):
↓
初期(1w):
起病缓慢,发热(首发症状),畏寒,无寒战,体温阶梯样↑
极期(2-3w):
伤寒特征性临表
①持续发热(稽留热/弛张热,>2周)
②神经系统中毒症状:
表情淡漠、呆滞、反应迟钝、耳鸣、听力下降,严重(谵妄、颈项强直、昏迷),儿童(抽搐)
③相对缓脉/重脉
④消化系统症状:
右下腹/弥漫性隐痛,便秘主,腹泻少
⑤肝脾肿大
⑥玫瑰疹:
7-14d出现,淡红色充血性稍隆起,2-4mm,压之褪色,10个↓,胸腹、肩背部,2-4d暗淡消失,可分批出现。
⑦可出现肠穿孔、肠出血(←常见并发症)
缓解期(4w)
恢复期(5w)
不典型(4型):
轻型、暴发型、迁延型、逍遥型
特殊:
小儿伤寒、老年伤寒、再燃、复发
①当地伤寒疫情,既往伤寒菌苗接种否,伤寒病史,近期病人接触史,夏秋季
②持续发热>1周;
伴全身中毒症状(表情淡漠、食欲不振、腹胀);
胃肠症状(腹痛、腹泻/便秘);
相对缓脉;玫瑰疹;肝脾肿大;
*并发肠穿孔/肠出血。
③确诊骨髓培养(适用于已用抗菌药)
血培养(病程1-2w)
便/尿培养(病程3-4w)
辅助肥达反应→阳性
血RT→白C↓、淋巴%↑、嗜酸↓/消失
[并发症]
①肠出血
②肠穿孔
③中毒性肝炎
④中毒性心肌炎
⑤支气管炎、肺炎
⑥溶血尿毒综合症
⑦急性胆囊炎
①一般治疗
消毒隔离→体温正常后15d,每隔5d送便培养,连续2次阳性方解除隔离
休息、护理
饮食→流食/无渣半流食,少量多餐,退热2周恢复正常饮食(否则易诱发肠出血、穿孔)
②对症治疗
降温:
物降主,药降(阿司匹林)慎
便秘:
低压灌肠,禁高压灌肠/泻剂
腹胀:
禁促肠蠕动药(新斯的明)
腹泻:
低糖低脂食物,禁鸦片酊
肾上腺皮质激素:
仅严重毒血症状(谵妄、昏迷、休克)
③病原治疗
成人→第三代喹诺酮类(沙星类)
儿童/孕妇→第三代头孢菌素
[鉴别]
①病毒性上呼吸道炎
②细菌性痢疾
③疟疾
④G-杆菌败血症
⑤血行播散性结核病
⑥恶性组织细胞病
⑦流行性斑疹伤寒
[预防]
①控制传染源
②切断传播途径(主)
③疫苗(伤寒、副伤寒甲/乙三联菌苗)
①复发:
伤寒症状消失、退热后1-3周,临床症状再现,血培养再次阳性。
②再燃:
病程2-3周后,体温出现波动下降但尚未正常,又再度上升,持续5-7天后热退。
③肥达反应
④伤寒发病机制与临床联系
⑤抗原:
鞭毛抗原(H)
菌体抗原(O)
Vi抗原
副伤寒
Paratyphoidfever
[病原]
副伤寒甲/乙/丙杆菌
S.paratyphiA/B/C
[流病]
①患者、带菌者
②消化道潜伏期8-10d
[临表]副伤寒甲、乙
①胃肠炎症状:
腹痛、腹泻、呕吐
②发热:
弛张热
③皮疹:
较伤寒多、大、色深
④中毒症状:
轻,肠道病变轻,少肠出血/穿孔
⑤死亡率低
[临表]副伤寒丙(三型):
急性起病,热型不规则,热程2-3w
①败血症型:
并发肺部感染、骨/关节化脓性病变
②伤寒型
③急性胃肠炎型
[治疗]与伤寒同
副伤寒丙:
脓肿形成→手术排脓+抗菌素
传染性非典型肺炎infection
atypicalpneumonia/
严重急性呼吸综合症(SARS)
Severeacute
repiratotysyndrome
SARS冠状病毒
SARS-CoV
①患者
②短距离飞沫(主,2m)
接触传播(接触患者呼吸道分泌物/消化道排泄物/体液)
实验室传播
③普易,后较持久免疫力
④明显的家庭和医院聚集现象
⑤青壮年主,患者家庭成员/医务人员高危
起病急,发热、头痛、肌肉酸痛、乏力、干咳少痰、腹泻等。
部分伴有肺炎,病情进展迅速,易造成ARDS、呼吸衰竭。
潜伏期:
3-6d自限性疾病
典型:
①起病急
②发热(首发):
高热畏寒、弛张热/不规则热,热程1-2w
③全身中毒症状:
伴头痛、肌肉酸痛、全身乏力,部分腹泻(稀便/水样便)
④呼吸系统症状:
初期干咳少痰、偶血丝,无上呼吸道卡他症状(鼻塞、流涕);进展期频繁咳嗽、白色粘痰、气促、呼吸困难
⑤肺部体征:
不明显,部分少许干/湿啰音或肺实变体征。
偶少量胸腔积液体征(局部叩浊/呼吸音减低)
三期:
早期、进展期、恢复期
临床类型:
无症状、轻度上呼吸道感染、严重的肺炎
[并发症]①肺部继发感染②肺间质改变
③纵隔气肿/皮下气肿/气胸④胸膜病变
⑤心肌病变⑥骨质缺血性改变
[诊断依据]
①发病前2w内与SARS病人接触史/疫区;属受传染的群体发病者之一;有明确传染他人的证据
②起病急,首发症状发热>38℃(弛张/不规则/稽留热),糖皮质激素可干扰热型,偶畏寒;伴头痛、关节/肌肉酸痛、乏力、腹泻,无上呼吸道卡他症状;干咳少痰偶血丝,可胸闷,严重气促/呼吸窘迫;肺部体征不明显,少湿罗音/肺实变体征
③辅助
血RT:
白C↓,淋巴C数↓(非%,尤CD4+),部分PLT↓
生化:
ALT(谷丙)↑、LDH↑
血气:
SvO2(血氧)↓
确诊(三者之一)
a.IFA/ELISA→
血清SARS-CoV抗体转阳(急性期阴性→恢复期阳性)/
抗体滴度4倍以上增高(恢复期比急性期)
b.组织培养→分离出SARS-CoVer
c.RT-PCR→SARS-CoVRNA(+)(重复一次方确诊)
患病21天内,上三种(-)不能排除,需21天后再行标本抗体检测以确定是否为SARS感染。
④胸片/CT:
斑片状膜玻璃密度影,部分进展迅速,短期大片融合;多叶/双侧改变,吸收消散慢;阴影与体征可不一致
[治疗原则]
①早发现、早隔离、早诊断、早治疗
②病人应严格隔离于传染病医院病房内
③病房和房间内通风良好
[治疗]
无特效药,对症治疗为主
[预防]
①控制传染源:
疫情报告、隔离治疗、密切接触者医学观察
②切断传播途径:
社区综合预防、保持个人卫生、严格隔离病人
③保护易感人群:
无疫苗、医务人员个人防护
[鉴别]
1.上感、流感
2.细菌性/真菌性肺炎
3.AIDS合并肺部感染
4.军团病、肺结核、流行性出血热、肺部肿瘤、非感染性间质性疾病、肺水肿、肺不张、肺栓塞、肺嗜酸性粒细胞浸润症、肺血管炎等
①乙类传染病,按甲类执行
②定义:
指由SARS冠状病毒(SARS-CoV)引起的,主要通过近距离空气飞沫和密切接触传播的呼吸道传染病。
在家庭和医院有显着的聚集现象。
③潜伏期传染性无/低
④SARS-CoV对人体组织具有泛嗜性,主致肺、免疫系统损伤。
⑤IFA:
间接荧光抗体试验
[其他类型诊断标准]
①临床诊断:
流病+症状+胸片+排除其他疾病(无实验室)
②疑似:
a.无流病→进一步流病追访+病原学检查
b.无胸片→动态复查胸片/CT
①医学隔离观察:
2周内与患者/疑似接触史,无临表→隔离观察2周
②重症SARS(任意一项)
a.呼吸困难,呼吸频率≥30次/min且伴有下列情况之一
a-1胸片显示多叶病变(或)病灶总面积占双肺总面积1/3↑
a-2病情进展,48h内病灶面积↑超50%(且)占双肺总面积的1/4↑
b.出现明显的低氧血症,氧合指数低于300mmHg(39.9kPa)
c.出现休克或多器官功能障碍综合征(MODS)
登革热(断骨热)
Denguefever
登革V
Denguevirus
①患者、隐形感染者
(病前6-18h→病后3d)
②叮咬:
白纹/埃及伊蚊
③普易,后同型巩固免疫力(各型间无交叉免疫,与乙脑交叉免疫)
④热带、亚热带
我国:
广东/西、海南、港澳台
⑤夏秋雨季
海南3-12月
广东5-11月
⑥新流行→成人
常年流行区→儿童
城市→农村
突起发热,全身肌肉/骨/关节痛,极度疲乏,皮疹,淋巴结肿大,白C↓
潜伏期:
3-15d
三型:
典型、轻型、重型
典型
①发热:
急起高热畏寒,24h达40℃,5-7d后骤退正常。
部分双峰/马鞍热。
伴头痛、眼球后痛、骨/肌肉/关节痛、极度乏力,可有胃肠道症状(恶心/呕吐/腹痛/腹泻/便秘),脉搏(早期加速→后期相对缓脉),早期颜面潮红、结膜充血、浅表淋巴结肿大
②皮疹:
病程3-6d出现,痒、不脱屑,同时有两种以上皮疹,全身
③出血(少)
④轻度肝肿大,偶黄疸(更少)
轻型:
发热较低,全身疼痛较轻,皮疹稀少,无出血倾向,病程1~4天。
似流感,流行期病例多,易被忽视。
①夏秋雨季,广州以南,大量高热病例
②起病急、高热、全身疼痛、明显乏力、皮疹、出血、淋巴结肿大、束臂试验阳性
③辅助血RT:
白C↓,*PLT↓
*尿RT:
蛋白、红C
*生化:
ALT轻↑
确诊单份血清补体试验CF:
滴度>1:
32
红细胞凝集抑制试验HI:
滴度>1:
1280
中和抗体试验:
双份血清抗体滴度恢复期比急性期升高>4倍
ELISA→IgM抗体(早期诊断)
病毒分离
RT-PCR→RNA(早期诊断、血清型鉴定)
重型:
早期临表似典型登革热,发热3-5d后病情突然加重。
脑膜脑炎/消化道大出血/出血性休克。
死于中枢性呼衰/出血性休克。
[治疗原则]无特殊药物,主支持、对症
一般:
防蚊隔离至完全退热,卧床休息、流质/软食
对症:
物降、补水(水电平衡)、止血、防治脑水肿
[鉴别]
1.轻型流感
2.麻疹
3.猩红热
4.流行性出血热
5.钩端螺旋体病
[预防]
①控制传染源:
疫情监测、早发现、早诊断、及时隔离
②切断传播途径(根本):
防蚊、灭蚊
③无疫苗
①并发症:
急性血管内溶血
②病机:
似伤寒,两次病毒血症
病解:
肝/肾/心/脑退行性变
③四个血清型
麻疹
Measles/
Rubeola
麻疹V
Measlesvirus
①患者(唯一)
(发病前2d→出疹后5d)
②飞沫传播(主)
密切接触
③普易,后持久免疫力
④冬春季
⑤6月-5岁儿童
发热、咳嗽、流涕、眼结膜炎、科氏斑(Koplikspots,口腔麻疹黏膜斑)、皮肤斑丘疹
潜伏期:
6-21d(10±),经主/被动免疫3-4周
典型(三期):
病程9-12d
前驱期:
①发热(38-39℃)、不适、全身症状
②眼部症状:
结膜充血、畏光、流泪、眼分泌物增多
③上呼吸道卡他症状:
鼻塞、流涕、喷嚏、咳嗽,日渐加重
④口腔内出现科氏斑(见备注)
出疹期:
①皮疹
时间:
多在第4d,少数于第2-7d出疹
顺序:
耳后、发际
↓昼夜间
前额、面、颈
↓次日←(2-3d播及全身)
胸、腹、背、四肢
↓三日
手掌、足底
特点:
初→圆形玫瑰色斑丘疹,疹间皮肤正常,皮疹加压退色。
第四天→皮疹出透,可融合呈卵圆形或不规则形,或呈深红棕色或暗红棕色,少数呈出血性皮疹。
[诊断]
①当地麻疹流