等级医院评审有关制度病历书写重点要求.docx
《等级医院评审有关制度病历书写重点要求.docx》由会员分享,可在线阅读,更多相关《等级医院评审有关制度病历书写重点要求.docx(17页珍藏版)》请在冰豆网上搜索。
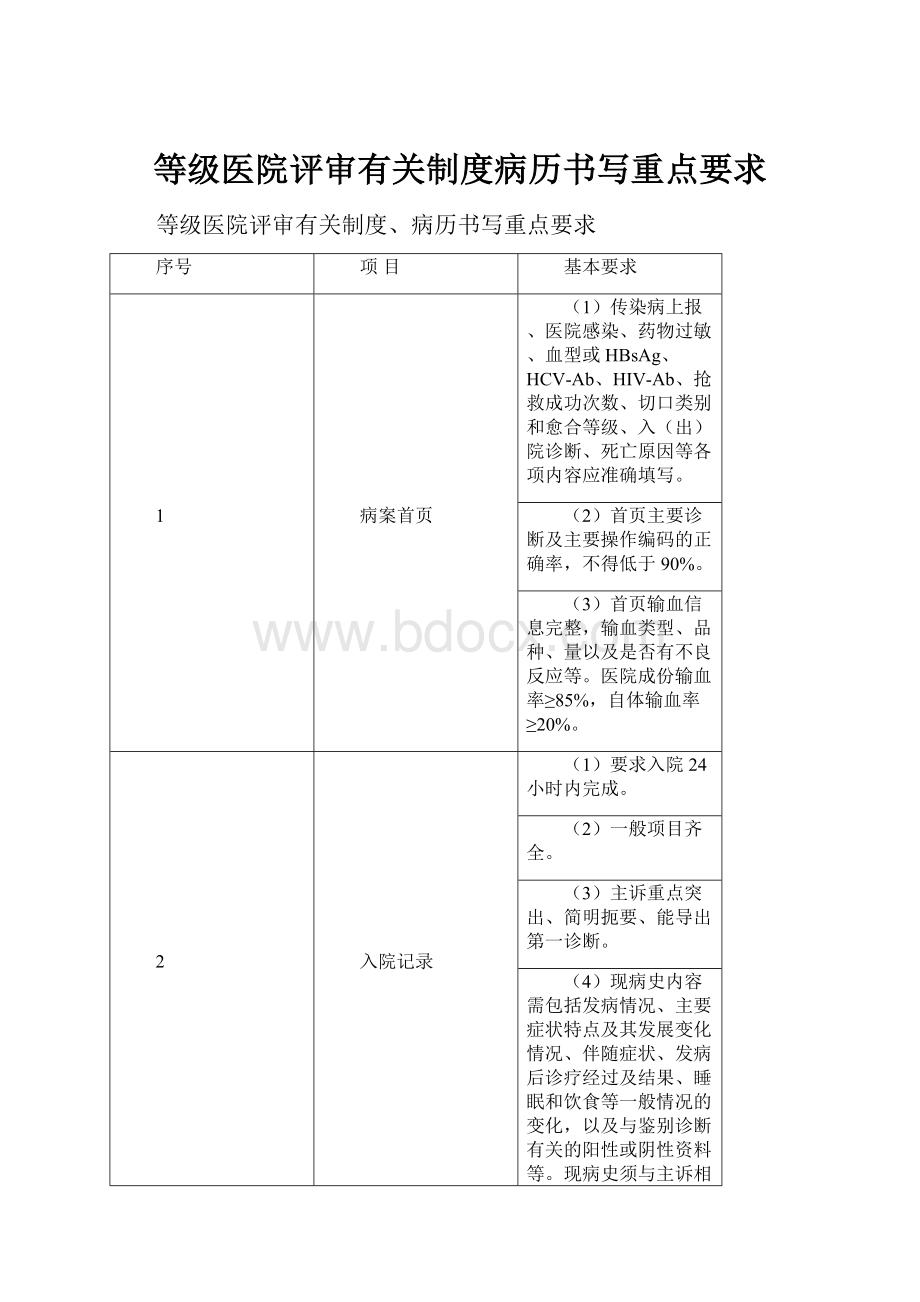
等级医院评审有关制度病历书写重点要求
等级医院评审有关制度、病历书写重点要求
序号
项目
基本要求
1
病案首页
(1)传染病上报、医院感染、药物过敏、血型或HBsAg、HCV-Ab、HIV-Ab、抢救成功次数、切口类别和愈合等级、入(出)院诊断、死亡原因等各项内容应准确填写。
(2)首页主要诊断及主要操作编码的正确率,不得低于90%。
(3)首页输血信息完整,输血类型、品种、量以及是否有不良反应等。
医院成份输血率≥85%,自体输血率≥20%。
2
入院记录
(1)要求入院24小时内完成。
(2)一般项目齐全。
(3)主诉重点突出、简明扼要、能导出第一诊断。
(4)现病史内容需包括发病情况、主要症状特点及其发展变化情况、伴随症状、发病后诊疗经过及结果、睡眠和饮食等一般情况的变化,以及与鉴别诊断有关的阳性或阴性资料等。
现病史须与主诉相关、相符;要求重点突出、层次分明、概念明确、运用医学术语准确。
主诉与现病史发病时间应一致。
(5)体格检查按系统循序进行书写,项目齐全,需要专科检查的病历有专科情况。
(6)辅助检查应分类按检查时间顺序记录检查结果,如系在其他医疗机构所做检查,应当注明该医院名称及检查日期。
(7)入院初诊与首程诊断应一致,入院确诊与术后诊断、出院诊断应一致。
3
病程记录
(1)首次病程记录应当在患者入院8小时内完成。
首次病程记录的内容包括病例特点、拟诊讨论(诊断依据及鉴别诊断)、诊疗计划等。
3
病程记录
(2)日常病程记录对病危患者应当根据病情变化随时书写病程记录,每天至少1次,记录时间应当具体到分钟。
对病重患者,至少2天记录1次病程记录。
对病情稳定的患者,至少3天记录1次病程记录。
(3)主治医师首次查房记录应当于患者入院48小时内完成。
内容包括查房医师的姓名、专业技术职务、补充的病史和体征、诊断依据与鉴别诊断的分析及诊疗计划等。
(4)主治医师日常查房记录一周两次,内容包括查房医师的姓名、专业技术职务、对病情的分析和诊疗意见等。
(5)住院伤病员有具体、可行的诊疗计划或方案,包括检查、药物治疗、手术/介入治疗等,经具有高级专业技术职务的医师审核后记入病历。
落实三级医师查房制度,伤病员诊疗活动由主治医师以上人员主持与负责。
(6)科主任或具有副主任医师以上专业技术职务任职资格医师首次查房记录应当于患者入院72小时内完成。
内容包括查房医师的姓名、专业技术职务、补充的病史和体征、分析讨论等。
(7)伤病员诊疗活动在科主任领导下完成,科主任查房和上级医生查房记录应体现对诊疗方案评价的把关作用。
(8)对诊断困难、疗效不确切的病例应于入院2周内进行疑难病例讨论。
疑难病例讨论记录内容包括讨论日期、主持人、参加人员姓名及专业技术职务、具体讨论意见及主持人小结意见等。
3
病程记录
(9)疑难病例主任医师查房意见需包括“两点”,即症状、体征、实验室检查结果在鉴别诊断中的意义;明确诊断的途径、措施和方法。
(10)交(接)班记录:
交班记录应当在交班前由交班医师书写完成;接班记录应当由接班医师于接班后24小时内完成。
交(接)班记录的内容包括入院日期、交班或接班日期、患者姓名、性别、年龄、主诉、入院情况、入院诊断、诊疗经过、目前情况、目前诊断、交班注意事项或接班诊疗计划、医师签名等。
(11)转科记录包括转出记录和转入记录。
转出记录由转出科室医师在患者转出科室前书写完成(紧急情况除外);转入记录由转入科室医师于患者转入后24小时内完成。
转科记录内容包括入院日期、转出或转入日期,转出、转入科室,患者姓名、性别、年龄、主诉、入院情况、入院诊断、诊疗经过、目前情况、目前诊断、转科目的及注意事项、转入本科后的问诊、体检及重要检查结果、转入后的诊断、转入诊疗计划、医师签名等。
(12)阶段小结的内容包括入院日期、小结日期,患者姓名、性别、年龄、主诉、入院情况、入院诊断、诊疗经过、目前情况、目前诊断、诊疗计划、医师签名等。
交(接)班记录、转科记录可以代替阶段小结。
(13)抢救记录内容包括病情变化情况、抢救时间及措施、参加抢救的医务人员姓名及专业技术职称等。
记录抢救时间应当具体到分钟。
(因抢救急危患者,未能及时书写病历的,有关医务人员应当在抢救结束后6小时内据实补记,并加以注明。
)
3
病程记录
(14)有创诊疗操作记录内容包括操作名称、操作时间、操作步骤、结果及患者一般情况,记录过程是否顺利、有无不良反应,术后注意事项及是否向患者说明,操作医师签名。
(应当在操作完成后即刻书写。
)
(15)介入诊疗病历中应注明介入方案、适应症和禁忌症以及知情同意书告知、签署情况。
(16)会诊记录(含会诊意见)内容包括申请会诊记录和会诊意见记录。
申请会诊记录应当简要载明患者病情及诊疗情况、申请会诊的理由和目的,申请会诊医师签名等。
会诊记录内容包括会诊意见、会诊医师所在的科别或者医疗机构名称、会诊时间及会诊医师签名等。
申请会诊医师应在病程记录中记录会诊意见执行情况。
(会诊记录应另页书写。
)
有关会诊意见的执行情况应记录在病程中。
(17)恶性肿瘤病员应经内科、外科、肿瘤科、放疗科等相关科室联合会诊后确定收治科室和诊疗方案。
化疗方案确定应有药剂师参加讨论。
(18)医师遵循会诊制度,科间普通会诊在48小时内完成,急会诊10分钟到位。
要有资质人员参加会诊。
(19)重症医学科伤病员病情治疗紧急需要时,其他专科医师应随时提供会诊与专科诊疗。
(20)临床科室住院伤病员的康复治疗由康复医师会诊,并与临床医师共同商定治疗方案,记录在病案,有医嘱。
3
病程记录
(21)危重、大手术伤病员病历中应有营养会诊记录、评估记录及营养支持方案。
(22)死亡病例讨论记录内容包括讨论日期、主持人及参加人员姓名、专业技术职务、具体讨论意见(重点记录诊断意见、死亡原因分析、抢救措施意见、经验教训及本病国内外诊治进展)及主持人小结意见、记录者的签名等。
(应在患者死亡一周内,由科主任或具有副主任医师以上专业技术职务资格的医师主持。
)
(23)危重病例须有副主任以上职称医师查房记录,【告病危后需连续3天,第1天主任(副)医师查房要求反映出当前主要矛盾;解决主要矛盾的途径、措施、方法。
如以后病情无特殊变化,后二次主任(副)医师查房可无需反映以上“两点”。
】
(24)使用贵重药物、大型检查(CT、MRI、DSA、核素检查等)须写明指征。
(25)病程记录中须体现抗生素合理使用的相关内容。
(26)预防性抗菌药的选择规范,原则上应选择一、二代头孢类药物,超范围选用时在病历中有说明理由。
(27)抗菌药物使用符合安全、有效、经济的原则,适应症明确,预防使用抗菌药物规范,合理用药合格率>95%。
(28)植入体内的人工材料条形码粘贴在病历中。
(29)输血患者须记录输血指征、输血品种(如全血、红细胞悬液、白细胞、血小板、冷沉淀等)、输血量及输血过程有无反应。
(30)输血指征符合率≥90%,有输血前指征和输血效果的评估,包括自体输血。
3
病程记录
(31)患者入院不足24小时出院(死亡)的,须按要求书写24小时内出入院(死亡)记录。
(32)自动出院须有患者/受委托人签字或医师记录说明,拒绝签字须在病程记录中反映。
(33)出院前一天或当天须有上级医师同意出院记录。
(34)术前小结内容包括简要病情、术前诊断、手术指征、拟施手术名称和方式、拟施麻醉方式、注意事项,并记录手术者术前查看患者相关情况等。
(35)术前或介入诊疗操作前,(术者)主任或上级医生要参加术前或诊疗操作前讨论,确定手术或介入治疗方案。
(36)术前讨论记录内容包括术前准备情况、手术指征、手术方案、可能出现的意外及防范措施、参加讨论者的姓名及专业技术职务、具体讨论意见及主持人小结意见、讨论时间、记录者的签名等。
手术风险评估表、重特大手术审批表。
(37)对于疑难、重大和新开展的手术,必须组织专题讨论。
急症手术可以在术前准备时实施。
(38)择期手术伤病员在下达手术医嘱前应完成术前讨论及知情同意书签署。
(39)麻醉术前访视记录内容包括姓名、性别、年龄、科别、病案号、患者一般情况、简要病史、与麻醉相关的辅助检查结果、拟行手术方式、拟行麻醉方式、麻醉适应证及麻醉中需注意的问题、术前麻醉医嘱、麻醉医师签名并填写日期。
(麻醉术前访视可另立单页)
3
病程记录
(40)麻醉医师应进行术前访视、风险评估;应有麻醉方案记录;对高风险择期手术、新开展手术或麻醉方法,应进行麻醉前讨论。
(41)术前麻醉评估由授权的麻醉医师进行风险评估,制定麻醉方案,记录在病历中。
(42)麻醉记录内容包括患者一般情况、术前特殊情况、麻醉前用药、术前诊断、术中诊断、手术方式及日期、麻醉方式、麻醉诱导及各项操作开始及结束时间、麻醉期间用药名称、方式及剂量、麻醉期间特殊或突发情况及处理、手术起止时间、麻醉医师签名等。
(麻醉记录应当另页书写。
)
(43)麻醉应由主治医师以上人员负责。
(44)麻醉单中应有输血记录。
(45)麻醉记录单中实施的麻醉与麻醉计划一致率应≥80%,不一致,应有说明理由的记录、麻醉过程记录应完整。
(46)麻醉过程中的意外与并发症处理、麻醉方法变更应该得到上级医师的指导和同意,记录于病历或麻醉单中。
(47)手术记录内容包括一般项目(患者姓名、性别、科别、病房、床位号、住院病历号或病案号)、手术日期、术前诊断、术中诊断、手术名称、手术者及助手姓名、麻醉方法、手术经过、术中出现的情况及处理等。
(应当在术后24小时内完成。
特殊情况下由第一助手书写时,应有手术者签名。
手术记录应当另页书写。
)
(48)根据国家、军队手术分级管理制度(一至四级),确定医师实施手术的范围与级别。
手术通知单中术者与手术分级名单要一致。
3
病程记录
(49)手术安全核查记录由手术医师、麻醉医师和巡回护士三方,在麻醉实施前、手术开始前和病人离室前,共同对病人身份、手术部位、手术方式、麻醉及手术风险、手术使用物品清点等内容进行核对的记录,输血的病人还应对血型、用血量进行核对。
应有手术医师、麻醉医师和巡回护士三方核对、确认并签字。
(50)术后首次病程记录内容包括手术时间、术中诊断、麻醉方式、手术方式、手术简要经过、术后处理措施、术后应当特别注意观察的事项等。
(应由参加手术的医师在患者结束手术即时完成的病程记录。
)
伤口愈合情况及拆线日期等应在术后病程录中反映。
(51)手术患者术中有输血的,术后记录应有输血内容、手术记录与术后记录输血量应一致。
(52)对术后伤病员,有生命体征的监测并记录。
依照伤病员术后病情,制定进一步治疗或康复计划。
(53)手术病历中应有麻醉效果评定的记录
(54)麻醉术后访视记录内容包括姓、性别、年龄、科别、病案号、患者一般情况、麻醉恢复情况、清醒时间、术后医嘱、是否拔除气管插管等,如有特殊情况应详细记录,麻醉医师签字并填写日期。
(麻醉术后访视可另立单页。
)
(55)手术病历,应有术后访视、镇痛治疗过程和效果的记录,访视率要达到100%。
(56)应有麻醉后复苏记录(有麻醉医师准确记录伤病员的一切监护结果、并发症和进、出麻醉恢复室的时间等)。
3
病程记录
(57)科室医生接获危急值报告后核对是否将接获信息及处理情况及时记录在病历中。
(58)初次透析有无乙肝、丙肝、艾滋病、梅毒等检验结果和半年定期复查结果。
(59)放疗病历中应有疾病的诊断依据和适应症。
放射治疗计划应有主管医师和物理师签名。
4
知情同意书
(1)对需要取得患者书面同意方可进行的医疗活动,应当由患者本人签署是否同意的。
患者不具备完全民事行为能力时,应当由其法定代理人签字;患者因病无法签字时,应当由其授权的人员签字(需要手术、特殊检查、特殊治疗的,医务人员应当及时向患者说明医疗风险、替代医疗方案等情况,并取得其书面同意。
)
知情同意书具体要求参见《病历书写基本规范》。
病危(重)通知书内容包括患者姓名、性别、年龄、科别,目前诊断及病情危重情况,患者签名、医师签名并填写日期。
一式两份,一份交患方保存,另一份归病历中保存。
(2)临床科研充分尊重患者的知情权和选择权,签署知情同意书。
(3)进入临床路径伤病员,应履行知情同意手续,知情同意书保存在病历中。
(4)输血或介入治疗、手术治疗、放疗、化疗、透析治疗以及其他重要诊疗前,操作者或经治医师详细告知并与患方签署书面知情同意书,有可追溯的记录。
(5)对于手术病历,术中需调整手术方式的,应重新履行知情同意手续。
(6)放疗伤病员应根据病情变化及放疗计划的调整,及时签署放射治疗知情同意书。
4
知情同意书
(7)麻醉知情同意由麻醉医师向伤病员或其授权委托人告知麻醉方案、术后镇痛风险和其它可供选择的方案,签署麻醉知情同意书,存放在病历中,合格率100%。
(8)对于试验性医疗,应告知患者措施和风险,并签署知情同意书。
(9)应有冰冻病理知情同意书。
(10)住院伤病员止痛或镇痛治疗前应签署知情同意书。
(11)知情同意书项目应填写齐全。
5
医嘱
(1)医嘱内容及起始、停止时间应当由医师(有资质医师)书写。
医嘱内容应当准确、清楚,每项医嘱应当只包含一个内容,并注明下达时间,应当具体到分钟。
更改重要的医嘱,应将更改的理由记录在病程录中。
(2)术后医嘱应由术者或其授权委托的医师开具。
(3)对骨关节与脊柱等大型、高危手术后伤病员,有“深静脉栓塞”与“肺栓塞”的风险评估与预防医嘱。
6
出院(死亡)记录
(1)出院记录内容主要包括入院日期、出院日期、入院情况、入院诊断、诊疗经过、出院诊断、出院情况、出院医嘱、医师签名等。
(应当在患者出院后24小时内完成。
)死亡记录内容包括入院日期、死亡时间、入院情况、入院诊断、诊疗经过(重点记录病情演变、抢救经过)、死亡原因、死亡诊断等。
记录死亡时间应当具体到分钟。
(应当在患者死亡24小时内完成。
)
(2)出院伤病员出院小结内容记录完整,患者的通讯地址、联系电话,出院指导内容包括出院后注意事项,用药的种类、方式、剂量以及营养、康复训练指导等。
急诊留观病历
序号
项目
基本要求
1
留观记录
须包括一般项目(姓名、性别、年龄、地址、电话、婚否、入院时间)、主诉、现病史、与疾病相关的既往史、个人史、婚育史、家族史、体格检查、专科检查、实验室检查、特殊检查、初步诊断、医师签名。
2
病程记录
(1)须记录在观察治疗期间病情变化、检查结果、治疗经过及疗效;
(2)实行手术者应及时记录,注明手术名称、麻醉方法及时间、术中及术后情况;
(3)上级医师查房及对病情的分析,以及诊疗意见,均应及时记录;
(4)会诊、转科、收入院、转院、自动出院均须有病程记录;
(5)病程记录每24小时不少于1次,急、危、重症随时记录(所有记录均应记录到分钟);记录向病人交代的重要注意事项。
(6)按规定签署知情同意书,若患者(受委托人)拒绝诊疗措施,应写明,并请患者(受委托人)签字为证,如患者(受委托人)拒绝签字,应当注明。
抢救记录书写内容及要求按照住院病历抢救记录书写内容及要求执行。
3
出观记录
须总结观察治疗期间的病情演变、诊疗经过、出院时情况、最后诊断及建议。
4
病历书写
字迹清晰,病历整洁。
病历书写过程中出现错字时,应当用双线划在错字上,保留原记录清楚、可辨,并注明修改时间,修改人签名。
不得采用刮、粘、涂等方法掩盖或去除原来的字迹。