肝功能不全.docx
《肝功能不全.docx》由会员分享,可在线阅读,更多相关《肝功能不全.docx(21页珍藏版)》请在冰豆网上搜索。
肝功能不全
肝功能不全
(Hepaticinsufficiency)
肝脏是人体内最大的腺体肝脏,具有多种生理功能。
首先让我们来回忆一下肝脏的正常结构和生理功能。
肝脏由肝实质细胞(肝细胞)和非实质细胞组成,肝非实质细胞包括肝星形细胞(HSC)又称贮脂细胞、窦内皮细胞(SEC)、Kupffer细胞、pit细胞等。
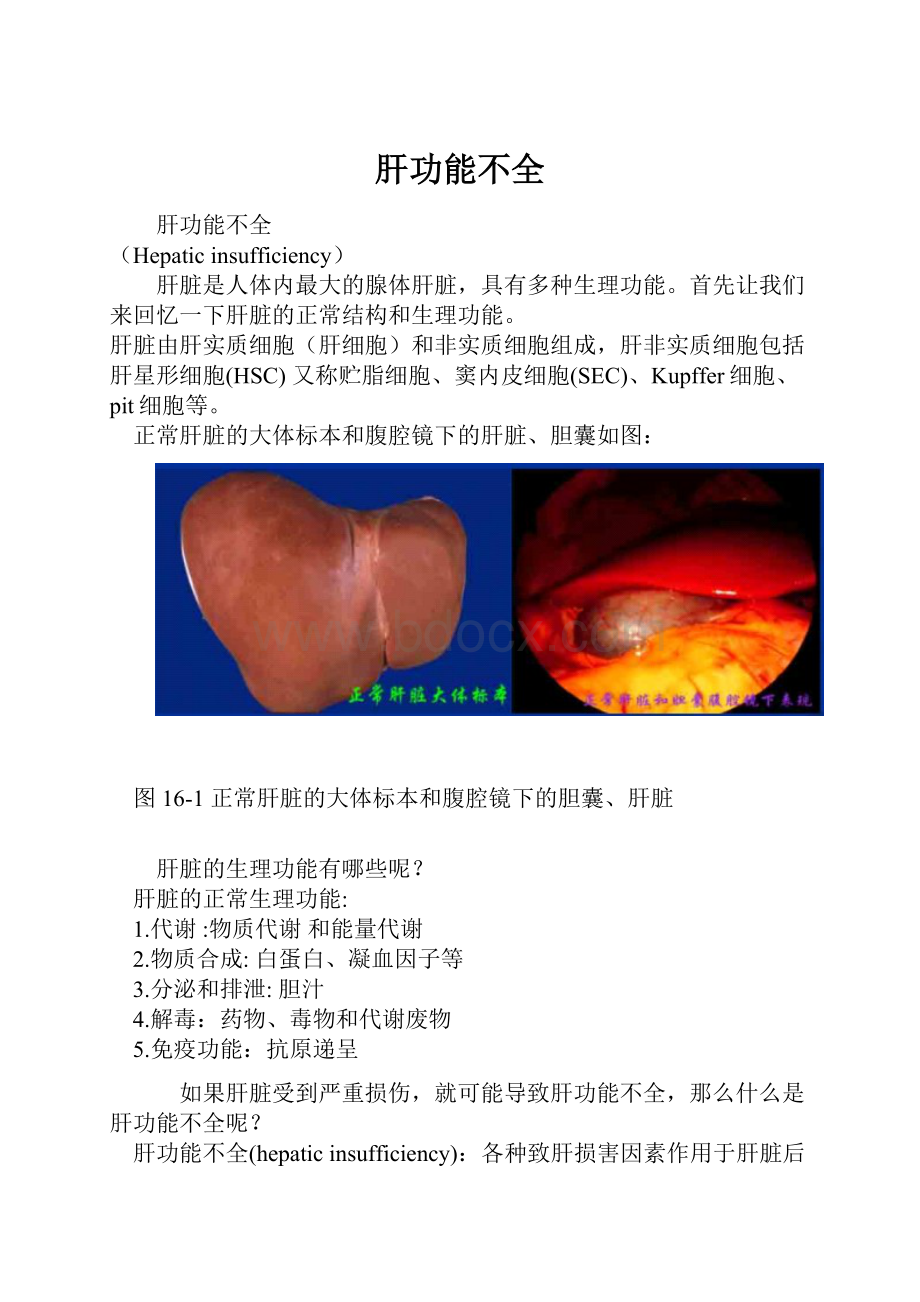
正常肝脏的大体标本和腹腔镜下的肝脏、胆囊如图:
图16-1正常肝脏的大体标本和腹腔镜下的胆囊、肝脏
肝脏的生理功能有哪些呢?
肝脏的正常生理功能:
1.代谢:
物质代谢和能量代谢
2.物质合成:
白蛋白、凝血因子等
3.分泌和排泄:
胆汁
4.解毒:
药物、毒物和代谢废物
5.免疫功能:
抗原递呈
如果肝脏受到严重损伤,就可能导致肝功能不全,那么什么是肝功能不全呢?
肝功能不全(hepaticinsufficiency):
各种致肝损害因素作用于肝脏后,一方面可引起肝脏组织变性、坏死、纤维化及肝硬化等结构的改变,另一方面还能导致肝脏分泌、排泄、合成、生物转化及免疫等多种生理功能障碍,出现黄疸、出血、继发感染、肾功能障碍、顽固性腹水及肝性脑病等一系列临床综合征。
首先,让我们一起来学习第一节肝功能不全的病因和分类
第一节肝功能不全的病因和分类
一、肝功能不全的病因
(一)感染
1.肝炎病毒
表16-1肝炎病毒
(二)药物
两种或两种以上药物合用时,常可出现肝脏病变。
烟肼、氟烷、醋氨酚等较受重视
氨甲喋呤、四环素等可引起脂肪肝
(三)酒精
酒精在肝细胞线粒体和细胞液中被乙醇脱氢酶系统氧化为乙醛,乙醛再经乙醛脱氢酶氧化为乙酸。
酒精本身及其衍生物均能导致肝脏损伤,尤其是乙醛
(四)遗传代谢障碍
遗传性酶缺陷所致物质代谢紊乱引起的疾病。
例:
糖代谢病、脂类代谢病、氨基酸代谢病、金属元素代谢病、肝卟啉代谢病、胆红素代谢病及血浆循环蛋白酶代谢病等。
(五)免疫抑制
严重免疫抑制状态可诱发感染有HBV或HCV的患者出现肝功能衰竭
二、分类
可分为急性和慢性肝功能不全两种类型:
表16-2急性和慢性肝功能不全分类
病毒及药物等所致的急性重症肝炎是急性肝功能不全的代表病。
慢性肝功能不全多见于各种类型肝硬化的失代偿期和部分肝癌的晚期。
第二节肝功能不全综合征机体的功能、代谢变化机制
一、物质代谢障碍
(一)糖代谢障碍
肝脏通过糖原的合成与分解、糖酵解与糖异生和糖类的转化来维持血糖浓度的相对稳定。
图16-2糖代谢障碍机制
(二)脂类代谢障碍
胆汁分泌减少引起脂类吸收障碍,患者可出现脂肪泻、厌油腻食物等临床表现。
(三)蛋白质代谢障碍
在肝功能不全时:
血浆白蛋白浓度的下降,使血浆胶体渗透压降低,导致腹水形成;因缺少造血原料可导致贫血;凝血因子合成减少,会造成出血倾向;急性期反应蛋白的产生不足,使机体的防御功能下降。
表16-3肝脏合成与分泌的主要蛋白质
(四)维生素代谢障碍
肝功能不全时可导致维生素代谢障碍。
VitA→nyctalopia
VitD(25-OH)→osteoporosis
VitK→hemorrhagictendency
二、激素代谢障碍
肝脏是许多激素代谢的主要场所
表16-4主要在肝脏代谢的激素
当内分泌功能紊乱,会出现一系列临床表现。
举例:
胰岛素代谢障碍导致高胰岛素血症;性激素代谢障碍导致雌激素增多,出现肝掌、蜘蛛痣等。
三、胆汁代谢障碍
(一)高胆红素血症
肝功能不全→胆红素排泄功能障碍→高胆红素血症(伴有皮肤、黏膜及内脏器官等黄染的临床表现,称为黄疸)
(二)肝内胆汁淤积
胆汁酸摄取、转运和排泄功能障碍→胆汁成分(胆盐和胆红素)潴留→脂肪、脂溶性维生素吸收↓→肠源性内毒素吸收↑→内毒素血症。
四、凝血功能障碍
(一)凝血因子合成下降
肝脏合成绝大多数凝血因子,如Ⅰ、Ⅱ、Ⅶ、Ⅸ、Ⅹ、Ⅺ、Ⅷ(Ⅱ、Ⅶ、Ⅸ、Ⅹ为维生素K依赖性凝血因子)。
(二)抗凝血因子减少
血管内壁上两种抗凝机制:
①以蛋白C为主体的蛋白酶类凝血抑制机制②以抗凝血酶-Ⅲ为首的蛋白酶抑制物类抑制机制。
主要在肝脏合成,肝功能障碍导致这些抗凝物质减少,导致凝血与抗凝血平衡失调。
(三)纤溶蛋白溶解功能异常
肝脏病人纤溶亢进
机制:
α2抗纤溶酶生成减少、肝脏清除纤溶酶原激活物的功能减退。
(四)血小板数量及功能异常
血小板数目明显减少,原因:
骨髓抑制;脾功亢进;发生DIC消耗过多。
血小板功能异常:
血小板释放障碍、集聚性缺陷和收缩不良。
五、生物转化功能障碍
生物学效应或毒性的物质(包括激素、神经递质等内源性物质和药物、毒物等外源性物质)体内蓄积。
肝病患者血中药物的半衰期延长,易发生药物中毒。
六、免疫功能障碍
Kupffer细胞功能障碍、补体(complement,C)水平下降,导致免疫功能低下。
举例:
肠道细菌移位、内毒素血症、感染等。
七、水、电解质及酸碱平衡紊乱
(一)水肿
肝性水肿(hepaticedema)
早期主要表现为腹水形成,继续发展可出现尿量减少、下肢浮肿。
发生机制:
①肝血窦内压升高----体液滤出过多(超过淋巴回流的代偿能力)----从肝脏及肠道表面渗入腹腔(腹水形成);②低蛋白血症——血浆胶体渗透压下降——组织液的生成增多;③醛固酮和抗利尿激素增多引起钠水潴留④肝肾综合征加重钠水潴留。
(二)低钠血症
图16-3肝功能不全导致低钠血症
(三)低钾血症
重症肝功能不全患者易发生。
机制:
食欲不振、厌食——钾摄入↓;醛固酮增多——经尿排钾↑。
危害:
血钾降低——细胞外氢离子进入细胞内——代谢性碱中毒——氨在肠道的吸收↑——诱发或加重肝性脑病。
(四)碱中毒
肝功能不全合并的低氧血症、贫血及高氨血症——导致过度换气——呼吸性碱中毒。
代谢性碱中毒的原因:
尿素合成障碍,血氨升高,利尿药应用不当、低钾血症没有得到及时纠正(医源性因素)。
八、器官功能障碍
肝功能不全时,常伴有全身各系统症状:
中枢神经系统和泌尿系统的并发症最严重。
举例:
肝性脑病、肝肾综合征。
第三节 肝纤维化
定义:
肝纤维化(hepaticfibrosis)是指各种病因引起肝细胞发生炎症及坏死等变化,进而刺激肝脏中胶原蛋白等细胞外基质(extracellularmatrix,ECM)的合成与降解平衡失调,导致肝内纤维结缔组织异常沉积的病理过程。
一、肝纤维化的发生机制
肝细胞外基质的过度增多、异常沉积及降解减少。
(肝星形细胞起着十分重要的作用)参与肝纤维化形成的主要细胞及作用如下表:
表16-5参与肝纤维化形成的主要细胞及作用
肝纤维化的过程:
图16-4肝纤维化机制
肝纤维化中两大重要细胞因子:
转化生长因子-β(transforminggrowthfactorβ,TGF-β)血小板源生长因子(platelet-derivedgrowthfactor,PDGF)
图16-5TGF-β和PDGF在肝纤维化中的作用
细胞外基质主要由胶原、非胶原糖蛋白、蛋白多糖三种成分构成的,均为不溶性蛋白,分布在肝脏间质、肝细胞及血管的基底膜上。
肝纤维化时,细胞外基质的合成与降解出现失衡:
细胞外基质合成↑,细胞外基质降解酶(基质金属蛋白酶(MMPs))表达↓,组织金属蛋白酶抑制物(TIMPs)的表达↑,导致细胞外基质大量沉积。
二、防治原则
(一)病因治疗
抗肝炎病毒(特别是乙型肝炎病毒),防治酒精中毒等。
(二)抗纤维化治疗
马洛替酯、秋水仙碱、干扰素等
第四节 肝性脑病
一、肝性脑病的概念、分类及分期
(一)概念
肝性脑病(hepaticencephalopathy)是由于急性或慢性肝功能不全,使大量毒性代谢产物在血循环中堆积,临床上出现一系列神经精神症状,最终出现肝性昏迷。
这种继发于严重肝病的神经精神综合征,称为肝性脑病。
(二)分类
内源性肝性脑病和外源性肝性脑病:
(三)分期
临床上根据肝性脑病症状的轻重进行分期,即意识障碍程度、神经系统症状和脑电图的变化,将肝性脑病分为四期。
各期的主要特点见表。
表16-7肝性脑病各期特点
临床表现如下图:
图16-6肝性脑病分期
二、肝性脑病的发病机制
不能被机体有效清除的代谢毒物和通过分流未经肝脏处理的毒性物质,进入体循环导致中枢神经系统的功能紊乱。
病理生理基础:
肝功能衰竭和门腔静脉之间侧支循环的建立。
(一)氨中毒学说
根据:
临床上60-80%的肝硬化和肝性脑病患者可检测到血氨增高,经降血氨治疗后,其肝性脑病的症状明显得到缓解,表明血氨增高对肝性脑病的发生发展起十分重要作用。
图16-7:
正常人血氨的来源和去路
鸟氨酸循环:
图16-8 肝脏合成尿素的鸟氨酸循环
OCT:
鸟氨酸氨基甲酰转移酶 CPS:
氨基甲酰磷酸合成酶
1.血氨增高的原因
(1)血氨清除不足:
①鸟氨酸循环障碍 ATP酶受损底物缺乏 ②门-体分流使肠内氨不经鸟氨酸循环
(2)血氨生成增多:
①肠黏膜淤血、水肿,菌群活跃②上消化道出血③合并肾衰弥散至肠道的尿素↑④肌肉产氨↑
2.氨对脑的毒性作用
(1)干扰脑细胞的能量代谢:
①氨抑制丙酮酸脱羧酶的活性,使乙酰CoA生成减少,影响三羧酸循环的正常进行;②与α-酮戊二酸结合,生成谷氨酸,同时又使还原型辅酶Ⅰ(NADH)转变为NAD+,消耗大量α-酮戊二酸和还原型辅酶Ⅰ(NADH),造成ATP产生不足;③氨与谷氨酸结合生成谷氨酰胺的过程中又消耗大量的ATP
(2)脑内神经递质的改变:
兴奋性(谷氨酸、乙酰胆碱)减少; 抑制性(谷氨酰胺、g-氨基丁酸)增多
(3)对神经细胞膜有抑制作用:
干扰神经细胞膜上的Na+-K+-ATP酶的活性,与K+有竞争作用,影响Na+、K+在神经细胞膜上的正常分布,干扰神经传导活动。
图16-9血氨增高引起肝性脑病的机制
(二)假性神经递质学说
1.假性神经递质(falseneurotransmitter)
定义:
结构与正常神经递质极为相似,能与正常神经递质竞争结合同一受体,但缺乏或具有极弱的传递信号的能力,这样的一类由芳香族氨基酸代谢产生的物质如苯乙醇胺和羟苯乙醇胺,就称为假性神经递质。
图16-10正常及假性神经递质的结构
2.假型神经递质的来源:
食物中的芳香族氨基酸如苯丙氨酸及酪氨酸,在肠道细菌氨基酸脱羧酶的作用下分别生成苯乙胺和酪胺,在肝功能障碍时未被降解,进入体循环。
3.假性神经递质的致病作用
假性神经递质增多→竞争性地取代甲肾上腺素和多巴胺→生理作用较正常神经递质弱得多→网状结构上行激动系统功能障碍→机体昏睡、昏迷。
图16-11假性神经递质的来源与引起肝性脑病的机制
(三)基酸失衡学说
1.氨基酸失衡的原因
正常情况下,血浆中支链氨基酸(BCAA)(缬氨酸、亮氨酸、异亮氨酸等)与芳香族氨基酸(AAA)(苯丙氨酸、酪氨酸、色氨酸等)的比值接近3~3.5,肝功能障碍时,两者比值可降至0.6~1.2。
图16-12正常和肝昏迷时血浆支链和芳香氨基酸比值
原因:
胰岛素与胰高血糖素的比值下降→机体(肌肉和肝脏)分解代谢增强→大量芳香族氨基酸释放入血(肝脏分解能力降低)→血浆芳香族氨基酸含量增高; 胰岛素增加肌肉和脂肪组织对支链氨基酸的摄取和利用→血浆中支链氨基酸含量下降。
2.芳香族氨基酸增多的毒性作用
香族氨基酸和支链氨基酸均为电中性氨基酸,两者借助同一种载体通过血脑屏障。
当血浆中BCAA/AAA比值下降时,则AAA竞争进入脑组织增多。
苯丙氨酸、酪氨酸在脑内经脱羧酶和β-羟化酶的作用下,分别生成苯乙醇胺和羟苯乙醇胺,造成脑内这些假性神经递质明显增多,从而干扰正常神经递质的功能。
色氨酸在羟化酶和脱羧酶的作用下,生成大量的5-羟色胺(5-HT)。
5-HT使中枢神经系统中重要的抑制性神经递质,能抑制酪氨酸转变为多巴胺;同时5-HT也可作为假性神经递质被肾上腺素能神经元摄取、储存、释放,干扰脑细胞的功能。
图16-13芳香族氨基酸增多的毒性作用
(四)γ-氨基丁酸学说
1.γ-氨基丁酸增高
血中γ-氨基丁酸(γ-aminobutyricacid,GABA)主要来源于肠道,由谷氨酸经肠道细菌脱羧酶催化形成。
2.GABA毒性作用
GABA是中枢神经系统中的主要抑制性神经递质。
GABA↑与突触后神经元的特异性GABA受体结合——氯离子通道开放——氯离子进入↑——神经细胞的静息电位处于超极化状态——突触后抑制——肝性脑病。
图16-14突触后膜GABA氯离子复合体
举例:
许多蛋白质和脂肪的代谢产物如硫醇、短链脂肪酸、酚等对肝性脑病的发生、发展也有一定作用。
三、肝性脑病发生的常见诱因
(一)消化道出血 食管下端和胃底部静脉曲张发生上消化道出血。
(二)碱中毒 呼吸性和代谢性碱中毒促进氨的生成与吸收。
(三)感染 细菌及其毒素加重肝实质损伤。
(四)肾功能障碍 血中有毒物质增多。
(五)高蛋白饮食 蛋白被肠道细菌分解,产生大量氨及有毒物质。
(六)镇静剂 安定及巴比妥类镇静药。
四、肝性脑病防治的病理生理基础
(一)消除诱因
1.预防消化道出血
2.控制蛋白质的摄入
3.纠正碱中毒
4.防治便秘 减少肠道有毒物质吸收入血。
(二)针对肝性脑病发病机制的治疗
1.降低血氨 ①抗菌素,以抑制肠道菌群繁殖;②口服乳果糖来酸化肠道③用谷氨酸和精氨酸降低血氨浓度。
2.应用左旋多巴 取代假性神经递质,使神经系统功能恢复正常。
3.支链氨基酸 口服或肌注纠正氨基酸失衡。
4.苯二氮卓受体拮抗剂 可阻断GABA的毒性作用。
第五节 肝肾综合症
一、定义及分类
急、慢性肝功不全患者,在缺乏其他已知肾功衰竭病因的临床、实验室及形态学证据的情况下,可发生一种原因不明的肾功衰竭。
表现为少尿、无尿、氮质血症等,将这种继发于严重肝病的肾功衰竭称为肝肾综合征。
分类:
功能性肝肾综合征(functionalhepatorenalsyndrome)以严重的肾脏低灌流为特征,肾脏仍保留一些浓缩功能,尿中几乎不含钠。
一旦肾灌流量恢复,则肾功能迅速恢复。
器质性肝肾综合征(parenchymalhepatorenalsyndrome)。
器质性肝肾综合征,其主要病理变化是肾小管坏死,机制可能与内毒素血症有关。
二、肝肾综合征的发生机制
(一)有效循环血容量减少
严重肝功能不全患者,常合并腹水、消化道出血及感染,使有效循环血量下降,肾灌注量减少,肾小球毛细血管血压降低,导致肾小球有效滤过压降低而发生少尿。
(二)血管活性物质的作用
1.交感神经系统活动增强
2.肾素-血管紧张素-醛固酮系统活性增强
3.激肽释放酶-激肽系统活性降低
4.前列腺素类与血栓素A2平衡失调
5.假性神经递质蓄积
6.内毒素血症
三、防治原则
(一)改善肾血流
1.应用扩血管药物
2.应用抑制肾素分泌药
3.应用八肽升压素
4.抗内毒素治疗
(二)肾功能障碍的治疗
积极纠正水、电解质和酸碱平衡紊乱。
严格控制蛋白质摄入量。
病情严重者应用人工透析治疗。
小结
各种致肝损害因素作用于肝脏后,一方面可引起肝脏组织变性、坏死、肝纤维化及肝硬化等结构的改变,另一方面还能导致肝脏的合成、分泌、排泄、生物转化及免疫等多种功能障碍,出现黄疸、出血、继发感染、肾功能障碍、顽固性腹水及肝性脑病等一系列临床综合征,称为肝功能不全。
肝纤维化的发病机制是十分复杂的病理过程,主要由于肝细胞外基质合成增多而降解减少,使细胞外基质大量沉积所致。
肝星形细胞在肝纤维化的发生发展过程中起重要作用。
若肝纤维化持续发展,最终导致肝硬化。
肝性脑病是肝功能不全的最严重并发症,也是最常见的死亡原因,临床出现一系列神经精神症状。
其发病机制迄今尚未完全阐明,目前提出氨中毒、假性神经递质、氨基酸失衡及γ-氨基丁酸等多种学说。
肝肾综合征是肝功能不全独特的综合征,亦是一种极为严重的并发症,发病率较高。
其发生机制主要与肝病时有效循环血量减少和肾血管收缩所致肾灌注量不足关系密切。
复习思考题
1、肝功能不全综合征时机体有哪些功能和代谢变化?
2、请说明肝星形细胞在肝纤维化发生发展中的作用。
3、请说明氨中毒学说、假性神经递质学说、氨基酸失衡学说及γ-氨基丁酸学说在肝性脑病发病中的作用。
4、请说明肝肾综合征的主要发病机制。
感
谢
下
载
欢迎您的下载,资料仅供参考!