阻断乙型肝炎病毒母婴传播临床管理流程全文Word下载.docx
《阻断乙型肝炎病毒母婴传播临床管理流程全文Word下载.docx》由会员分享,可在线阅读,更多相关《阻断乙型肝炎病毒母婴传播临床管理流程全文Word下载.docx(6页珍藏版)》请在冰豆网上搜索。
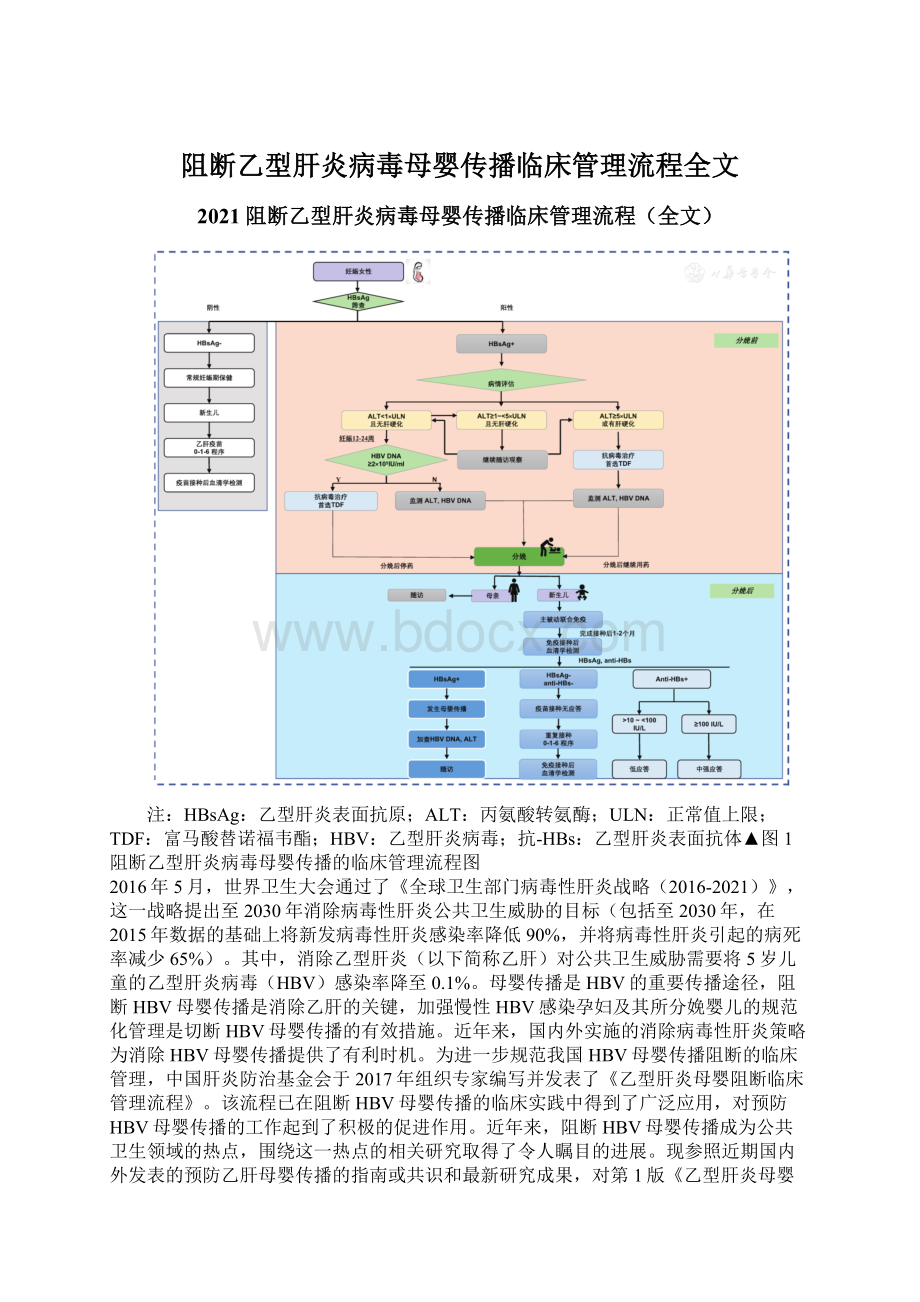
抗-HBs:
乙型肝炎表面抗体▲图1
阻断乙型肝炎病毒母婴传播的临床管理流程图
2016年5月,世界卫生大会通过了《全球卫生部门病毒性肝炎战略(2016-2021)》,这一战略提出至2030年消除病毒性肝炎公共卫生威胁的目标(包括至2030年,在2015年数据的基础上将新发病毒性肝炎感染率降低90%,并将病毒性肝炎引起的病死率减少65%)。
其中,消除乙型肝炎(以下简称乙肝)对公共卫生威胁需要将5岁儿童的乙型肝炎病毒(HBV)感染率降至0.1%。
母婴传播是HBV的重要传播途径,阻断HBV母婴传播是消除乙肝的关键,加强慢性HBV感染孕妇及其所分娩婴儿的规范化管理是切断HBV母婴传播的有效措施。
近年来,国内外实施的消除病毒性肝炎策略为消除HBV母婴传播提供了有利时机。
为进一步规范我国HBV母婴传播阻断的临床管理,中国肝炎防治基金会于2017年组织专家编写并发表了《乙型肝炎母婴阻断临床管理流程》。
该流程已在阻断HBV母婴传播的临床实践中得到了广泛应用,对预防HBV母婴传播的工作起到了积极的促进作用。
近年来,阻断HBV母婴传播成为公共卫生领域的热点,围绕这一热点的相关研究取得了令人瞩目的进展。
现参照近期国内外发表的预防乙肝母婴传播的指南或共识和最新研究成果,对第1版《乙型肝炎母婴阻断临床管理流程》进行更新,以帮助临床医师更新观念,并为阻断HBV母婴传播提供规范的临床管理。
一、感染HBV孕妇的筛查我国是乙肝的中高流行区,一般人群中HBsAg阳性率约为6.1%,孕产妇中HBsAg阳性率约为6.3%。
在孕妇中普遍筛查HBV感染的血清学标志物是实施HBV母婴阻断的第1个环节。
我国预防艾滋病、梅毒和乙肝母婴传播项目要求,所有妊娠早期孕妇均应筛查艾滋病、梅毒和乙肝。
筛查HBV血清学标志物应包括HBsAg和抗-HBs。
若孕妇HBsAg阴性,通常表明无HBV感染,给予常规妊娠期保健服务,并了解其丈夫有无HBV感染;
若孕妇HBsAg阳性,表明存在HBV感染,需详细询问病史及家族史,并按管理流程评估HBV感染相关情况。
由于乙肝存在家庭聚集性,建议其家庭成员筛查乙肝。
二、HBV感染的病情评估及治疗HBsAg阳性孕妇需检测HBeAg、抗-HBe、HBVDNA水平、肝功能生物化学指标和上腹部超声检查,以判断其是否出现肝炎活动及进行纤维化分期,需特别关注是否存在肝硬化。
1.若HBVDNA阳性,出现ALT显著异常,≥5×
正常值上限(upperlimitofnormal,ULN),排除导致ALT升高的其他相关因素(如药物和脂肪肝等),或诊断为肝硬化者,经感染病或肝病专科医师评估及患者知情同意后,建议给予替诺福韦酯(tenofovirdisoproxilfumarate,TDF)抗病毒治疗。
2.若HBVDNA阳性,ALT为(1~<
5)×
ULN,且总胆红素(TBil)<
2×
ULN时,可继续观察,如果观察期间ALT≥5×
ULN,或TBil≥2×
ULN,则按上述"
二、1."
部分处理;
如果ALT<
1×
ULN,则按"
二、3."
如果随访至妊娠24周ALT仍为(1~<
ULN,经患者知情同意后,给予TDF进行抗病毒治疗。
3.若HBVDNA阳性,ALT正常,无肝硬化表现,可以暂不治疗,继续观察肝功能情况。
在随访期间,如果出现ALT持续升高(ALT≥1×
ULN),则根据ALT水平按"
或"
二、2."
部分处理,注意TBil和凝血酶原活动度(PTA)的检查结果,用于判断肝脏损伤的严重程度。
4.若HBVDNA低于检测下限,表明患者可能处于非活动期,建议于妊娠24周复查HBVDNA,若仍低于检测下限,则无需干预。
对于出现乙肝活动而需要进行抗病毒治疗的孕妇,治疗药物首选TDF,如果患者存在骨质疏松、肾损伤或肾损伤的危险因素,可选用富马酸丙酚替诺福韦(tenofoviralafenamidefumarate,TAF)治疗。
三、阻断HBV母婴传播的抗病毒治疗
对于高HBV载量的孕妇,在妊娠晚期进行抗病毒治疗,结合新生儿乙肝疫苗及乙型肝炎免疫球蛋白(hepatitisBimmunoglobulin,HBIG)的接种,能够进一步降低HBV母婴传播发生率,并且未增加胎儿的不良妊娠结局。
因此,妊娠期抗病毒治疗阻断HBV母婴传播已被广泛接受并应用于临床实践中,对消除HBV母婴传播起到了积极的作用。
经病情评估后肝功能正常的未服用抗病毒药物的孕妇,在妊娠中期检测HBVDNA水平(推荐采用高灵敏试剂检测),根据HBVDNA水平,决定是否需要进行抗病毒治疗以阻断HBV母婴传播。
如果无条件检测HBVDNA定量,可以HBeAg作为其替代指标,HBeAg阳性者给予抗病毒治疗。
1.若孕妇HBVDNA≥2×
105
IU/ml,经知情同意后,可于妊娠28周给予TDF进行抗病毒治疗。
如果孕妇存在骨质疏松、肾损伤或导致肾损伤的高危因素,或消化道症状严重,可以选择TAF或替比夫定(telbivudine)。
分娩前应复查HBVDNA,以了解抗病毒治疗效果及HBV母婴传播的风险。
TAF在我国被批准上市后,在母婴传播阻断的临床研究和临床实践中得到了初步应用。
现有数据表明,TAF用于妊娠期HBV母婴传播阻断的效果和安全性良好。
TAF有望成为妊娠期抗病毒阻断HBV母婴传播的新选择。
2.若孕妇HBVDNA<
IU/ml,发生HBV母婴传播的风险低,一般对其新生儿给予乙肝疫苗+HBIG免疫即可预防,不需要抗病毒治疗。
3.对于超过妊娠28周首次就诊的孕妇,若HBVDNA≥2×
IU/ml,仍建议尽早给予抗病毒治疗。
四、分娩及新生儿的护理
1.分娩方式:
关于分娩方式与HBV母婴传播的关系,现有研究结果不一致。
虽然有研究显示,剖宫产可以减少高病毒载量孕妇所生婴儿的HBV感染发生率;
然而荟萃分析的结果表明,分娩方式与HBV母婴传播风险没有确切关系,剖宫产并未降低HBV母婴传播的发生率,故不建议根据HBVDNA水平或HBeAg状态选择分娩方式,应根据产科指征决定分娩方式。
2.新生儿护理:
新生儿出生后立即移至复苏台,离开母血污染的环境;
彻底清除体表的血液、黏液和羊水;
处理脐带前,需再次清理、擦净脐带表面血液等污染物,按操作规程安全断脐。
五、停药的时机
妊娠期服用抗病毒药物的母亲的停药时机取决于妊娠期抗病毒治疗的目的:
①以阻断HBV母婴传播为目的而服用抗病毒药物的孕妇,分娩后检测HBsAg和HBeAg定量,如果HBsAg和(或)HBeAg水平显著下降,提示抗病毒治疗效果良好,可继续抗病毒治疗。
如果HBsAg和(或)HBeAg水平下降不明显,产后立即停药。
②以治疗乙肝为目的而服用抗病毒药物的孕妇,产后不能停药,应长期抗病毒治疗。
六、婴儿的免疫
新生儿免疫接种是阻断HBV母婴传播的最重要措施,对于母亲是HBsAg阳性孕妇的新生儿,首剂乙肝疫苗和HBIG的接种时机非常关键。
新生儿出生后12h内应尽快完成乙肝疫苗和HBIG的联合免疫;
HBsAg阴性母亲的新生儿应于产后12h内尽快完成首剂乙肝疫苗接种。
1.常规疫苗接种:
在新生儿大腿前部外侧肌肉或上臂三角肌内接种重组酵母乙肝疫苗10μg/0.5ml,同时在对侧相应部位注射HBIG100IU,在其1月龄和6月龄时分别接种相同剂量的第2和第3针乙肝疫苗。
2.正常产新生儿的免疫接种:
①对于HBsAg阳性母亲的新生儿,于出生12h内接种重组酵母乙肝疫苗10μg/0.5ml+HBIG100IU,并于1和6月龄各注射1针重组酵母乙肝疫苗10μg/0.5ml;
②对于HBsAg不详母亲的新生儿,则按母亲HBsAg阳性处理,即于出生12h内接种重组酵母乙肝疫苗10μg/0.5ml+HBIG100IU,同时尽快检测母亲HBsAg,明确母亲是否为HBsAg阳性后,按规范及时为婴儿接种乙肝疫苗;
③对于HBsAg阴性母亲的新生儿,于出生12h内接种重组酵母乙肝疫苗10μg/0.5ml,并于1和6月龄各注射1针重组酵母乙肝疫苗10μg/0.5ml。
3.低体质量儿(<
2000g)或早产儿(<
妊娠37周)的免疫接种:
①对于HBsAg阳性母亲的低体质量儿或早产儿,于出生12h内尽快完成联合免疫,即接种重组酵母乙肝疫苗10μg/0.5ml+HBIG100IU,并于1、2和7月龄各注射1针重组酵母乙肝疫苗10μg/0.5ml;
②对于HBsAg不详母亲的低体质量儿或早产儿,于出生12h内尽快完成联合免疫,即接种重组酵母乙肝疫苗10μg/0.5ml+HBIG100IU,同时尽快检测母亲HBsAg,明确母亲是否为HBsAg阳性后,按规范及时为婴儿接种乙肝疫苗。
③对于HBsAg阴性母亲的低体质量儿或早产儿,最好于出生12h内接种首针重组酵母乙肝疫苗10μg/0.5ml,并于1、2和7月龄各注射1针重组酵母乙肝疫苗10μg/0.5ml;
也可在出院时或1月龄时接种重组酵母乙肝疫苗10μg/0.5ml,并在2和7月龄各接种1针乙肝疫苗(10μg/0.5ml)。
4.危重症新生儿的免疫接种:
新生儿如为极低出生体质量儿(<
1500g)、或有严重出生缺陷、重度窒息、呼吸窘迫综合征等,应在其生命体征平稳后尽早接种[参照低体质量儿(<
妊娠37周)的免疫接种]。
5.疫苗延迟接种的处理:
为保证婴儿乙肝免疫接种的效果,建议严格按0-1-6免疫程序接种,特别是HBsAg阳性母亲的新生儿,尽量不延期接种。
如婴儿有特殊情况,不能如期接种第2针乙肝疫苗,可延迟接种,但最长不能超过3个月,第3针疫苗仍可在6月龄时注射。
七、母乳喂养
母乳喂养并未增加婴儿的HBV感染率,感染HBV母亲分娩后可以哺乳。
没有必要检测乳汁中的HBsAg和(或)HBVDNA。
1.母亲未服用抗病毒药物的新生儿,在接受规范的联合免疫后可以进行母乳喂养,母乳喂养并未增加HBV母婴传播的发生率。
如母乳喂养期间母亲出现乙肝活动,可参照《慢性乙型肝炎防治指南(2019年版)》中慢性乙型肝炎患者的治疗原则给予抗病毒治疗,如果接受TDF治疗,可以母乳喂养。
2.以阻断HBV母婴传播为目的而服用抗病毒药物的孕妇,分娩后停药,婴儿接受联合免疫之后,可以母乳喂养。
3.以治疗乙肝为目的而服用抗病毒药物的孕妇,分娩后应继续用药,如果服用TDF治疗,因TDF在乳汁中的药物含量很少,婴儿可以接受母乳喂养。
八、母亲产后的随访
HBV感染母亲产后可能出现ALT升高。
研究表明,产后24周内约有28%的HBV感染母亲出现肝功能异常,孕妇HBVDNA高载量是产后肝功能异常的危险因素。
1.产后继续服用抗病毒药物者,按慢性乙型肝炎患者的随访方案进行随访,分娩后1年内每3个月复查肝功能、HBVDNA,每6个月复查乙肝血清学标志物、甲胎蛋白、上腹部超声和肝脏瞬时弹性成像。
2.产后停药者及未服用抗病毒药物者,产后6~8周复查肝功能生物化学指标和HBVDNA。
如果肝功能正常,分娩后每3个月复查肝功能、HBVDNA;
如果肝功能异常且符合抗病毒治疗指征,应启动抗病毒治疗。
九、婴儿免疫接种后的血清学检测
对于HBsAg阳性母亲的婴儿,在完成乙肝全程免疫接种1~2个月后,需抽取静脉血检测HBV血清学标志物,至少包括HBsAg和抗-HBs,建议采用定量检测方法。
如HBsAg阳性,还需进一步检测HBVDNA水平和肝功能生物化学指标,以后每6个月随访1次,复查肝功能生物化学指标和病毒学指标。
十、婴儿乙型肝炎免疫接种的效果评价
1.免疫接种成功: