妊娠期糖尿病诊疗常规Word文档下载推荐.docx
《妊娠期糖尿病诊疗常规Word文档下载推荐.docx》由会员分享,可在线阅读,更多相关《妊娠期糖尿病诊疗常规Word文档下载推荐.docx(9页珍藏版)》请在冰豆网上搜索。
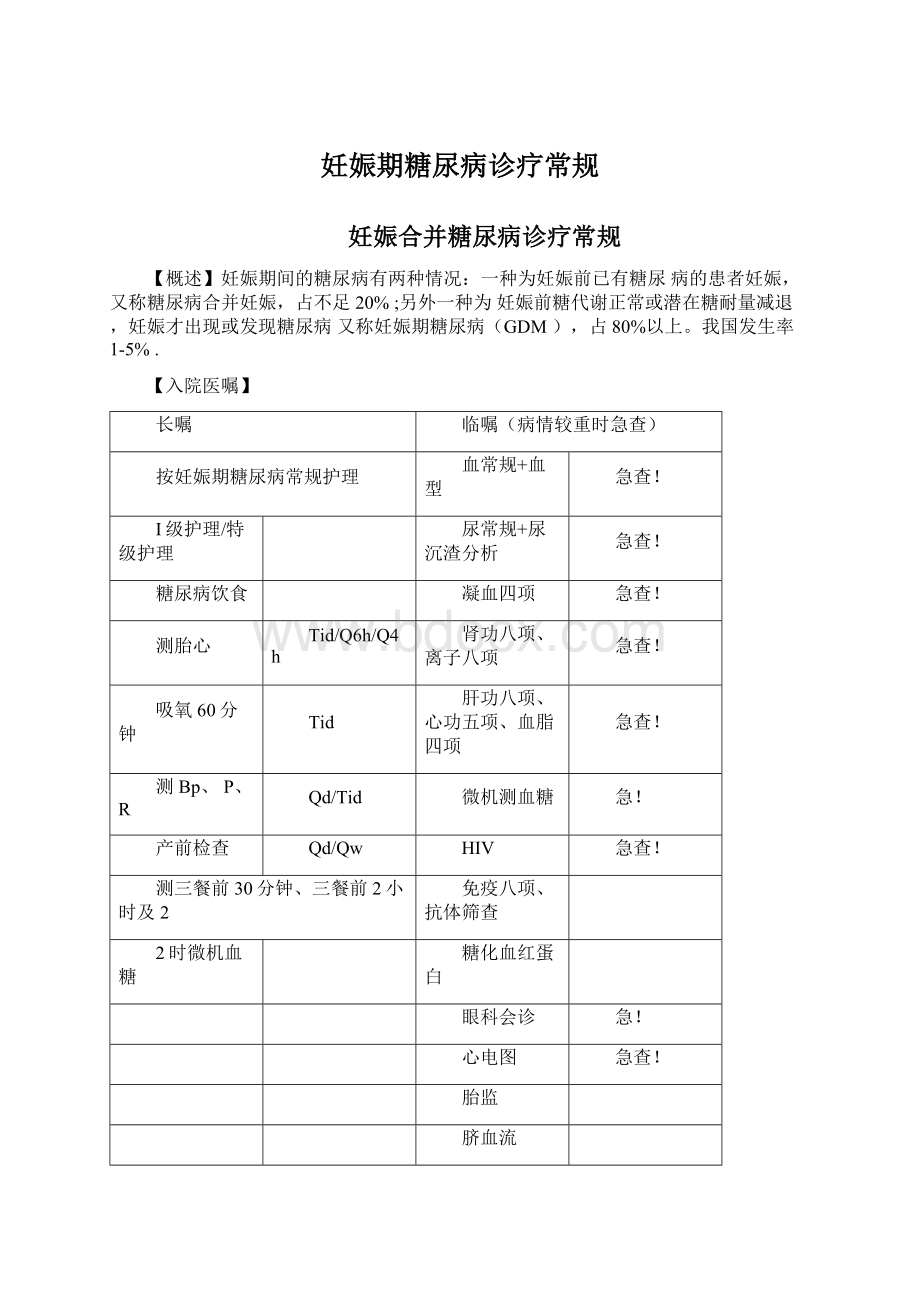
测三餐前30分钟、三餐前2小时及2
免疫八项、抗体筛查
2时微机血糖
糖化血红蛋白
眼科会诊
心电图
胎监
脐血流
产科B超(胎儿、胎盘、羊水)
必要时:
短效胰岛素6U、6U、
6U分别三餐前
短效胰岛素400UX1支
半小时皮下注射(自备)
中效胰岛素4U22时皮下注射(自备)
诺和灵中效胰岛素400UX1支
超声心动图(心脏彩超)
BUS(肝、胆、脾、胰+双肾、双侧输尿管、膀胱)
BUS(胎儿生物BPS评分)
大便常规
24小时尿蛋白定量
说明:
1、产前检查,》28周者,Qd,v28周者,Qw。
2、如为糖尿病合并妊娠建议查肝、胆、脾、胰、双肾、输尿管、膀胱B超及超声心动图。
3、糖化血红蛋白反映为1-2个月(8-10周)血糖控制情况,正常值应为6.5%以下(正常为4-6%),孕晚期只能反映过去2周的平均血糖水平了。
【监测】
1、血糖监测应每天进行,入院初期,血糖未达标准时,应行“大轮廓”血糖试验(三餐前30分钟、三餐后2小时及22时微机血糖,下同)。
血糖达标准后可改测“小轮廓”试验(即三餐
后2小时及22时血糖值,下同),如住院时间较长,且一直血糖稳定达标,可每天随机抽查一次餐后2小时血糖,但必须
每周至少测定一次“大轮廓”式样。
2、大于32周者,每周至少行2次电子胎心监护及每周1次的羊水指数和生物物理评分(BPS评分)试验。
大于28周,入
院后每周行至少一次胎心监护,如胎心监护有异常者酌情注意
复查,当天或第二天早上执行。
每周至少测三次尿酮(尿常规)
情况。
每周至沙复查一次B超,以了解胎儿及羊水等情况。
每
周复查一次血常规、凝血四项、肝功、生化、电解质情况,心
功和血脂酌情复查。
糖化血红蛋白应1-2个月(6周)复查一
次(正常值4-6%)。
【饮食、胰岛素使用原则】
1、饮食控制原则为:
少量、多餐。
每日分5-6餐,淀粉及碳水化合物相对减少,增加蛋白及脂肪类摄入,其中碳水化合物占50-5
5%,蛋白质25%,脂肪20-25%。
早餐占10%-20%,午餐占2
0%-30%,晚餐占30%,各种加餐占30%,特别应注意睡前加餐可减少夜间低血糖的发生。
控制3-5日后收住院测定24小时血糖
(血糖轮廓试验)和相应尿酮体(尿常规),严格饮食控制后出
现尿酮体阳性,应重新调整饮食。
2、胰岛素使用原则
(1)指征:
1经正规饮食控制后,空腹血糖〉5.1mmol/L,或餐后血糖》6.7
mmol/L,或经饮食控制后未能达到以下血糖控制标准。
血糖控制标准
时间
血糖(mmol/L)
血糖(mg/dl)
空腹
3.3-5.1
60-100
餐后2小时
4.4-6.7
80-120
夜间
2死胎、死产史或合并妊娠期高血压疾病。
3病情严重,严格控制饮食后出现尿酮体,只有应用胰岛素才能摄入足够食物者。
4出现内外科并发症(如感染)或因种种原因,使机体处于应激而使血糖升高者。
5糖尿病White分类A2-R级。
妊娠合并糖尿病White分类
White分类
起病年龄
(岁)
病程
血糖或系统合并症
妊娠期
糖尿病
(GDM)
A级
A1
经饮食控制后空腹v5.8mmol/L,
餐后v6.7mmol/L
A2
经饮食控制后空腹》5.8mmol/L,
餐后>
6.7mmol/L
B级
20岁后
v10年
C级
10-19岁
10-19年
D级
10岁前
>
20年
合并单纯视网膜病
F级
糖尿病肾病
R级
眼底有增生性视网膜病变或玻璃
体出血
H级
冠状动脉粥样硬化性心脏病
T级
有肾移植史
4、胰岛素使用治疗方案及选择
胰岛素制剂的特点
胰岛素种类
起效时间
(小时)
峰值(小时)
持续时间(小
时)
短效(RPH)普
通胰岛素
0.5-1
2-3
3-6
中效(NPH)低精蛋白胰岛素
2-4
7-8
10-12
大多数患者每日三餐前均需注射短效胰岛素以控制餐后血糖。
(1)基础胰岛素治疗:
指证为空腹血糖水平高,尤其是早餐前空
腹血糖水平高孕妇,方法为睡前皮下注射中效胰岛素(RPH)制
剂。
(2)餐前短效胰岛素治疗:
指证为空腹血糖水平正常,尤其是早餐前空腹血糖正常,而仅为餐后血糖升高的孕妇,方法为短效胰岛素三餐前30分钟注射,即R-R-R,分别控制三餐后血糖水平。
(3)四次胰岛素注射替代治疗方案:
即R-R-R-NPH,为胰岛素强化治疗方案中最普通的一中方案,方法为其三餐前皮下注射短
效胰岛素,睡前注射中效胰岛素。
(4)五次胰岛素注射替代治疗方案:
即R-NPH-R-R-NPH,五次胰岛素注射是强化治疗模拟生理性胰岛素分泌模式的最理想方
案。
方法为两次NPH注射分别在8:
00左右及睡前22:
00左右。
其中早晨8:
00左右注射的NPH用以弥补前一日睡前注射的NPH
及当日午餐前注射的R都在当日晚餐前作用消失而导致的晚餐前基础胰岛素缺乏区。
适应症为妊娠期内胰岛素功能非常差,即血糖波动大的脆性糖尿病患者。
5、具体方法:
(1)一般两次NPH的量约占全日胰岛素替代治疗量的30%-50%
。
(2)余50%-70%的胰岛素用量由三餐前及合理分配,具体应根
据三餐用餐及餐后血糖适量调整。
①建议胰岛素用量及计算方法
孕周
胰岛素用量(U/kg)
6-18
0.6
18-26
0.7
26-36
0.8
36-40
0.9-1.0
2计算体内多余葡萄糖:
体内多余葡萄糖(mg)=(所得血
糖值mg-100)X10x标准体重(kg)X0.6,再按每2g葡萄糖需1U胰岛素计算,另:
1mmol/Lxi8=mg/dl,标准体重,若身高v165cm,标准体重(kg)=身高(cm)-105,身高>
165cm,标准体重(kg)=身高(cm)-100。
3初始剂量为0.3-0.8U/kg.d,用总量的1/3作为试探量,宁
小勿大。
(3)预混胰岛素用法:
建议使用30%中效预混胰岛素(70R),
用法:
2/3用量用于早餐前,1/3用于晚餐前,建议用于早中孕期,晚孕期不建议使用。
(4)每次调整后观察2-3天,判断疗效,每次调整剂量的幅度为
10-20%,即每次增减2-4U为宜。
(5)注射部位的选择:
1常用注射部位用:
上臂外侧、腹部(脐周与腰部)、大腿外侧、
臀部外上1/4(即肌注部位)。
2吸收速率,由快到慢:
腹部〉上臂〉大腿〉臀部。
3原则:
可按照选左右对称的部位轮流注射,多次同一部位注射
可造成皮下组织萎缩,药物吸收不良,注意轮换。
(6)药物影响:
升血糖的药物:
糖皮质激素(地塞米松类等)、沙丁胺醇(舒喘
灵)、利托君(羟苄羟麻黄碱,安宝),噻嗪类利尿剂如双氢克尿噻、袢利尿剂如呋塞米(速尿),以及硫酸普拉酮钠(普贝生)。
使用上述药物时,应密切监测血糖。
根据血糖升高的情况相应增
加胰岛素的使用剂量,停用上述药物后要相应减少胰岛素的剂量。
5、产程中及产后胰岛素的使用。
(1)控制血糖在4.4-6.7mmol/L(80-120mg/dL),每2小时
测定血糖。
小剂量短效胰岛素在产程中持续点滴应用
血糖(mmol/L)血糖(mg/d胰岛素量U/h点滴液体(125ml/h)
L)
V5.6
V100
5%葡糖糖盐水
5.6
100-140
1.0
7.8
140-180
1.5
牛理盐水
10
180-220
2.0
12.2
220
2.5
生理盐水
临嘱:
测血糖Q2hx次
必要时
0.9%氯化钠注射液
20ml
5%葡萄糖注射500mlivdrip
(4小时完)
或0.9%氯化钠注射液500ml
ivdrip(4小时完)
短效胰岛素20^/iv(1-5U/h)
(视血糖调速)
或(产后亦可使用)
5%葡糖糖注射液500ml
短效胰岛素针4U/ivdrip(4
小时完)
产后胰岛素用量减至原来的1/3-1/2或不用,产后常规应用
抗生素预防感染。
6、围手术期处理
基本与分娩相同,但因禁食,应在术前半小时测血糖1次,
手术时间超过2小时应加测血糖1次。
术前医嘱(临嘱)
拟时送手术室行剖宫产
术
术前备皮更衣备交叉配血停留尿管
Luminal0.1术前30分钟
肌注
抗生素带手术室出台后使用
林格氏注射液500ml静滴
术后医嘱(长嘱)
同其他常规医嘱
测三餐前半小时,三餐后2小时及22
时微机血糖
(临嘱)
5%葡糖糖注射液50少1
短效胰岛素针4U/
输葡糖糖液一半测微机血糖1次
输完葡糖糖液测微机血糖1次
术前30分钟测微机血糖1次
【糖尿病患者孕前咨询】
1、糖尿病患者妊娠前进行全面体格检查,包括血压、心电图、眼底、肾功能,以及糖化血红蛋白(HbAIC),确定糖尿病的分级,决定能否妊娠。
2、糖尿病患者已并发严重心血管病变、肾功能减退或眼底有增生性视网膜病变者应避孕,若已妊娠,应尽早终止。
3、糖尿病肾病者,如果24h尿蛋白定量<1g,肾功能正常者;
或者增生性视网膜病变已接受治疗者,可以妊娠。
4、准备妊娠的糖尿病患者,妊娠前应将血糖调整到正常水平。
HbAlc降至6.5%以下。
5、在孕前使用口服降糖药者,最好在孕前改用胰岛素控制血糖达到或接近正常后再妊娠。
【分娩时机及方式】
1、分娩时机
(1)原则上最佳终止妊娠的时间为389-39周。
(2)无妊娠并发症的GDMA1级,胎儿监测无异常的情况下,可孕39周左右收入院,在严密监测下,等到预产期终止妊娠;
(3)应用胰岛素治疗的孕前糖尿病以及GDMA2级者,如果血糖控制良好,可孕37〜38周收入院,妊娠38周后检查宫颈成熟度,孕38-39周终止妊娠;
(4)有死胎、死产史;
或并发子痫前期、羊水过多、胎盘功能不全者确定胎儿肺成熟后及时终止妊娠;
(5)糖尿病伴微血管病变者,孕36周后入院,促胎儿肺成熟后及时终止妊娠。
2、分娩方